|1/1ページ
悪性リンパ腫:Prof.Jorge A. Carrasquillo Lecture in Kanazawa
悪性リンパ腫放射免疫療法講演会の御案内
さて、この度ニューヨークのMemorial Sloan-Kettering Cancer Centerから、悪性リンパ腫におけるRadioimmunotherapyの第一人者でありますJorge A carrasquillo先生を金沢にお招きし、講演会を開催させて頂く運びとなりました。
下記のごとく、ご案内申しあげます。
開催日時:10月5日(月)18時00分〜19時00分
会 場:金沢大学附属病院、宝ホール(新外来棟4階)
≪Lecture≫
Radioimmunotherapy of lymphoma with Zevalin and Bexxar
- The latest findings in the US -
≪Speaker≫
Prof.Jorge A. Carrasquillo
Memorial Sloan-Kettering Cancer Center , USA
参加をご希望される場合は、下記までまでご連絡下さいませ。
主催:富士フイルムRIファーマ
連絡先:富士フイルムRIファーマ 北陸支店
担当:流,公家 0120-413770、076-223-3770
【関連記事】
マントル細胞リンパ腫、FDG-PET:悪性リンパ腫アカデミー (1)
節外性NK/T細胞リンパ腫、Macroglobulinemia:悪性リンパ腫アカデミー(2)
NETセミナー:悪性リンパ腫の診断
悪性リンパ腫:1
悪性リンパ腫:2
悪性リンパ腫:3
悪性リンパ腫:4
【リンク】
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
なお、案内のプログラムには綺麗な兼六園の写真がありました。管理人の力不足でプログラムと合体した写真を掲載できないのですが、兼六園の写真のみを取り出すことができました。折角の綺麗な画像ですので、上記のごとく掲載させていただきます。
投稿者:血液内科・呼吸器内科at 06:05
| 血液内科(標本)
| コメント(0)
節外性NK/T細胞リンパ腫、Macroglobulinemia:悪性リンパ腫アカデミー(2)
悪性リンパ腫(2009 Malignant Lymphoma Academy)の続編です。
前回記事:マントル細胞リンパ腫、FDG-PET:悪性リンパ腫アカデミー (1)
節外性NK/T細胞リンパ腫(NKTCL)の治療について(Dr. Kim:Sungkyunkwan Univのレクチャー)
● 疫学:アジアでは、末梢性T細胞リンパ腫(PTCL)、NK/T細胞リンパ腫の中で疾患頻度は、非特異型(PTCL-NOS)、成人T細胞性白血病/リンパ腫 (ATLL)、節外性NK/T細胞リンパ腫(NKTCL)がそれぞれほぼ1/4ずつ(International T-Cell Lymphoma Project)。
● 至適な化学療法
1. stage I/II
放射射線治療と DeVIC(CBDCA, ETP, IFM, DEXA)療法との同時併用療法、放射射線治療と VIPD(CDDP, ETP, IFM, DEXA)療法との同時併用療法の有用性が期待される。
2. 進行期
進行期、再発例では、骨髄抑制など治療関連毒性の検討が必要であるが、SMILE療法の有効性が期待される(Yamaguchi M et al. Cancer Sci 2008; 99: 1016-1020)。
bortezomibを併用したCHOP療法(Bor-CHOP)は、進行期PTCLに有効であるが、NKTCLには効果が期待できない。
campathは効果が期待できない
● 移植の有用性
自家移植のもっともいい適応は、NKPIが高く(NKPIが2点以上)、移植時寛解である例(後方視的検討。Lee J et al. Biol Blood Marrow Transplant. 2008; 14:1356-1364)。
NKPI;B症状、CS III以上, LDH 高値、所属リンパ節病変
● 中枢神経再発
中枢神経再発の頻度は、節外性NK/T細胞リンパ腫の0-6%。
CSIII以上、リンパ節病変を有する例、NKPI>2点では中枢神経再発予防を考慮すべき。
Waldenstroem’s Macroglobulinemia(WM)の治療について(Dr. Shah(MDACC)のレクチャー)
● MDACCでは、1991年以降初発のWM患者に対してはクラドリビン(2-CdA)を用いた治療を行って生存率を改善している。
<レジメン>
・ 2-CdA+CY、6週間あけて2コース
8時間毎に2-CdA 1.5mg/m2を皮下注射、7日間(2-CdA 1.5mg/m2 q8hr SC x7d)+Cyclophosphamide 40mg/m2を1日3回内服、7日間(Cyclophosphamide 40mg/m2 b.i.d po x7d)
・ 2-CdA+CY+R、6週間あけて2コース
8時間毎に2-CdA 1.5mg/m2を皮下注射、7日間(2-CdA 1.5mg/m2 q8hr SC x7d)+Cyclophosphamide 40mg/m2を1日3回内服、7日間(Cyclophosphamide 40mg/m2 b.i.d po x7d)+Rituximab 375 mg/m2点滴を週1回、4週間(Rituximab 375 mg/m2 IV qwkx4w)
2-CdA+CY群と2-CdA+CY+R群では奏効率はほぼ同等も(83% vs 95%)、奏効期間は2-CdA+CY+R群で優れる(23ヶ月 vs 59ヶ月)。
それぞれの血液毒性は、好中球<1000:68%、71%、好中球<500:41%、18%、血小板数<50000 :16%、0%、感染症:43%、35%。
2コース終了後もMタンパクが漸減すること、再発後の再投与でも78%が奏効し、初回治療と同等の奏効期間が期待出来ることが特徴。アルキル化剤併用療法より優れる。Flu+R、Dex+CY+Rなどと比較しても優れた臨床効果。
初発時血球減少を認めない例がいい適応だが、プリンアナログで治療されたWMではt-MDS/AML、DLBCL発症頻度が高いことが最近報告されており、今後長期的な評価が必要か(Leleu X et al. J Clin Oncol 27:250-255)。
血球減少を認める例のfront lineとしてはInternational Workshopの推奨治療のとおりアルキル化剤、プリンアナログ、Rituximabの単剤療法か(Treon S et al.2006 107: 3442-3446)。
● IgM surgeは、Rituximab以外に、2-CdA 、Fludarabineであっても初回治療の100日以内にみられる。治療前paraproteinの多い例では、末梢神経障害増悪や過粘稠症候群等の予防に血漿交換を考慮。
● Auto-PBSCTの有用性についてはエビデンスが乏しいが、MDACCでは今後auto-PBSCTの有用性を検討するため、auto-PBSCT可能と判断された初発WM例では、2-CdA+CY+R 療法前に、Bortezomib+Rituximabによる寛解導入療法2-3クール行い、奏効例ではその後PBSCHしておく試みがすすめられている(Bortezomib+Rituximabに奏効しなかった例ではさらにR-hyper-CVADを追加してPBSCHを試みる)。
● これまでもWMの予後因子の報告があるが、新たなinternational scoring system for WM (ISSWM) の紹介(Morel et al. Blood 2009)。
予後因子
年齢>65歳、Hb <11.5 g/dl、plts <10万、β2MG >3mg/l、IgM > 7g/dl
The new international prognostic system for symptomatic Waldenstroem Macroglobulinemia requiring therapy
| Stratum |
Score |
患者総数(%) |
Failed |
median survival |
Percent(※) |
Hazard ratio |
| Low |
0 or 1(年齢除く) |
155(27) |
38 |
142.5 |
120.3-195.7 |
1 |
| Intermediate |
age or 2 |
216(38) |
87 |
98.6 |
81.7-137.2 |
2.36 |
| High |
≧3 |
203(35) |
134 |
43.5 |
36.6-55.1 |
6.61 |
Percent(※):0.95LCL(lower confidence limit)ー0.95UCL(upper confidence limit)
(続く)
【関連記事】
マントル細胞リンパ腫、FDG-PET:悪性リンパ腫アカデミー (1)
節外性NK/T細胞リンパ腫、Macroglobulinemia:悪性リンパ腫アカデミー(2)
NETセミナー:悪性リンパ腫の診断
悪性リンパ腫:1
悪性リンパ腫:2
悪性リンパ腫:3
悪性リンパ腫:4
【リンク】
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 05:46
| 血液内科(標本)
| コメント(0)
| トラックバック(0)
マントル細胞リンパ腫、FDG-PET:悪性リンパ腫アカデミー(1)
2009年3月14&15日の両日、M.D. Anderson Cancer Center(MDACC)のProf. Hagemeisterらを講師に招いて開かれた、2009 Malignant Lymphoma Academy(中外製薬後援)がありました。印象に残った内容を報告します。
マントル細胞リンパ腫(MCL)の診断について(Dr. Medeirosのレクチャー)
1.診断はFISHによる t(11;14)の検出。表面マーカー解析や組織病理のみでは誤診につながる。
・t(11;14)はFISH法が90-95%と最も検出感度が高い。一方PCR法では、t(11;14)は転座部位が複数箇所あるため検出感度が30-50%と低い。
・マントル細胞リンパ腫の組織像は多彩で、病理検体のみではLBL、DLBCL、MZL、CLL、PLL、splenic lymphoma with villous lymphocyteとの鑑別が問題になることがある。
・マントル細胞リンパ腫以外に組織免疫染色でcyclinD1が陽性になりうる疾患としては、Hairy cell leukemia、MM、CLL/SLL(-/+)、DLBCL(〜5%)があり注意が必要。
2.マントル細胞リンパ腫は診断時高頻度に消化管に浸潤している。
診断時消化管病変症状を認めたのは26%であったが、内視鏡検査にて上部消化管浸潤を54%、下部消化管病変を88%に認めた。また上部および下部消化管浸潤を病理学的に診断されたそれぞれ45%、88%は肉眼的に粘膜の異常を認めなかった(Romaguera et al. Cancer 97:586-591, 2003)。
3.マントル細胞リンパ腫のほとんど(94%)は、t(11;14)以外の染色体異常を有しており、gene expression profilingは予後を層別化する。
・実際の臨床ですぐに評価可能なものとしては、Ki-67(MIB-1)indexが高い例は予後不良です(R-CHOP: Blood 111:2385,2008; HyperCVAD: Cancer 115:1041,2009)。
FDG-PET検査について(Dr. Proのレクチャー)
FDG-PETは非常に有用であるが、リンパ腫の病型や解決すべき技術的な問題などのため、その評価法には前向きな検討が必要。
・FDG avidity
Routinely avid- HL、DLBCL、FL、MCL
Variably avid- MZL、CLL/SLL、T-cell、cutaneous B- and T-cell lymphomas
実際M.D. Anderson Cancer Center(MDACC)では、DLBCL、HL、MCLの場合、治療前、化学療法中(2コース後)、治療後にFDG-PETを施行していますが、治療中のFDG-PET結果でその後の治療方針の変更はないそうです。治療終了後のフォローアップにもFDG-PETは用いていません。
一方FLでは、bulky病変やLDH高値などtransformationが疑われる例などで必要に応じて治療前にFDG-PETを施行するのみで、staging目的でも積極的にFDG-PETをすることは無いようです。化学療法中や治療後にもFDG-PETを施行していません。
FDG-PETは治療後の予後評価に有用ではありますが、どの時点で評価するのが最もいいのでしょうか(2008年ASHのCashenらの報告では6コース後)。
現時点では治療後早期のFDG-PETの結果をもってその後の治療法の変更をすべきではない、また疑陽性の頻度も高く、残存病変をみた場合にはFDG-PETで評価せず積極的な生検での確認が必要という理解です。
(続く)
【関連記事】
マントル細胞リンパ腫、FDG-PET:悪性リンパ腫アカデミー (1)
節外性NK/T細胞リンパ腫、Macroglobulinemia:悪性リンパ腫アカデミー(2)
NETセミナー:悪性リンパ腫の診断
悪性リンパ腫:1
悪性リンパ腫:2
悪性リンパ腫:3
悪性リンパ腫:4
【リンク】
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 06:39
| 血液内科(標本)
| コメント(0)
| トラックバック(0)
悪性リンパ腫(ろ胞性リンパ腫関係):標本4
BSL標本カンファレンス:毎週火曜 17:30〜18:00ごろ 金沢大学第三内科医局
(関連記事)
NETセミナー:悪性リンパ腫の診断
悪性リンパ腫:1
悪性リンパ腫:2
悪性リンパ腫:3
悪性リンパ腫:4
2008年10月7日
今回のテーマは「ろ胞性リンパ腫関係」でした。
今回を含めて、全部で3症例提示します
症例4 50代女性
現病歴 10年以上前から化学療法、放射線療法を繰り返している治療抵抗性ろ胞性リンパ腫の症例。
鼡径部リンパ節生検標本
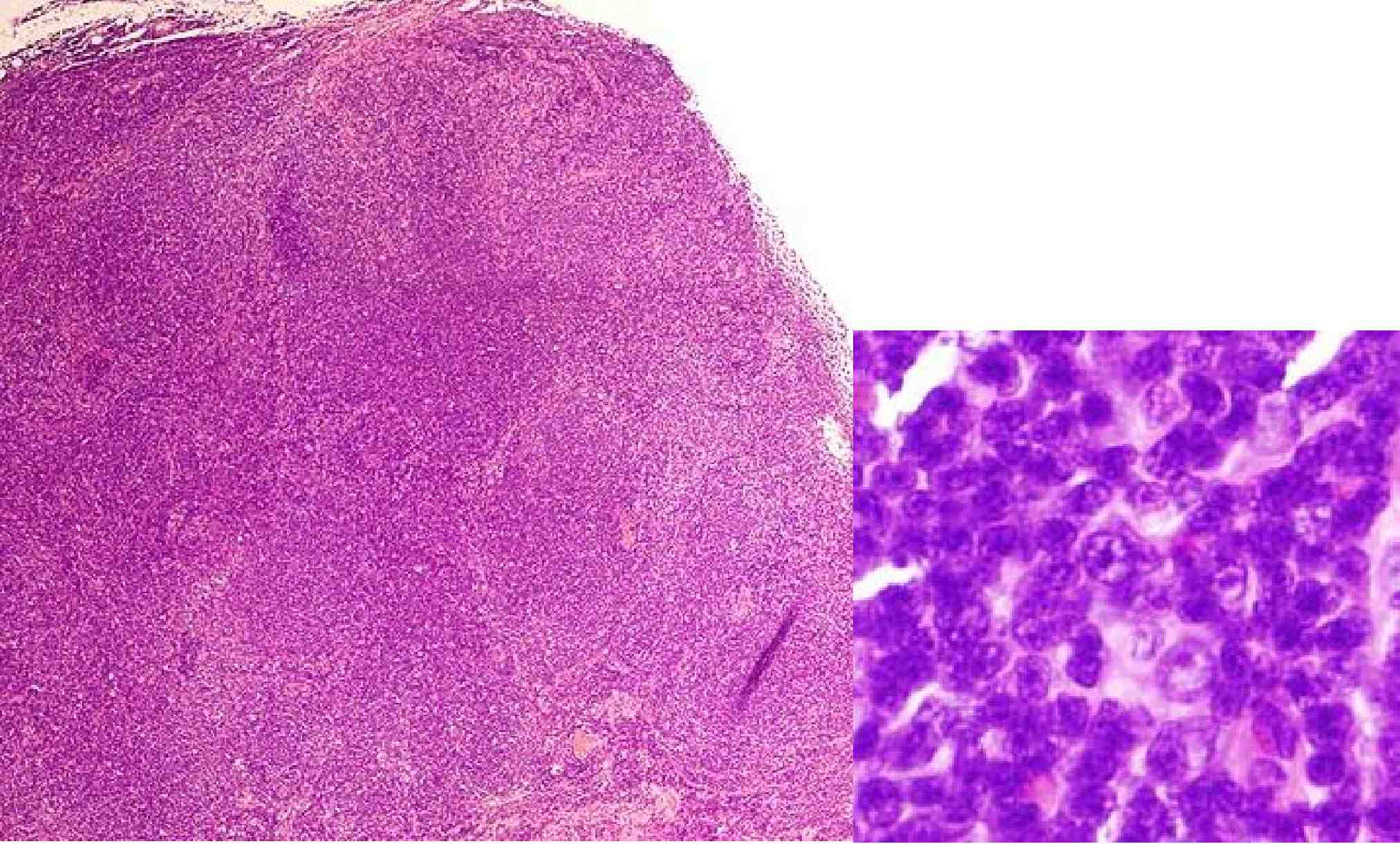
◆H-E染色
弱拡大(左):正常なろ胞構造は残っておらず、小さなろ胞が多数みられている(後述の免疫染色の方が見やすいと思います)。
ろ胞内部の強拡大(右):小型の細胞が多くを占めており、大型の細胞が少数混在する。
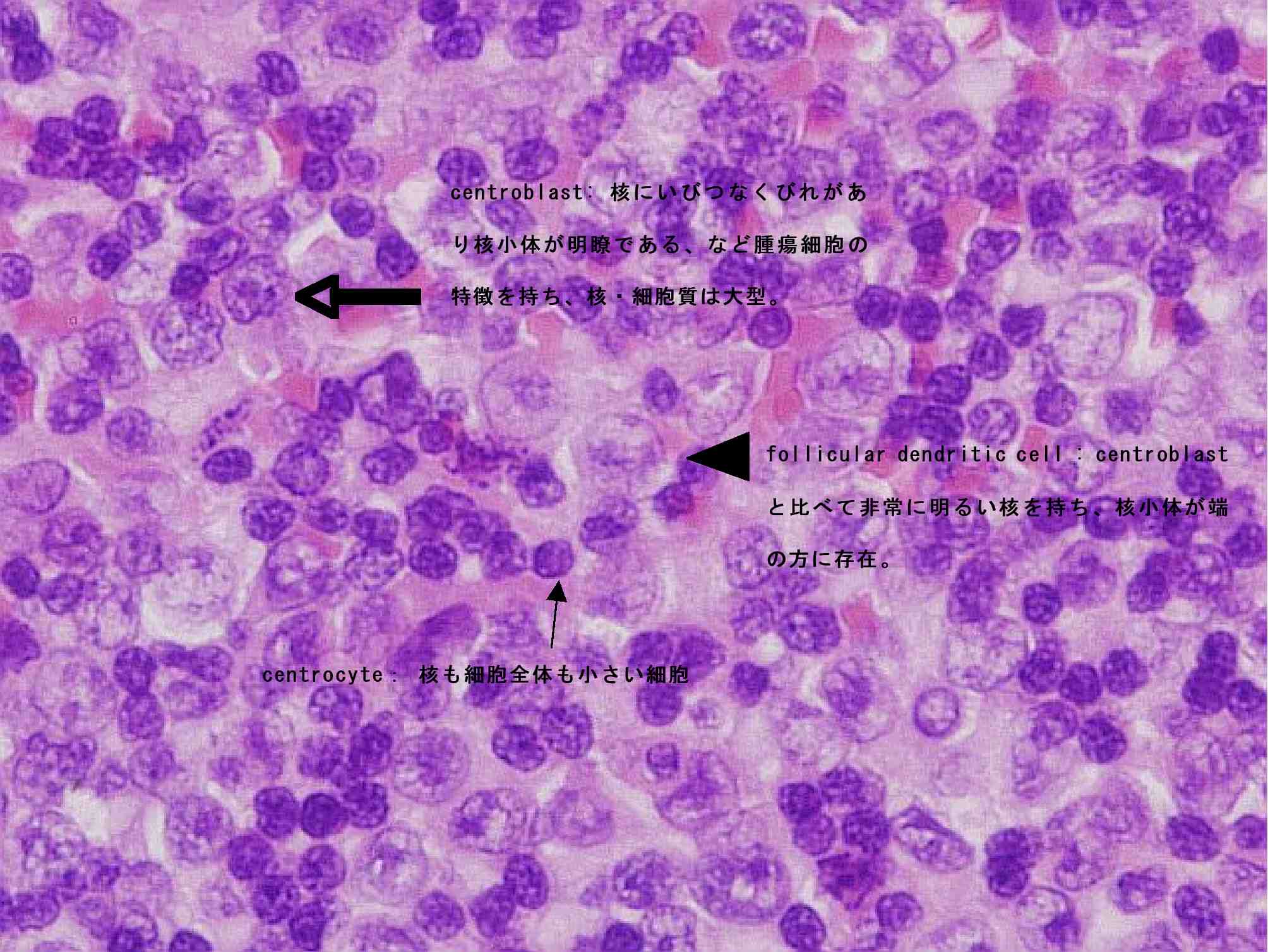
小さい細胞:centrocytes
大きい細胞:centroblastsとfollicular dendritic cells
centroblastsの量でろ胞性リンパ腫はgrade1-3a, bに分類される
Grade 1: 強拡大視野でcentroblasts が0-5個
Grade 2: 6-15
Grade 3: >15
3a: centrocytesが存在する
3b: シート状にcentroblastsが増生し、centrocytesを認めない本症例はcentroblastsが少ないため、grade1〜2
免疫染色(陽性は茶色に染まる)
◆CD20(B細胞のマーカーで、リツキサン®の標的となる細胞):陽性
◆CD79α(同じくB細胞のマーカー):陽性
◆bcl6(B細胞性リンパ腫の中でこれが陽性になるのはろ胞性リンパ腫に特徴的):陽性
◆CD10(bcl6と同様で、ろ胞性リンパ腫に特徴的):陽性
◆CD3(T細胞のマーカー):陰性
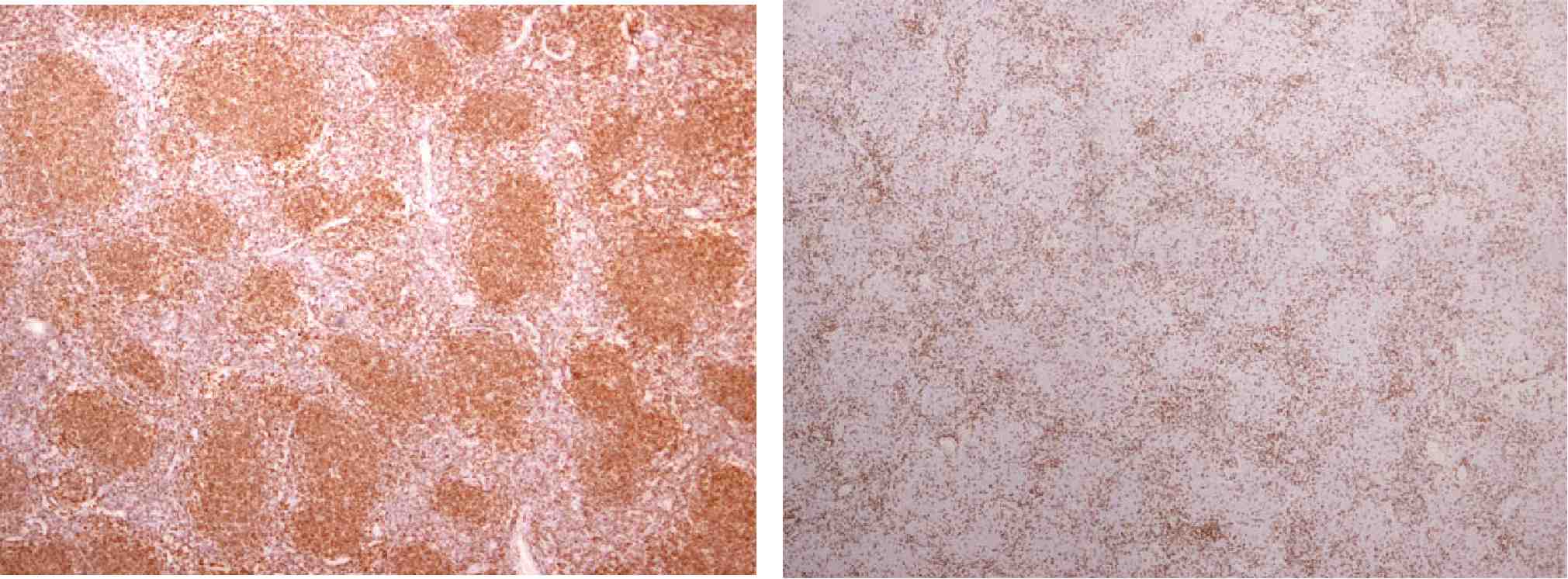
↓下図左はCD79α。ろ胞を中心に陽性細胞が存在
↓下図右はCD3。ろ胞外に陽性細胞が存在しており、ろ胞内部に存在する腫瘍細胞は陰性。
CD20、bcl-6、CD10はCD79αとほぼ同じ所見のため図は省略。
2つを比べると、ネガとポジのように陽性細胞の分布が逆転している。
◆bcl-2(アポトーシス抑制遺伝子で、正常なリンパ節ではろ胞外に陽性細胞が存在し、ろ胞内部は通常染まらない。しかしろ胞性リンパ腫の大部分でろ胞内部が陽性になるため、反応性ろ胞過形成とろ胞性リンパ腫の鑑別に役立つ。ただしbcl-2陰性のろ胞性リンパ腫もあり、他の低悪性度B細胞性リンパ腫も陽性となる。)
:陽性
↓bcl-2陽性細胞はろ胞を中心に存在し、上記のCD79αなどと同じような分布である。
◆診断:ろ胞性リンパ腫、grade1〜2
◆Q&A
centroblastとcentrocyteの区別がよく分からない
ただし、follicular dendritic cellとcentroblastとの区別は専門家でも難しいとのことでした。
また、区別をつける意義は?
follicular dendritic cellは正常なリンパ節にも存在する細胞である。ろ胞性リンパ腫(低悪性度リンパ腫)はcentroblastの数によってgrade分類されるが、grade 3bとなるとびまん性大細胞型B細胞性リンパ腫(中悪性度リンパ腫)と同じような臨床像を呈するため、治療方針や予後が大きく異なるため鑑別が必要となる。
投稿者:血液内科・呼吸器内科at 06:03
| 血液内科(標本)
| コメント(0)
| トラックバック(0)
悪性リンパ腫(ホジキン病、非ホジキンリンパ腫):標本3
BSL標本カンファレンス(金沢大学第三内科)
(関連記事)
NETセミナー:悪性リンパ腫の診断
悪性リンパ腫:1
悪性リンパ腫:2
悪性リンパ腫:3
2008年9月30日(火)「ホジキン病関連」その3
症例3 60代女性
現病歴 5ヶ月前から皮疹が出現、3ヶ月前から発熱と全身リンパ節腫脹を自覚。
身体所見 体幹に点状紅斑、両側頸部、腋窩、鼠径のリンパ節腫脹、左下肢のpitting edemaを認める
主要な検査結果 汎血球減少、LDH 360、sIL-2R 7760、PETにて全身リンパ節・骨髄に集積亢進を認める。
左鼠径部リンパ節の生検標本
◆H-E染色:
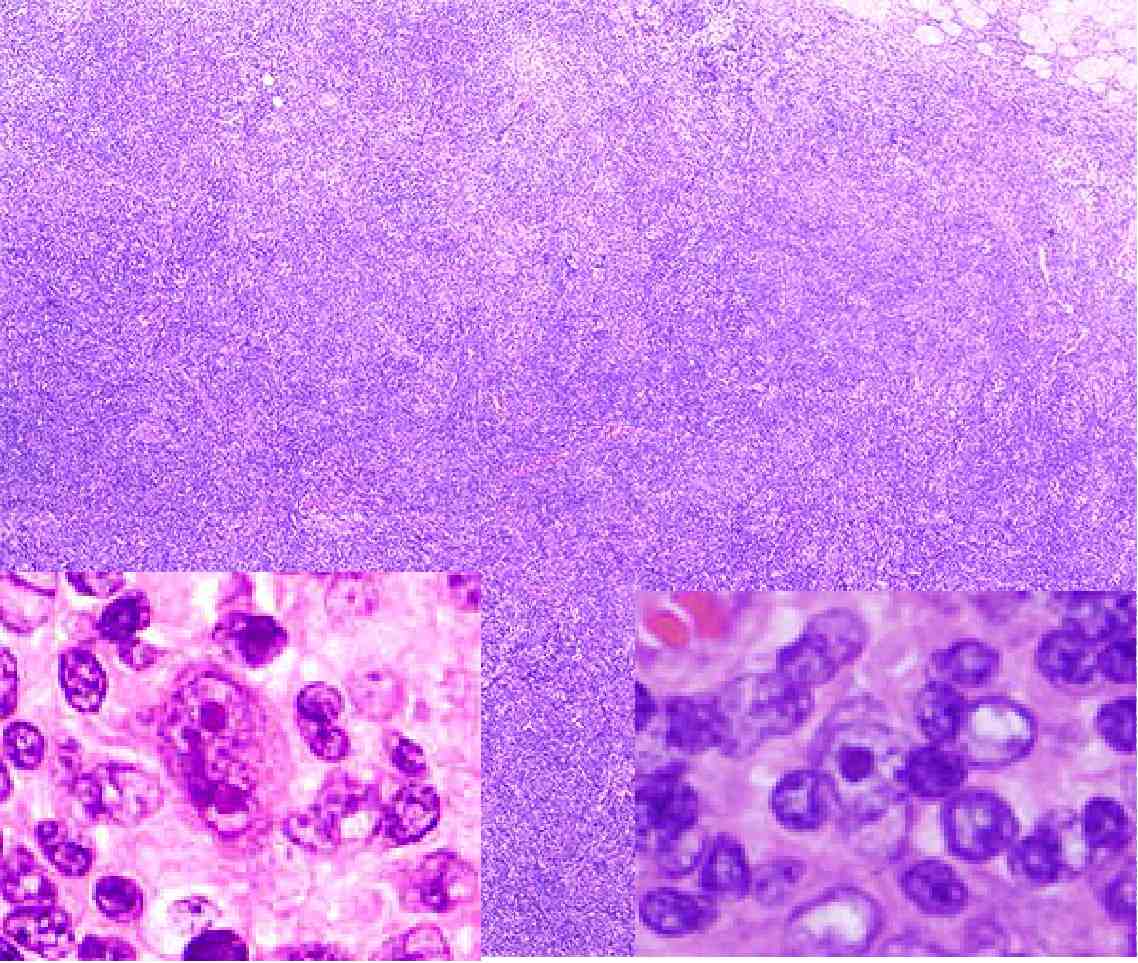
弱拡大では正常なリンパ節の基本構造が認められない。
強拡大では大型ホジキン様細胞、RS様細胞も存在。
それ以外の細胞の多くも核小体がはっきりし、細胞質がやや淡明な細胞である点が前2例と異なる。
前2例は小型細胞が多かったため、核がより密集しているように見受けられた。
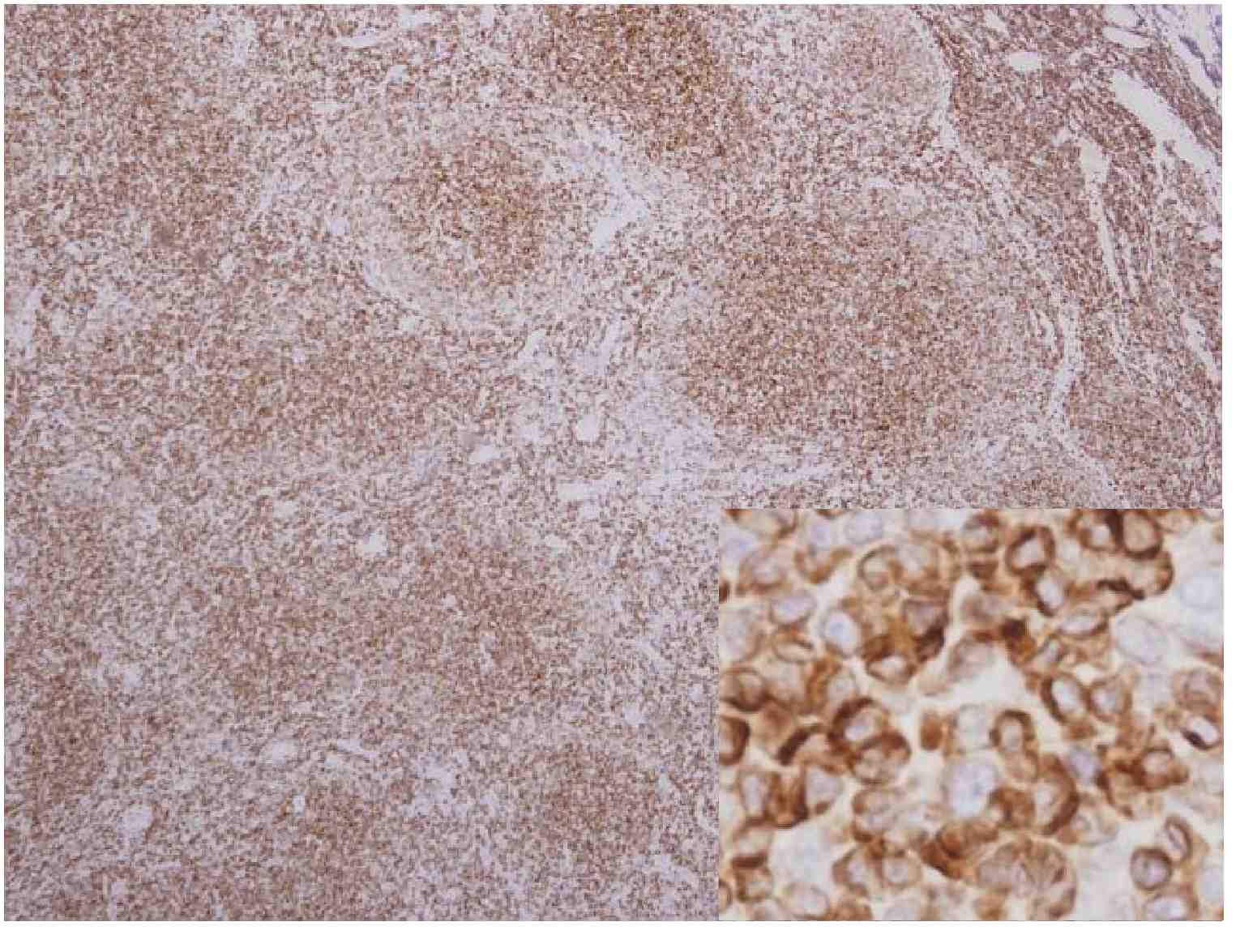
◆CD30:中型〜大型細胞のほとんどが陽性
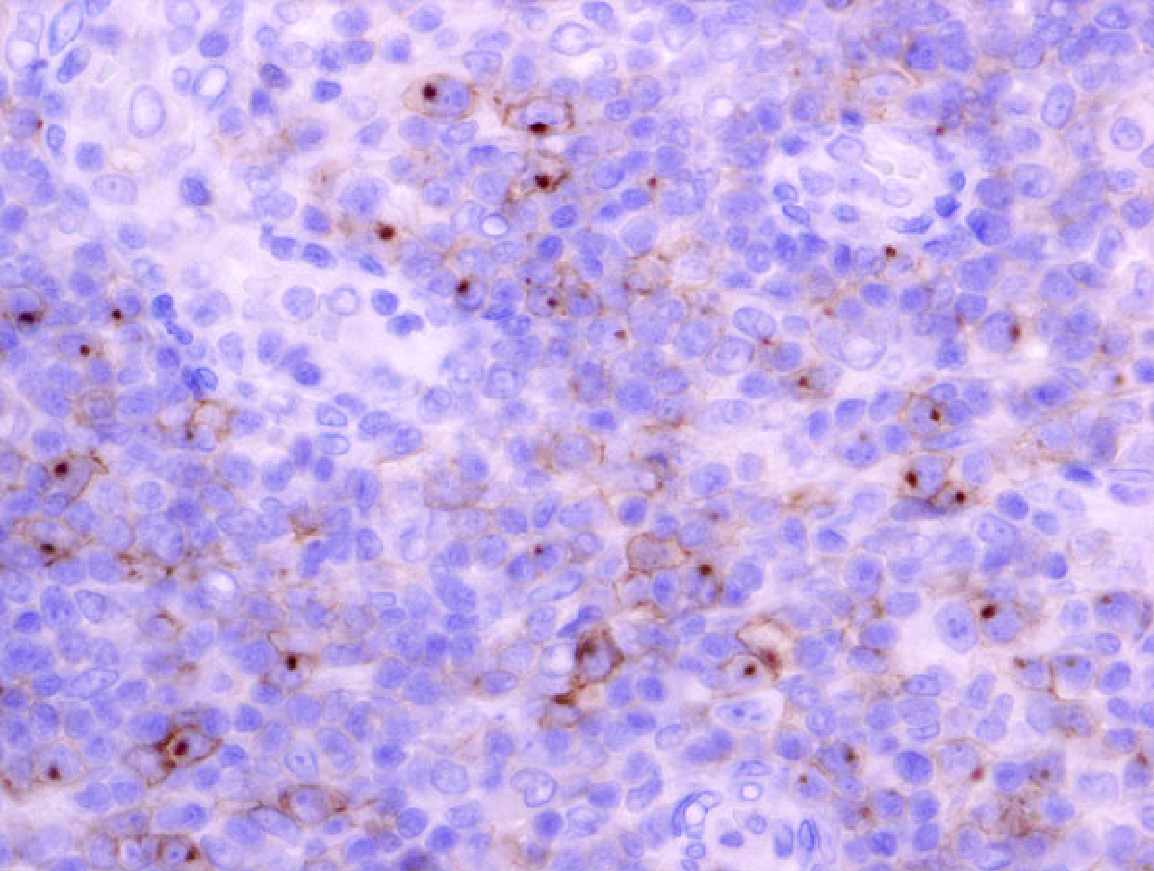
前2例と比べ、陽性細胞(茶色)がびまん性に存在しているところが相違点かもしれない。
◆CD15:陰性
◆CD20、79α、EBER:大型の細胞が陽性
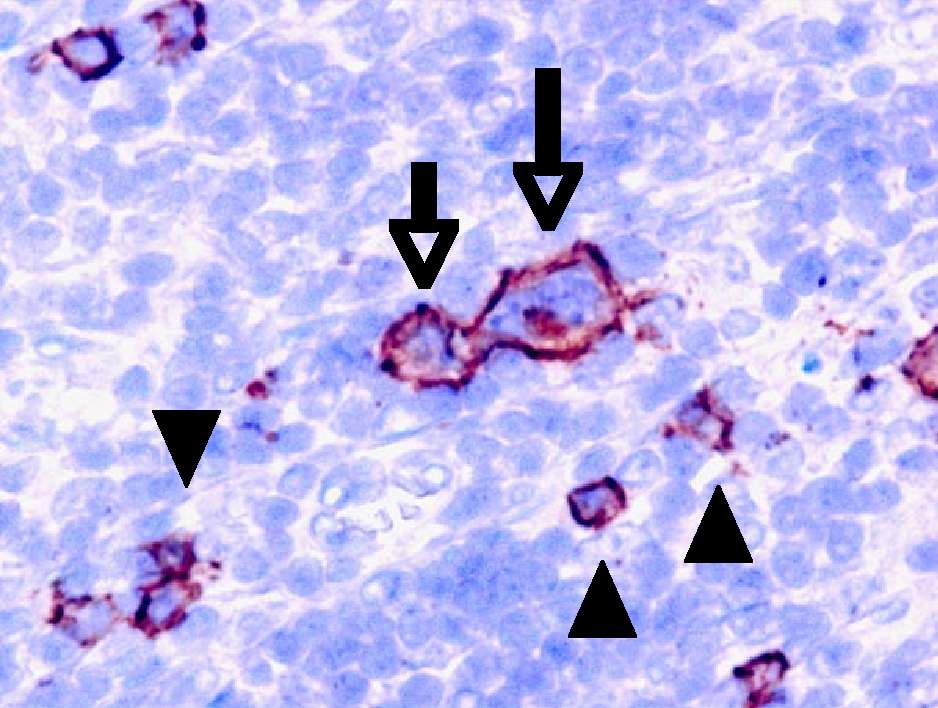
写真はCD20。
大型細胞は陽性(→)
周囲に散在する小型で異形成のないCD20陽性細胞(▲)は、正常Bリンパ球と考えられる。
ここまでは症例1、2と大きな違いがない
◆CD3:中型〜大型の異型細胞細胞が強陽性
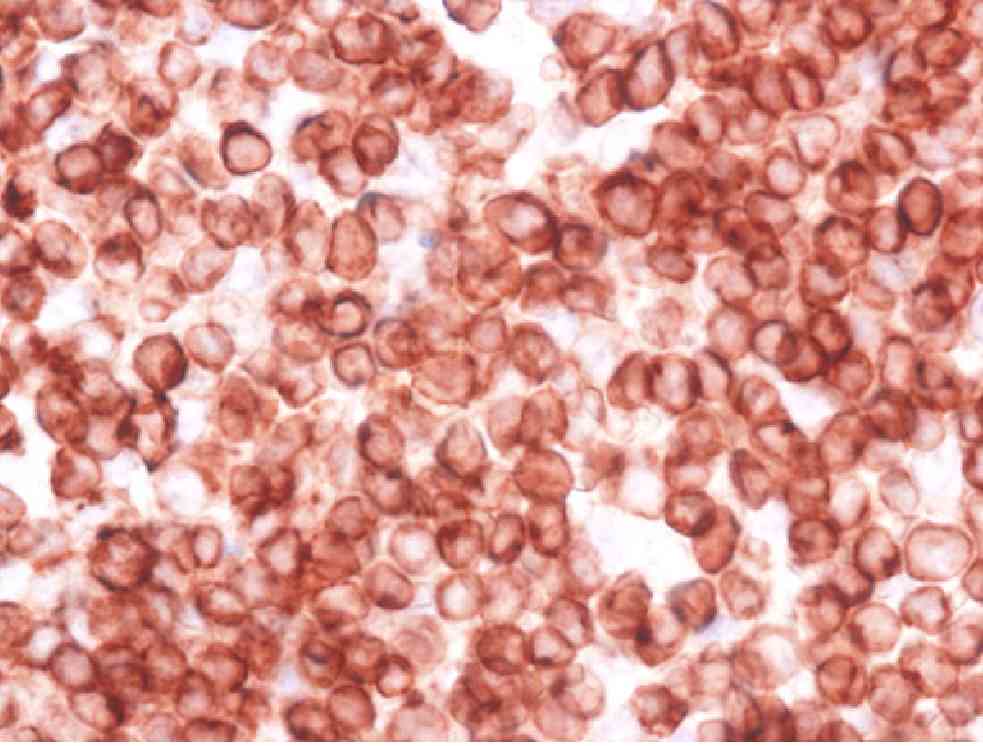
前2症例では異型細胞周囲の小型細胞が陽性であったが、本症例は核小体のはっきりしたやや大きめで異型のある細胞が陽性。
◆CD4:写真上ほとんどの細胞が陽性
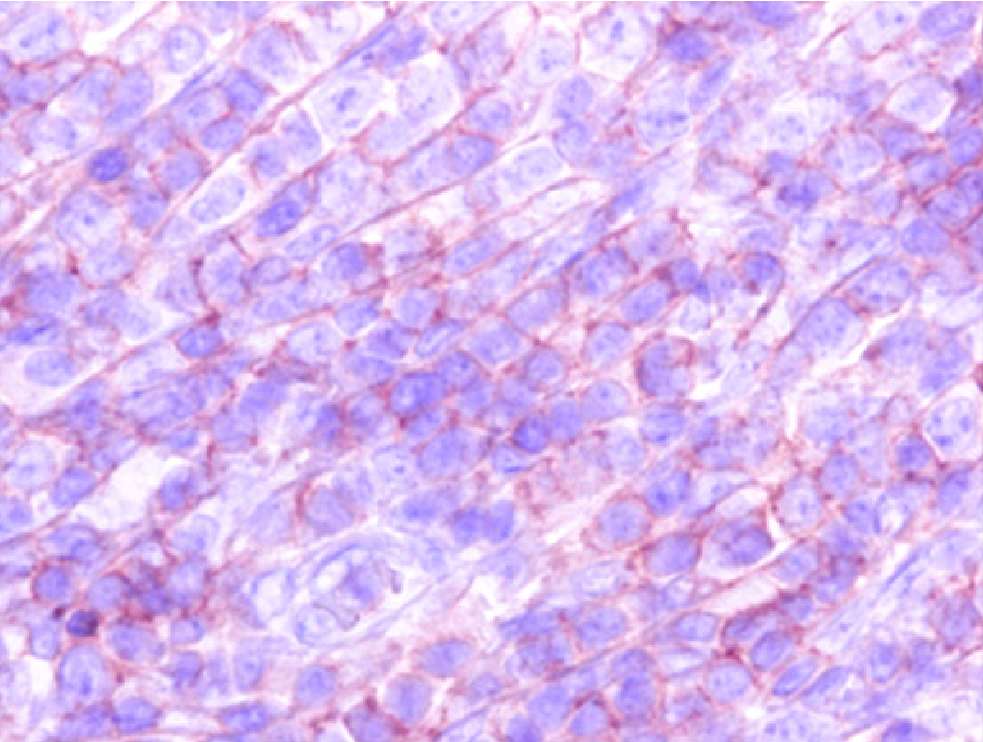
◆CD8:染まっている細胞はまばら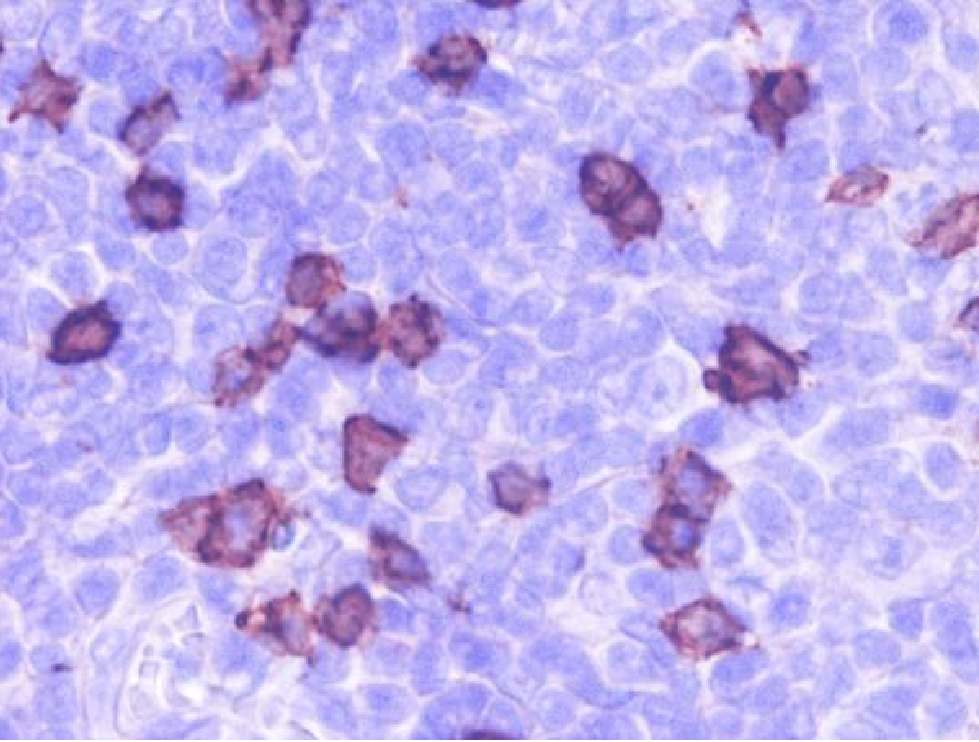 に存在
に存在
CD4陽性細胞>>CD8陽性細胞であり、CD4が優位の結果であった。
骨髄穿刺・生検、皮疹の生検もほぼ同様の結果であった。
前2症例同様ホジキン様細胞が見られ、病理標本上ホジキンリンパ腫が鑑別にあがる症例。
本症例ではリンパ節生検で成熟異型リンパ球の増殖がみられ(CD4優位)、下記に示すようなろ胞樹状細胞(FDC: follicular dendritic cell)の増生を伴い、骨髄・皮膚浸潤があることなどからT細胞性非ホジキンリンパ腫と診断された。
診断
T細胞性非ホジキンリンパ腫、臨床病期 IVB(皮膚・骨髄浸潤)、IPIはhigh intermediate
サブタイプ Angioimmunoblastic T-cell lymphoma, associated with reactive Hodgikinoid B-cells
本疾患に特徴的なCD21、CD35(FDCが特異的に染まる)を施行した
◆CD21+35:腫瘍細胞の背景に強く染まる細胞集団が存在
このリンパ腫では時にEBV陽性細胞が散見されるが、免疫低下状態による二次感染と考えられている。
本症例でもホジキン様の大型細胞はCD30+、CD20+、79α+、EBER+であり、EBVの感染に起因する大型B細胞の増殖と考えられた。
Hodgkin like cell、RS like cellが出現しうるホジキンリンパ腫以外のリンパ腫
・ALCL:Anaplastic large cell lymphoma
・AILT:Angioimmunoblastic T-cell lymphoma
・ATLL:Adult T-cell leukaemia/lymphoma
・PTCL:Peripheral T-cell lymphoma
・Primary cutaneous CD30-positive T-cell lymphoproliferative dislrders
-Primary cutaneous ALCL
-Lymphomatoid papulosis
・Diffuse large B-cell lymphoma anaplastic variant
・Age related EBV-associated B-cell lymphoproliferative disorders(senile lymphoma)
Q&A
・AILTでは高ガンマグロブリン血症が見られるが、B細胞はどこにあるのでしょうか?
>>AILTのリンパ節標本では類上皮組織球や多数の好酸球、形質細胞が見られることが多い。また、AILTは骨髄浸潤を伴うことが多いが、骨髄浸潤を認めない場合でも骨髄にポリクローナルな形質細胞増多がよくみられることが知られており、高ガンマグロブリン血症の原因となっていると考えられる。
・CD30の特徴とは?
>>classical Hodgkin lymphomaの多くで陽性となる。Bリンパ球なら腫瘍でなく反応性でも陽性となる。Tリンパ球は活性化されたものが染まるが、病理的にはTリンパ球でCD30が陽性ならリンパ腫と考えてよい。本症例では、CD20、79α、EBER に陽性を示したホジキン様の大型細胞も、CD3、4に陽性を示した腫瘍細胞もCD30陽性であった。ホジキン様のCD30陽性細胞はEBVに反応したBリンパ球で、CD3、4にも陽性を示した中型〜大型CD30陽性細胞はT細胞性リンパ腫であると考えられる。
◆主治医から学生さんへメッセージ
同じリンパ腫でも多彩な病理組織像を示し、それによって臨床所見も予後もそれぞれ特徴があります。奥深いと思いませんか?
金沢大学 血液内科・呼吸器内科HPへ← クリック
投稿者:血液内科・呼吸器内科at 07:01
| 血液内科(標本)
| コメント(0)
| トラックバック(0)
悪性リンパ腫(ホジキン病、非ホジキンリンパ腫):標本2
BSL標本カンファレンス
(関連記事)
NETセミナー:悪性リンパ腫の診断
悪性リンパ腫:1
悪性リンパ腫:2
悪性リンパ腫:3
2008年9月30日(火)「ホジキン病関連」その2
症例2 60台男性
現病歴 8年前前立腺がんの既往があり、金沢大学血液内科受診3ヶ月前に撮影されたfollow upのCTで全身リンパ節腫脹、脾腫を指摘。B症状(発熱)あり。
身体所見 発熱を認め、右後頸部リンパ節を触知
主要な検査 LDH 218と軽度上昇、血小板減少、sIL-2R 2610、PETにて全身リンパ節と骨に異常集積を認めた
右外腸骨動脈周囲リンパ節生検標本
◆H-E染色
ろ胞構造が消失している。弱拡では症例1と比べるとピンクの部分が多いように見え、強拡で大型の核小体がはっきりした細胞(ホジキン様)や中型〜大型の異型リンパ球が増加していることが確認できる。
◆CD30:ホジキン様の細胞の多くが陽性
◆CD15:CD30と同様にホジキン様の細胞が陽性
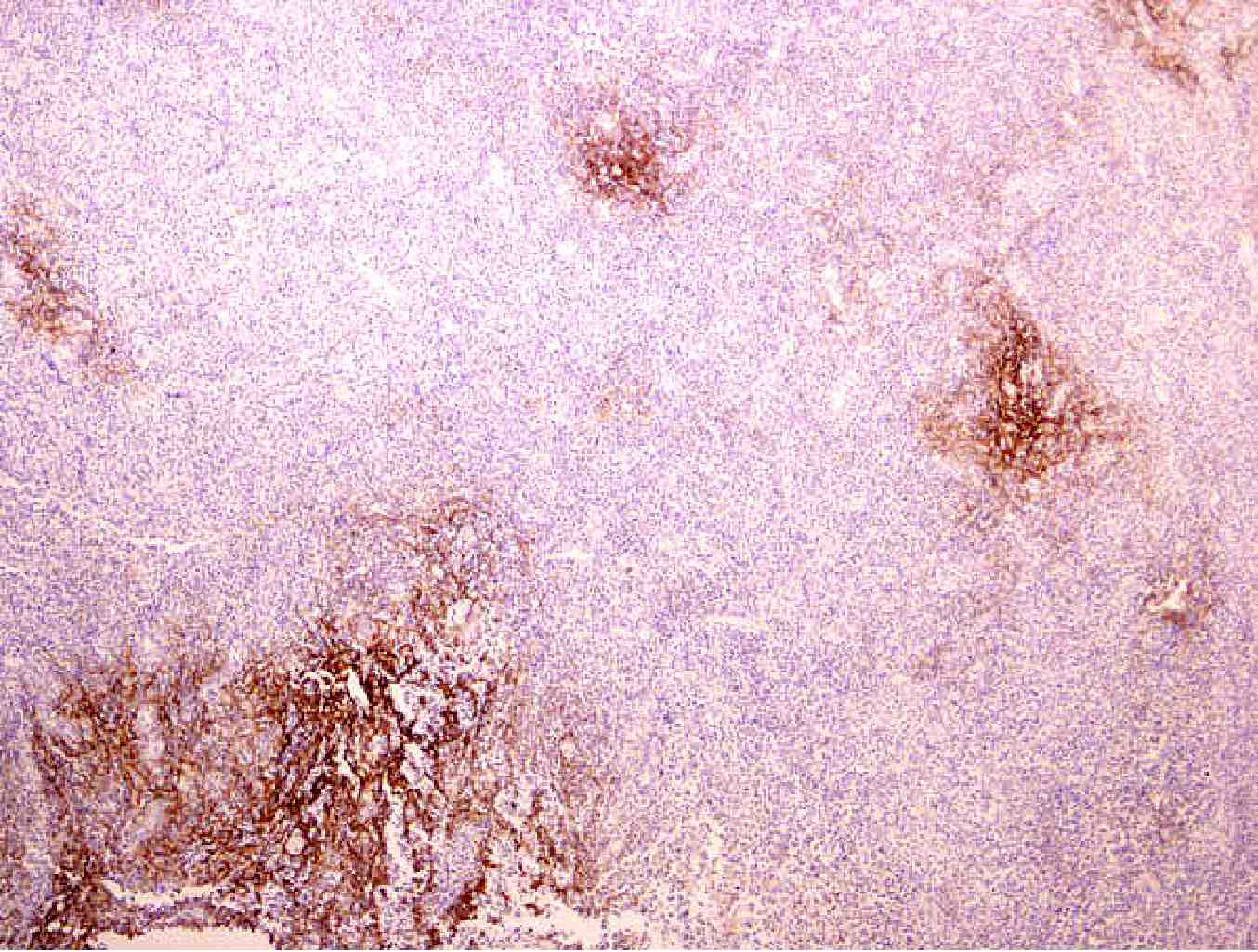
◆CD20、79α:ホジキン様の細胞の一部と、中型から大型の異型リンパ球の多くが陽性
◆EBER:大型ホジキン様細胞の一部が陽性
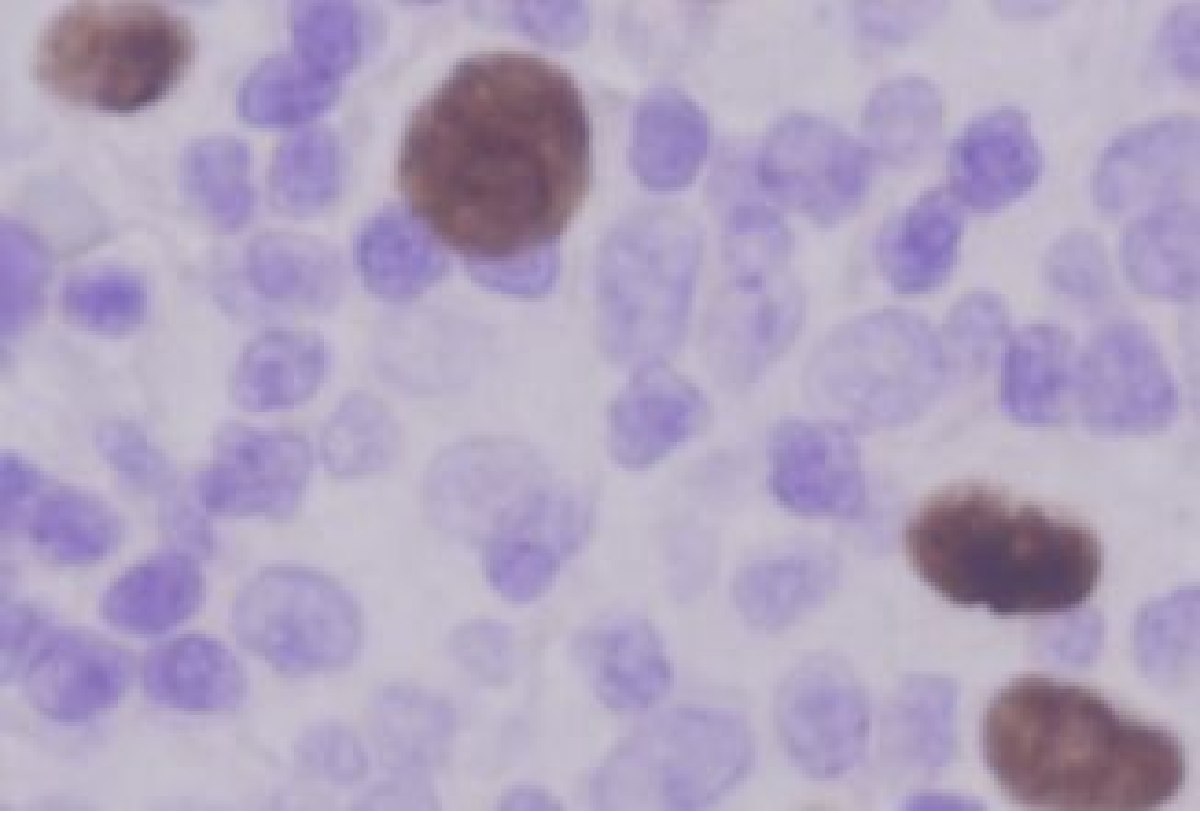
図はEBERのスライド強拡大
◆CD3:陰性
骨髄生検:リンパ腫細胞の浸潤が認められる
診断
本症例では腫瘍細胞と考えられる大型の細胞がCD30、15、20、79αに陽性であった。
腫瘍細胞のほとんどがCD20陽性であったことや79α陽性であったこと、リンパ節腫脹部位が全身であることや、骨浸潤があることはホジキン病ではなく非ホジキンリンパ腫の特徴であり、B細胞性非ホジキンリンパ腫と診断された。
しかしCD15が陽性であったことなど、病理標本からは症例1のようなホジキン病との鑑別は非常に難しく、専門家の間でも意見が分かれホジキン病からの移行期の症例とも考えられた。
B細胞性非ホジキンリンパ腫(臨床病期 IVB(骨浸潤)、international prognostic index; IPIはhigh)
サブタイプ:Age related EBV-associated B-cell lymphoproliferative disorders (senile lymphoma)
Q&A
・Age related EBV-associated B-cell lymphoproliferative disorders(senile lymphoma)の予後は?
年齢、B症状(発熱、盗汗、体重減少)の有無 で予後が決まる
2つ陽性なら平均生存期間 9ヶ月
1つ陽性なら25ヶ月
0個なら56ヶ月
治療にリツキシマブを加えるかどうかで予後が改善するかどうかはまだ検討中である。
投稿者:血液内科・呼吸器内科at 06:39
| 血液内科(標本)
| コメント(0)
| トラックバック(0)
悪性リンパ腫(ホジキン病、非ホジキンリンパ腫):標本1
BSL標本カンファレンス:毎週火曜 17:30〜18:00ごろ 金沢大学第三内科医局
(関連記事)
NETセミナー:悪性リンパ腫の診断
悪性リンパ腫:1
悪性リンパ腫:2
悪性リンパ腫:3
2008年9月30日(火)
今回のテーマは「ホジキン病関連」でした。
提示された3症例を3回に分けてご報告します。
非ホジキンリンパ腫との鑑別が非常に難しい症例が含まれていました。みなさんよく勉強されていて、難しい質問がたくさん飛び出しました。
症例1 40代男性
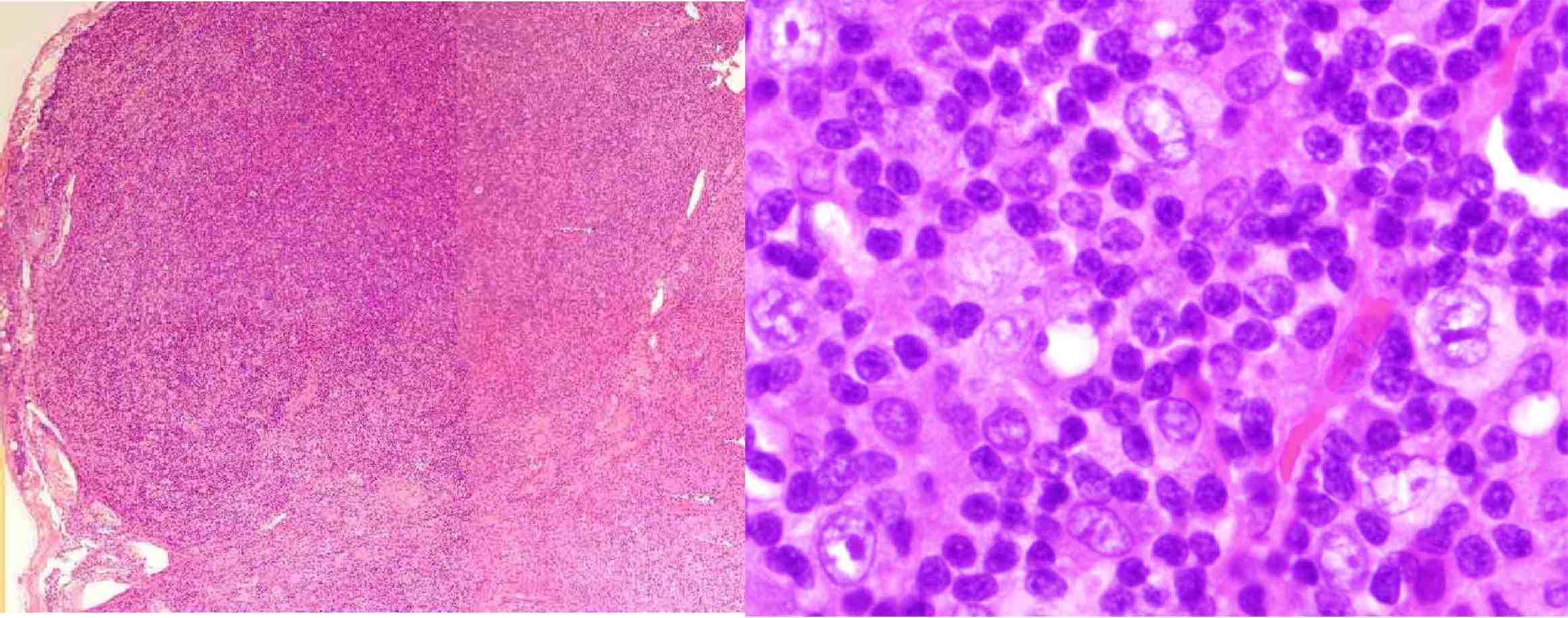
現病歴 金沢大学血液内科受診3ヶ月前からの右頸部リンパ節腫脹で発症、B症状なし。
身体所見 右頸部に、直径5cmと4cm大のリンパ節を2個触知、他の表在リンパ節や肝・脾触知せず。
主要な検査結果 LDH 205と軽度上昇、可溶性IL-2受容体(sIL-2R、リンパ腫の腫瘍マーカー、基準値220〜530 U/mL) 997と軽度〜中等度に上昇。
CT 右頸部リンパ節腫大、PET 同部位に集積亢進。
右頸部リンパ節生検標本
◆H-E染色(核が紫、細胞質がピンクに染まる)
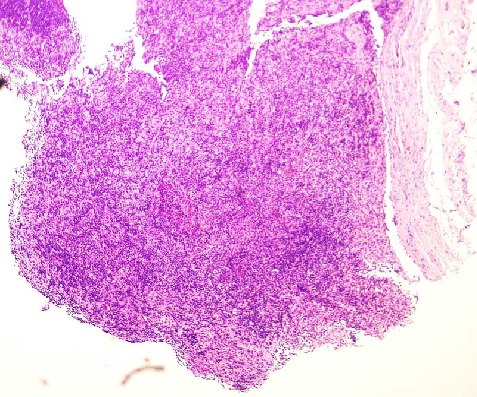
正常な、ろ胞構造は完全に消失している。
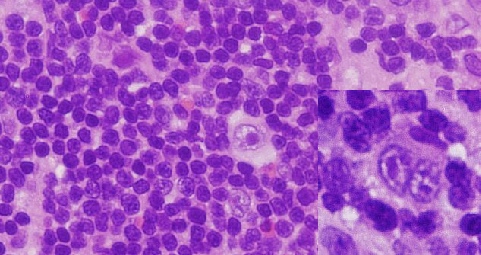
小型の細胞の中に大型の細胞が散在。
1核:Hodgkin細胞
2核以上:Reed-Sternberg細胞
弱拡では、リンパ節周囲の被膜が肥厚しており、リンパ節内にも線維の増生が見られる部位があった。
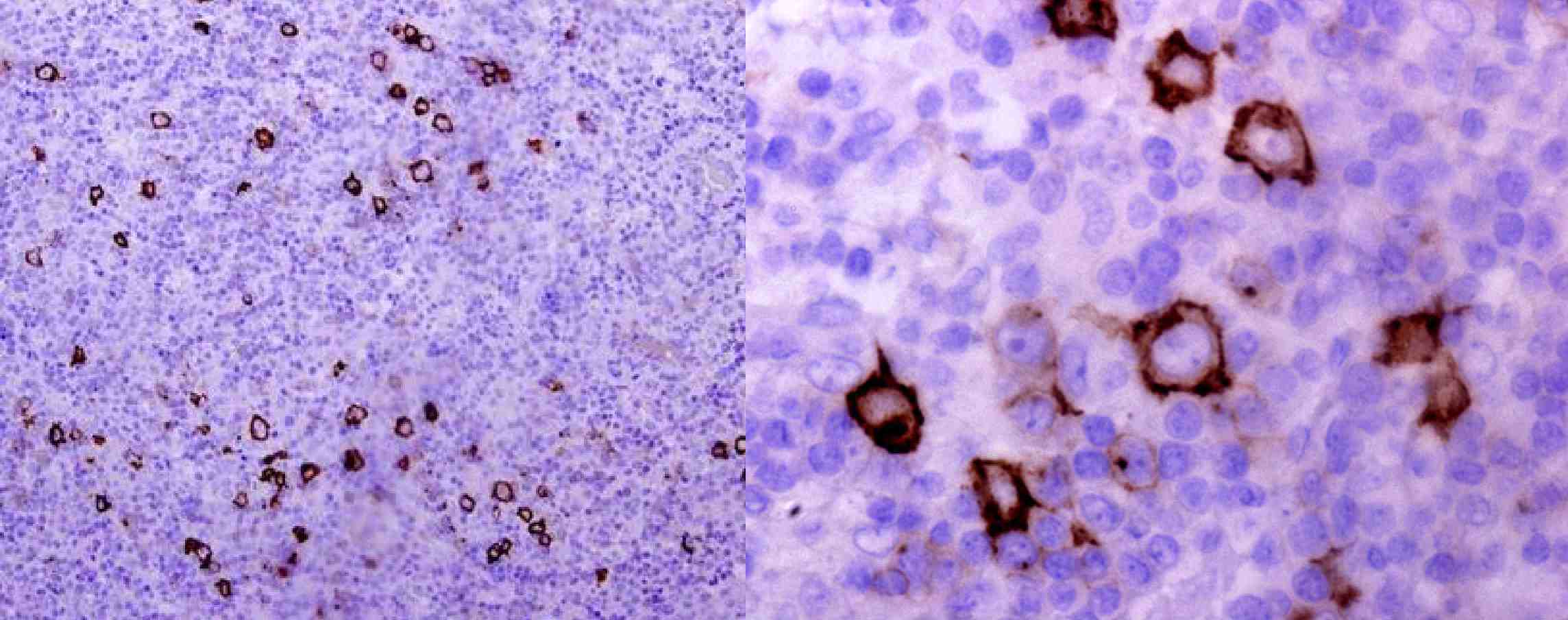
免疫染色
◆CD30:大型の異常細胞が陽性を示している
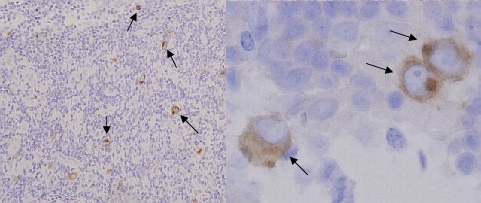
矢印で示してある茶色の細胞が陽性
細胞で、核は青〜紫色に染色されている。
CD30はclassical Hodgkin lymphomaの多くで陽性となるが、anaplastic large T-cell lymphomaやDiffuse large B-cell lymphomaの一部、EBV感染細胞なども陽性となる。3回終了後のQ&Aでも話題がでます。
◆CD15:CD30と同様に大型の異常細胞が陽性を示した
CD15は正常顆粒球に見られるが、classical Hodgkin lymphomaの多くが陽性となる。
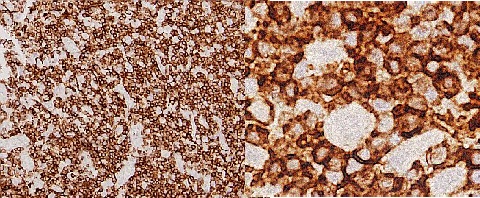
◆CD20:大型の異常細胞が陽性を示した
CD20はB細胞のマーカーで、(正常なB細胞はもちろん陽性で)腫瘍ではほとんどのB細胞性リンパ腫のほか、Nodular lymphocyte predominant Hodgkin lymphomaやclassical Hodgkin lymphomaの一部でも陽性となる。
◆CD3(T細胞のマーカー):腫瘍細胞と考えられる大型細胞は陰性で(写真では見えにくいが強拡大で薄い青紫の大型細胞が存在)、その周囲をとりかこむ小型細胞が染まっている
これを「ロゼット形成」という(ホジキン病に特徴的)
◆EBER:大型の異常細胞が陽性
ホジキンリンパ腫の半数でEBVが陽性であるとの報告があり、mixed cellular typeのホジキンリンパ腫や、小児と高齢者のホジキンリンパ腫で頻度が高い。EBVとホジキンリンパ腫の因果関係については現在も研究が続けられている。
診断 ホジキンリンパ腫(結節硬化型)、臨床病期 Ann Arbor分類のIA(リンパ節あるいはリンパ組織の1箇所のみに浸潤)
Q&A
・免疫染色は細胞のうちどの部分がそまるのか?
>>種類によって細胞質内、細胞膜、核内など染色パターンは様々
投稿者:血液内科・呼吸器内科at 06:50
| 血液内科(標本)
| コメント(0)
| トラックバック(0)
|1/1ページ












 に存在
に存在