ループスアンチコアグラント検査の必要性:血液凝固検査入門(28)
ループスアンチコアグラント(LA):血液凝固検査入門(27)から続く。

抗リン脂質抗体症候群(インデックスページ)←
クリック! 抗リン脂質抗体症候群の全記事へリンクしています。
抗リン脂質抗体症候群(antiphospholipid syndrome:
APS)の診断のためには、
ループスアンチコアグラント(lupus anticoagulant:
LA)と、
抗カルジオリピン抗体(anticardiolipin anibody:aCL)の両者の測定が不可欠です。
どのような時に、LAやaCLを測定するのでしょうか。
換言しますと、どういう時にAPSを疑うべきでしょうか。
金沢大学血液内科・呼吸器内科(第三内科)では、以下のような場合に、LAやaCLの測定を行っています。
ループスアンチコアグラント、抗カルジオリピン抗体の測定が必要な場合
1)不育症(習慣性流産):
習慣性流産(3回以上の流産)を含む不育症では必ず両検査を行うべきと考えられます。
不育症の原因は多数ありますが、内科が関与する場合で最も多いのはAPSです。APSの場合には適切な治療(アスピリン内服、ヘパリン皮下注)を行うことによって、挙児を得ることができますので、この診断は重要です。
なお、念のためですが、ワルファリン(商品名:ワーファリン)には、催奇形性の副作用があることを熟知しておく必要があります。
2)危険因子が明らかでない動脈血栓症:
高血圧症、糖尿病、高脂血症などの動脈血栓症危険因子が明らかでない動脈血栓症では、両検査を行うべきです。
特に、若年性脳梗塞や、多発性ラクナ梗塞では必ず測定すべきです。また、腸間膜動脈血栓症、網膜中心動脈血栓症のように比較的まれな部位の動脈血栓症でも測定すべきです。
3)全ての静脈血栓症:
深部静脈血栓症、肺塞栓などの静脈血栓症では全症例で測定すべきです。
また、腸間膜静脈血栓症、網膜中心静脈血栓症、矢状静脈洞血栓症、門脈血栓症のように比較的まれな部位の静脈血栓症でも測定すべきです。
4)膠原病:
SLEほか、全ての膠原病では必ず測定しておくべきでしょう。
5)原因不明のAPTT延長、血小板数低下:
このような場合にも測定すべきです。LA陽性例では、APTTが延長することがあります。
ただし、既に記事にさせていただいたように、LA陽性であってもAPTTが延長しないこともありますので、APSを疑ったら、APTT延長の有無にかかわらず、LAを検査する必要があります。
6)特発性血小板減少性紫斑病(ITP):
ITPの4割の症例で抗リン脂質抗体が合併するという報告もあります。ITPでは全例測定すべきと考えられます。
特に、ITPに対して摘脾術を行う場合には、術後血小板数が上昇することともあいまって、深部静脈血栓症や肺塞栓などの血栓症を発症する懸念があります。ループスアンチコアグラント、抗カルジオリピン抗体のは必ずチェックしておくべきと考えられます。
もし術前に抗リン脂質抗体が陽性であることが判明している場合には、術後血栓症の予防はより厳重に行う必要があります。
7)その他:
網状皮斑、多発性硬化症、てんかん、心臓弁膜症、黒内障など。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
投稿者:血液内科・呼吸器内科at 23:04
| 凝固検査
| コメント(0)
| トラックバック(0)
ループスアンチコアグラント(LA):血液凝固検査入門(27)
抗リン脂質抗体症候群の血液検査:血液凝固検査入門(26)から続く。
抗リン脂質抗体症候群(インデックスページ)← クリック! 抗リン脂質抗体症候群の全記事へリンクしています。
ループスアンチコアグラント(lupus anticoagulant:LA)検査は、抗リン脂質抗体症候群(antiphospholipid syndrome:APS)の診断時には必要不可欠な重要な検査です。
しかし、LA検査時には多くの注意点があります。以下の配慮がない場合には、LA診断が適切になされなくなってしまうのです。
1) 血小板の混入をさける:
そのために通常の遠心ではなく、強遠心を行います(4,000g、30分)。加えて、更に血小板を除去するために血小板除去フィルターを用います。検体に血小板が残っていますと、LA(抗リン脂質抗体の一つ)が、血小板のリン脂質と反応してしまうために、試験管レベルで凝固反応に干渉するLAが少なくなってしまうのです。LA診断の感度をアップさせうために、強遠心と血小板除去フィルターの使用は必須と考えられます。
2) 凍結検体の注意:
血小板が除去されていない状態で、凍結しますと血小板の破壊に伴って検体中にリン脂質がばらまかれるようなことになってしまいます。検体凍結が必要な場合には、血小板の除去はしっかり行っておく必要があります。この注意がありませんと、よほど力価が高い場合以外は、ほとんど全ての検体がLA陰性と診断されてしまうでしょう。
3) クロスミキシング試験:
LAなどの循環抗凝血素(インヒビター)の存在を証明するには、クロスミキシング試験(混合試験)が不可欠です。しかし、大手検査委託会社であっても、LA検査で混合試験を行っていないのが現状だと思います。
4) dRVVT:
LA検査としての保険点数は、希釈ラッセル蛇毒時間(dRVVT)にしかついていません。
LA検査には、dRVVTの他に、カオリン凝時間(KCT)、KCTの混合試験、血小板中和法(PNP)、希釈APTT法など多くの検査が存在しますが、dRVVTのみでは多くの見逃し症例が出てしまうでしょう。
なお、金沢大学附属病院血液凝固検査室では、カオリン凝時間(KCT)&混合試験(確認のためのPNP)、dRVVT(低濃度リン脂質と高濃度リン脂質)&dRVVTの混合試験を行っています。
もし、dRVVTのみでLAの有無を判定したとしますと、LA陽性と診断される症例は、1割程度に著減してしまうのではないかと思います。換言致しますと、KCT&混合試験でLA陽性と診断されることの方がはるかに多いです。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
投稿者:血液内科・呼吸器内科at 11:36
| 凝固検査
| コメント(0)
| トラックバック(0)
呼吸器感染症(肺炎)とグラム染色:肺炎球菌、ノカルジア
呼吸器感染症(グラム染色)
医学生の時に、細菌のグラム染色は必ず実習を行いますが、臨床の場で自ら行っている人は少ないようです。実際、多くの場合、グラム染色を行わなくても、治療はうまくいきます。
その一方で、最近になって感染症治療の分野で新しい波がやってきていて、グラム染色が、熱意をもって感染症に対応しているかどうかの象徴のように扱われるような風潮も最近感じます。あまり、グラム染色だけを特別視するつもりはないのですが、確かにグラム染色を行うことか有用だったと感じることも多々あります。最近印象的だった症例を紹介したいと思います。
1例目は80代の男性です。
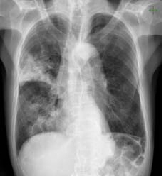
数日前から全身倦怠と咳、痰があり、近医を受診したところ、微熱と右肺の肺炎像が指摘されました。別の病気で当院にかかっていたため、金沢大学附属病院呼吸器内科に紹介となりました。胸部写真では、右上肺と下肺に肺炎像を認めました。
血液検査を行ったところ、白血球は5500/μlと正常範囲でしたが、CRPは31.5 mg/dLと高値でした。
尿中肺炎球菌抗原と尿中レジオネラ抗原、マイコプラズマIgM抗体は陰性でした。酸素飽和度の低下もあり、すぐに入院となりましたが、これらの結果だけだったら、どのような治療を行うべきでしょうか。
可能性はいろいろかとは思いますが、目の前で痰を出してもらったところ、褐色調の膿性痰が得られ、グラム染色でグラム陽性の双球菌が見られました。
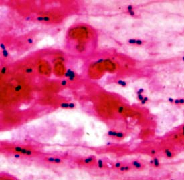
これを見て、肺炎球菌感染に違いないと判断し、抗生剤治療を開始しました。
3日後に痰培養で肺炎球菌が検出され、同日の尿中肺炎球菌抗原は陽性になっていました。そして、その結果が得られたころには、治療により肺炎は軽快にむかっていました。
高齢者の肺炎では必ずしも高熱が出たり、白血球が増えたりしないことがあること、尿中抗原検査は発病早期には陽性にならないことなど、教科書などに書かれてはいるけれど、普段忘れがちなことが思い起こされた症例でした。
2例目は60代の男性です。
自己免疫性疾患でステロイドなどの治療が行われている方です。1ヶ月ぐらい前から咳、痰、倦怠感などがあり、感冒剤などを内服していましたが改善しませんでした。微熱、食欲不振が強くなり、通院している外来を受診したところ、右下肺に肺炎像を認め、採血で白血球の増加、CRP11.0 mg/dLなどの所見から、金沢大学附属病院呼吸器内科に紹介となりました。
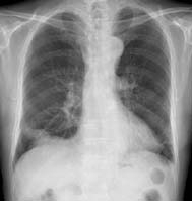
比較的ゆっくり進行し、胸部CTを見ると結節様の陰影を認め、通常の肺炎とは異なる印象でした。喀痰のグラム染色を行ったところ、線維状の形態をとるグラム陽性の桿菌を認めました。
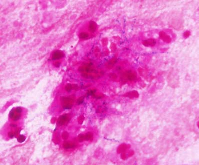
ノカルジアを疑いましたが、口腔内での汚染の可能性も考えられたので、気管支鏡を行って病変部からも同様の菌を確認しました。
なお、入院時に行った喀痰培養の結果は、正常細菌叢であり、グラム染色を行わない限り診断できなかったか、かなり対応が遅れたと思われます。
このように喀痰グラム染色は、しばしば臨床に有用な情報を与えてくれます。慣れれば、検体を染色し、顕微鏡をのぞくまで5分程度で済みますし、治療にもかなり自信を持って望むことが出来るは事実です。
当科では、感染症の専門グループはありませんが、感染症に興味を持っている者は多く、グラム染色も研究室内で、自分達で染色、観察ができるようになっています。
【関連記事】
咳嗽に関するガイドライン
【関連記事】
慢性咳嗽の診療
非小細胞肺癌治療の最前線
肺がんに気づくサイン
【リンク】
金沢大学 血液内科・呼吸器内科HP
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 06:37
| 医学全般
| コメント(0)
| トラックバック(0)
石川県ヘモフィリア懇話会
第2回石川県ヘモフィリア懇話会のご案内
日時:2009年5月23日(土)14時30分〜16時40分
会場:金沢都ホテル 「蓬莱の間」
プログラム
14:30-14:40 製品紹介
開会のことば
富山大学医学部 臨床分子病態検査学 教授 北島勲 先生
14:45-15:30 教育講演「血友病と合併症」
座長: 金沢大学大学院医学系研究科 保健学 准教授 森下英理子
演者: 兵庫医科大学 血液内科 講師 日笠 聡 先生
15:30-15: 40 Coffee Break
15:40-16:40 特別講演「インヒビターの基礎と臨床」
座長: 金沢大学附属病院 高密度無菌治療部 准教授 朝倉英策
演者: 奈良県立医科大学 小児科 教授 嶋 緑倫 先生
閉会のことば
金沢医科大学 発生発達医学 教授 犀川太 先生
主催:バクスター株式会社 バイオサイエンス事業部
【リンク】
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 05:05
| 研究会・セミナー案内
| コメント(0)
| トラックバック(0)
北陸血液・免疫懇話会
第11回北陸血液・免疫懇話会開催 & 演題募集のご案内
演題募集〆切:4月17日(金)
日 時:平成21年5月16日(土)午後4時00分より
場 所:ANA CROWNE PLAZA KANAZAWA 3F
特別講演
座長 金沢大学医薬保健研究域医学系 細胞移植学 教授 中尾 眞二
「不適合HLAに対するTリンパ球応答(基礎研究)と骨髄内臍帯血移植(臨床研究)」
演者 名古屋大学医学部附属病院 血液内科 講師 村田誠 先生
主催:中外製薬株式会社
【リンク】
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 06:16
| 研究会・セミナー案内
| コメント(0)
| トラックバック(0)
抗リン脂質抗体症候群の血液検査:血液凝固検査入門(26)
出血時間、血小板凝集能:血液凝固検査入門(25)から続く。
抗リン脂質抗体症候群(antiphospholipid syndrome:APS)
臨床症状
1)血栓症:動脈血栓症・静脈血栓症
2)不育症(習慣性流産)
検査所見:抗リン脂質抗体(具体的には以下の2つの検査)陽性
1)抗カルジオリピン抗体(特に、β2GPI依存性)
2)ループスアンチコアグラント(lupus anticoagulant:LA)
(備考)最も高頻度にみられる後天性血栓性素因
抗リン脂質抗体症候群(インデックスページ)← クリック! 抗リン脂質抗体症候群の全記事へリンクしています。
抗リン脂質抗体症候群(APS)は、臨床症状として血栓症または不育症があり、かつ、血液検査において抗カルジオリピン抗体またはループスアンチコアグラントのいずれか一方以上が陽性である場合に診断されます。
血栓症は、動脈血栓症(脳梗塞、網膜中心動脈血栓症、腸間膜動脈血栓症など多数)も、静脈血栓症(深部静脈血栓症、肺塞栓、脳静脈洞、網膜中心静脈血栓症、腸間膜静脈血栓症など多数)のいずれもあります。また、動&静脈血栓症の両者を合わせ持っていることも少なくありません。たとえば、脳梗塞にも深部静脈血栓症にも罹患しているような場合です。
女性の方の場合には、習慣性流産(3回以上の流産)を含む不育症がきっかけで診断されることが多々あります(胎盤での血栓形成が原因になります)。
上記の臨床症状がみられて、検査所見として、抗カルジオリピン抗体(特に、β2GPI依存性)またはループスアンチコアグラント(LA)のいずれか一方以上が陽性である場合に診断されます。ですから、検査は抗カルジオリピン抗体とLAの両者をセットで測定する必要があります。研修医の先生のオーダーで、抗カルジオリピン抗体またはLAのどちらか一方しか測定していないことを目にすることがありますが、これでは診断見逃し例が多数出てしまいます。
抗リン脂質抗体症候群(APS)を疑ったら、必ず両検査をセットで調べる必要があります。
さて、ここで問題があります。抗カルジオリピン抗体は、EIAによる定量検査ですので問題ないのですが、LAは複数の検査を組み合わせて行う必要があり、しかも定性検査です。
加えて厄介なことに、LAは検体処理法や、コントロール血漿にどういう血漿を使用するかなどで、陽性と陰性が入れ替わってしまうことすらあるのです。LA検査ではどういう注意が必要なのでしょうか。
次回の記事で書かせていただきたいと思います。
(追記)
LA陽性検体では、活性化部分トロンボプラスチン時間(APTT)が延長することがありますが、APTTが延長しないこともあります。ですからAPTTで、LAをスクリーニングすることはできません。
抗リン脂質抗体症候群(APS)を疑った場合には、APTTの延長の有無にかかわらず、LA検査を行う必要があります(もちろん抗カルジオリピン抗体も)。
(続く)
ループスアンチコアグラント(LA):血液凝固検査入門(27)
投稿者:血液内科・呼吸器内科at 06:21
| 凝固検査
| コメント(0)
| トラックバック(0)
鉄キレート療法:MDS、再生不良性貧血
鉄キレート療法
2007年のアメリカ血液学会総会(ASH)でのDr Rossらの報告にもあるように、定期的な輸血を必要とする 骨髄異形成症候群(MDS) 患者では鉄キレート療法が生存率を改善すること明らかになってきています 1)2)3)4)。
昨年のASHではさらに、鉄過剰は白血化の独立したリスクであることがDr Sanzらによって報告されました 5)。
定期的に輸血を必要とする症例では今後積極的な鉄キレート療法が必要ですが、唯一と言っていい鉄キレート剤、deferasirox(商品名:exjade)を用いた鉄キレート療法には検討すべき課題も残されています。2009年3月7日、京都で開かれた日韓合同Iron Overload Case Study Forumでの内容を報告させていただきます。
韓国において、骨髄異形成症候群(MDS)/再生不良性貧血(AA) 1,128例を対象とした調査結果では、フェリチン値1,000 ng/ml以上の鉄過剰が1/3例存在し、その鉄過剰の1/3が臓器障害を合併していたことが報告されました(Seoul National UniversityのDr Yoon)。
The Catholic UniversityのDr.Leeからは、自身が昨年ASHで発表したEPIC study (輸血依存で鉄過剰を認める1,174例の貧血患者を対象として、deferasiroxの有効性と安全性を検討した大規模前向き試験)の内容が報告されました6)。
再生不良性貧血 116例を対象としたEPIC studyサブ解析結果では、治療前フェリチン中央値3254.0 ng/mL が、1年後中央値で964.0 ng/mL減少しました。deferasirox投与量の平均は17.6±4.8mg/kg/dayでした。
1)1日の鉄摂取量が0.20mg/kg/dayの場合(体重60kgの患者が1年間月2回の輸血をした場合にほぼ相当):deferasiroxの内服量が<20 mg/kg/dayで治療前3263.0 ng/mLであったフェリチン値が 970.0 ng/mL低下しています。
2)1日の鉄摂取量が0.29mg/kg/dayの場合:deferasiroxの内服量20〜<30 mg/kg/dayで治療前3238.0 ng/mLであったフェリチン値が 883.8 ng/mL低下しています。
MDS 176例を対象としたEPIC studyサブ解析では、IWG 2,000 criteria で8 例(5%)で造血の改善がみられ、HI-R 5例 (major 3; minor 2)、HI-P 1 例(major)、HI-N 1 例(major)、HI-N+P 1例とGettermann Nらによって報告されていましたが7)、再生不良性貧血例でも輸血が不要になった例が5例あったと報告しています。
副作用の多くは消化器症状、腎障害が25%です。
Cyclosporine (CsA:サイクロスポリン)を内服している例で腎機能の増悪が35.8%であり、CsAを内服していない例の14.3%に比べて有意に腎障害の頻度が高いことが報告されました(EPIC study全体で腎障害は10%)。このため、CsA内服例では通常量20mg/kgの半量10mg/kgから開始すべきであるとコメントしていました。
先のGettermann Nらの骨髄異形成症候群(MDS)を対象としたASHの報告では、治療後約半数で腎障害を認めており治療の完遂率は48.7%にすぎませんでした。
ほぼ同様の検討をしている平均年齢70歳の骨髄異形成症候群(MDS)を対象としたUS03 trialでも、176例中29例が治療前よりCrが施設基準値を超え、99/176例でCCr異常を認めています<軽度の異常(51-80 mL/min)が 71例、中等度の異常 (30-50 mL/min) 25例、重度の異常 (<30 mL/min)が 3例>8)。治療前Cr値が正常であった147例中29例、約20%で治療後施設基準値を超えています。
今後の検討課題としては、以下が考えられました。
1)骨髄異形成症候群/再生不良性貧血 患者のOSを改善するフェリチン値の目安、除鉄のスピードの検討。
2)CsA(サイクロスポリン)を併用していることが多い再生不良性貧血例や、特に高齢者の多くが、免疫抑制剤以外にも様々な薬剤を併用しているために、治療後臓器障害を認めやすい骨髄異形成症候群例など、疾患ごとの至適deferasirox投与方法の検討。
3)フェリチン値をモニターした鉄キレート療法の妥当性の検討。
4)一般臨床の場でのT2*、R2法によるMRI検査の導入の検討。
Chonnam National UniversityのDr Kimは、造血幹細胞移植における鉄キレート療法の重要性を講演されました。移植前鉄過剰と移植後感染症 9)10)、移植後肝障害 11)、GVHD 12)13)などについて概説されましたが、2007年のASHでも多くの報告がされたことが紹介されました14)15)16)17)。
東京大学の半下石先生からは、移植の予後を移植前のフェリチン値を600ng/ml以上と以下の2群に分けて検討したところ、600ng/ml以上のフェリチン高値群では低値群に比べて臓器障害感染症合併による非再発死亡が高いこと、再発率が高いことが報告されました 18)。
フェリチン高値の群では、PS、HCT-CIが不良なケースが多く、今後同様な前向きの検討が必要であると思われますが、移植予後を改善するためには、Armand Pらが移植後予後の目安として報告 19)したフェリチン2,000 ng/mlや一般的な鉄過剰の目安フェリチン1,000ng/mlよりもさらに低く設定する必要性があるかもしれないという点で非常に重要な報告であると思われました。
この他、東海大学の鬼塚先生から、特に骨髄線維化を伴う例では移植後鉄キレート療法によって造血が改善する例があるという興味深い報告がありました。
今後の検討課題としては、以下が考えられました。
1)移植前の鉄過剰とGVHD、非再発死亡などに関する前向きな検討。
2)移植後予後を改善するる移植前フェリチン値の検討。
3)移植後の鉄キレート療法の有用性の検討。
1.Ross C et al. Blood. 2007;110 (11). Abstract 249
2.Malcovati L et al. J Clin Oncol 2005;23:7594
3.Malcovati L et al. J Clin Oncol 2007;25:3503
4.Garcia-Manero G et al. Leukemia 2008;22:538
5.Sanz G et al. Blood. 2008;112 (11). Abstract 640
6.Min Y et al. Blood. 2008;112 (11). Abstract 439
7.Gettermann N et al. Blood. 2008;112 (11). Abstract 633
8.List A et al. Blood. 2008;112 (11). Abstract 634
9.Altes A et al. Ann Hematol. 2007; 86:443
10.Miceli MH et al.BMT.2006;37:857
11.Tomas JF et al.BMT.2000;26:649
12.Kambe RT et al. BBMT. 2006;12:506
13.Hjortsvang, E.W et al. BBMT. 2009;15: Abstract 106
14.Storey et al. Blood. 2007;110 (11). Abstract 1108
15.Mahindra et al. Blood. 2007;110 (11). Abstract 1109
16.Pullarkat et al. Blood. 2007;110 (11). Abstract 2981
17.Mahindra et al. Blood. 2007;110 (11). Abstract 1986
18.Kataoka K et al. BBMT. 2009;15: 195
19.Armand P et al. Blood. 2007;109: 4586
【関連記事】NETセミナー
輸血後鉄過剰症と鉄キレート療法
汎血球減少のマネジメント:特に骨髄不全について
急性骨髄性白血病の治療
悪性リンパ腫の診断
造血幹細胞移植
移植片対宿主病(GVHD)の分類と診断
ドナーリンパ球の威力 −ドナーリンパ球輸注(DLI)−
貧血患者へのアプローチ
血液内科に関する研修医からのQ&A
【シリーズ】溶血性貧血(PNH、AIHAほか) (8回シリーズ)
【シリーズ】造血幹細胞移植後の再発(4回シリーズ)
【シリーズ】造血幹細胞移植前処置としてのATG(6回シリーズ)
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 06:41
| 血液疾患(汎血球減少、移植他)
| コメント(0)
| トラックバック(0)
脳卒中二次予防と抗血小板療法講演会のご案内
第3回 脳卒中二次予防と抗血小板療法講演会
日時: 平成21年4月18日(土) 18:00〜
場所: ANAクラウンプラザホテル金沢
【製品紹介】 18:00 プラビックス錠について
【開会の辞】 18:10 代表世話人 濱田 潤一郎 先生
【特別講演 I 】18:15〜19:00
座長:国立病院機構 医王病院 特命副院長 駒井 清暢 先生
『脳梗塞患者の現状と生活習慣病』
演者:石川県立中央病院 神経内科 診療部長 山口 和由 先生
【特別講演 II 】 19:00〜20:00
座長:金沢大学附属病院 脳神経外科 教授 濱田 潤一郎 先生
『脳梗塞の治療 −最新の知見よりー』
演者: 長崎大学大学院医歯薬学総合研究科
病態解析・制御学講座神経病態制御学 教授 永田 泉 先生
主催:サノフィ・アベンティス株式会社
【関連記事】
・抗凝固療法カテゴリ
・血栓性疾患カテゴリ
・凝固検査カテゴリ
【金沢大学第三内科】
・金沢大学 血液内科・呼吸器内科ホームページ
・金沢大学第三内科ブログ(血液・呼吸器内科のお役立ち情報)
投稿者:血液内科・呼吸器内科at 06:35
| 研究会・セミナー案内
| コメント(0)
| トラックバック(0)
出血時間、血小板凝集能:血液凝固検査入門(25)
クロスミキシングテスト(混合試験):血液凝固検査入門(24)から続く。
出血時間(bleeding time:BT)
出血時間というのは、人の皮膚をランセット(メス)で切開して出血させて、その出血が、何分(何秒:30秒毎です)で止まるかをみる検査です。
現在、最も普及している方法は、Duke法です。
耳たぶを、ランセット(メス)で切開して出血させます。そして、30秒毎に白く丸いろ紙で、血滴を吸い取っていきます。血液が出なくなった時点が、出血時間になります。出血時間が延長するのは以下の場合です。
正常値は、5分以下(通常3分以下)です。
<出血時間の延長する病態>
1) 血小板数の低下
2) 血小板機能の低下
3) 血管壁の脆弱性の存在
上記の中でも、2)の意義が最も大きいです。
1)の血小板数が低下している場合には、出血時間は延長しているに決まっていますので、臨床の場であえて出血時間をすることはまずないです。
3)の血管壁脆弱性の存在は、たとえばオスラー病などですが、極めてまれな疾患です。血液内科専門医にとっても、数年に1例遭遇するかどうかではないでしょうか。
血小板数が正常であるにもかかわらず、血小板機能が低下している病態は少なくありません。血小板機能の低下をスクリーニングする検査が出血時間ということになります。
国家試験的には、上記の1)2)3)全てを知っている必要がありますが、臨床的には、血小板機能をみるスクリーニング検査が出血時間ということができます。
<出血時間の延長する代表的疾患>
1) 血小板数の低下:特発性血小板減少性紫斑病(ITP)ほか多数。
2) 血小板機能の低下:血小板無力症、von Willebrand病、Bernard-Soulier症候群、尿毒症、非ステロイド系消炎鎮痛剤(NSAID)内服、抗血小板薬内服時(アスピリン、プラビックス、パナルジン、プレタール、プロサイリン、ドルナーなど)。
3) 血管壁の脆弱性の存在:オスラー病など。
この出血時間ですが、従来
術前検査に出血時間は不可欠の検査とされてきました。しかし、術前検査に出血時間が必要かどうかは、専門家の間でも意見が分かれています。
術前検査として出血時間は不要と考える専門家の意見は、出血時間と手術関連出血量は全く関連しないというものです。このことを証明した論文が実際に存在します。
一方、術前検査として出血時間は必須と考える専門家も少なくありません。たとえば、von Willebrand病は、診断のされていないいわゆる隠れvon Willebrand病が相当数にのぼるのではないかという意見です。
von Willebrand病をスクリーニングするのは、出血時間とAPTTですが、APTT検査が正常になってしまう軽症〜中等症von Willebrand病が少なくないと考えられています。やはり、出血時間とAPTTの両者でスクリーニングした方が、より安心という考え方です。
管理人は慎重派(臆病派?)ですので、術前検査から出血時間を割愛するのは如何なものかと思っていますが、専門家の間でも意見が分かれるところです。
さて、出血時間の延長が見られれば、臨床的には血小板機能障害が疑われます。
この場合に次に行われる検査は
血小板凝集能です。血小板凝集能を十分理解するためには、ブログ記事換算で最低でも10回以上は必要だと思いますが、このシリーズは入門編ですので、詳細は割愛してエッセンスのみ今回の記事にしておきたいと思います。
<血小板凝集能低下>(エッセンス所見)
1) ADPの一次凝集の低下:
この所見がみられるのは、
血小板無力症のみです。この所見と疾患が完全に、1:1対応ですので、極めて診断的意義が高いと言えます。なお、二次凝集の低下ではなく、一次凝集の低下です(二次凝集の低下は多くの病態で見られます)。ADPの一次凝集の低下というのは、ADP試薬を多血小板血漿に添加しても、全く血小板凝集がみられない現象です。
2) リストセチン凝集の低下:
この所見がみられるのは、
von Willebrad病と
Bernard-Soulier症候群(BSS)のみです。この所見と疾患が、1:2対応ですので、これも診断的意義が高いと言えます。なお補足ですが、BSSでは、
巨大血小板が出現することも有名です。
3) エピネフリン凝集の低下:
血液内科疾患でしばしばみられます。具体的には、骨髄増殖性疾患(CML、ET、PV)、骨髄異形成症候群などで見られる所見です。
4) リストセチン以外の血小板凝集能の低下:
血小板凝集能の低下と言った場合にこの所見が最も多いです。多くの血小板機能低下をきたす病態(尿毒症など)、非ステロイド系消炎鎮痛剤(NSAID)や抗血小板薬の内服などで見られます。
血液凝固検査入門(インデックスページ) ←
クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
(続く)
抗リン脂質抗体症候群の血液検査:血液凝固検査入門(26)
投稿者:血液内科・呼吸器内科at 05:20
| 凝固検査
| コメント(0)
| トラックバック(0)
クロスミキシングテスト(混合試験):血液凝固検査入門(24)
APTT延長の解釈:血液凝固検査入門(23)から続く。
第21回日本検査血液学会学術集会(金沢2020年):血栓止血関連プログラムも豊富です。
参考書籍リンク:しみじみわかる血栓止血 Vol.1 DIC・血液凝固検査編 ← クリック
抗リン脂質抗体症候群(インデックスページ)←
クリック! 抗リン脂質抗体症候群の全記事へリンクしています。
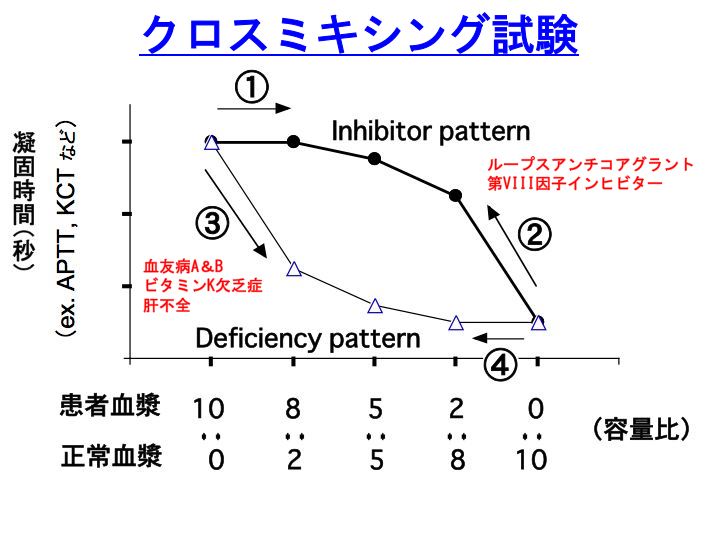
APTT(活性化部分トロンボプラスチン時間)の延長がみられた時に、診断にいたるための方向性を示してくれるのが、クロスミキシング試験(cross mixing test)です(混合試験とも言います)。
PTの延長(
PT-INR上昇)がみられた場合にも、クロスミキシング試験を考慮することがありえますが、臨床ではAPTT延長時に行う機会の方がはるかに多いと思います。
まず関連記事をご覧いただいてから、読み進めていただいた方が分かりやすいと思います。
(関連記事)
クロスミキシング試験(凝固因子インヒビター定性):混合試験 mixing test
なお、
抗リン脂質抗体症候群(antiphopholipid syndrome:APS)の診断に、抗カルジオリピン抗体とともに不可欠な「ループスアンチコアグラント(lupus anticoagulant:LA)」の存在を疑った場合には、APTTではなくカオリン凝固時間(Kaolin clotting time:KCT)によるクロスミキシング試験を行った方が良いです。
(理由)KCT、APTTともに内因系凝固活性化機序を評価する検査ですが、KCT試薬にはリン脂質が含まれておらず文字通りカオリン(異物)のみが含まれています。APTT試薬には、異物成分に加えてリン脂質も含まれているために、患者検体中のLAが試薬中のリン脂質とも反応してしまい感度が低下するのです(凝固反応への干渉が少なくなります)。
また、重要な注意点として、患者血漿と正常血漿を上記のような比で混合してすぐにAPTTやKCTを測定しても正しい判断ができない場合があります。患者血漿と正常血漿を
2時間incubationした後に凝固時間を測定して、初めて正しい判断ができることがあります。このような代表的疾患は、後天性血友病(第VIII因子インヒビター)です。
Inhibitor pattern:mixing curve(混合曲線)が上向きに凸となります。
(代表的疾患)
1)
ループスアンチコアグラント(LA):しばしば、
APTTが延長します(
PTは正常のことが多いです)。
抗リン脂質抗体症候群の診断には、ループスアンチコアグラントと、抗カルジオリピン抗体の測定が不可欠です。APSは最も多い後天性血栓性素因ですが、おそらく現在診断されている症例は氷山の一角であり、いわゆる隠れAPS症例が相当数に昇ると推測されます。なお、金沢大学検査部では、年間に約800検体のLA検査依頼がされています(依頼件数は、更に上昇中)。
2)
血友病A(先天性疾患)で第VIII因子濃縮製剤治療に伴い、
第VIII因子インヒビター(第VIII因子インヒビターに対する抗体)が出現した場合。APTTの延長がさらに高度になります(PTは正常)。血友病A患者にとって第VIII因子は自分で産生されない蛋白ですので(血友病A患者にとって第VIII因子は未知の蛋白ですので)、治療目的で投与される第VIII因子に対して抗体が出現することがあり、血友病Aの治療を困難にする大きな要素の一つです。
3)
後天性血友病:
APTTが延長します(
PTは正常)。第VIII因子に対する自己抗体が出現する疾患です。まれな疾患ですが、この病気に対する十分な知識を有していませんと救命しうる命を失ってしまうことがあります。膠原病、悪性腫瘍、高齢、出産などが危険因子とされていますが、明らかな危険因子がない場合も多いです。皮下出血、筋肉内出血などの出血症状をきたすのが特徴です(
血友病Aとは異なり関節内出血はまれです)。脳出血もありえます。後天性血友病は、男女ともに発症しえます(血友病A&Bは、伴性劣性遺伝のため男性のみ)。
上記のように
第VIII因子インヒビター(抗体)の出現は、
血友病A治療の合併症、
後天性血友病(自己抗体の出現)の2つのパターンがあります。第VIII因子インヒビターは共通のキーワードですが、意味合いは異なります。
Deficiency pattern:mixing curve(混合曲線)が下向きに凸となります。
(代表的疾患)
1)
血友病A:第VIII因子の先天性欠損症です。
APTTが延長します(
PTは正常)。
2)
血友病B:第IX因子の先天性欠損症です。APTTが延長します(PTは正常)。
3)
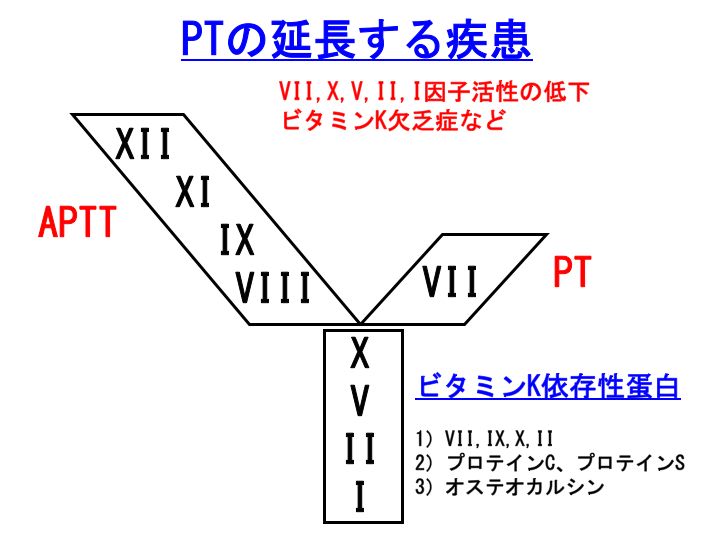
ビタミンK欠乏症:血液凝固VII、IX、X、II因子活性が低下します。PT&APTTともに延長します(特にPT)。
4) 肝不全:凝固因子は全て肝で産生されます。肝不全では、全ての凝固因子が低下します。PT&APTTともに延長します(特にPT)。
血液凝固検査入門(インデックスページ) ← 血液凝固検査入門シリーズの全記事へリンク。
血友病
(続く)
出血時間、血小板凝集能:血液凝固検査入門(25)
投稿者:血液内科・呼吸器内科at 05:56
| 凝固検査
| コメント(0)
APTT延長の解釈:血液凝固検査入門(23)
APTTの延長:血液凝固検査入門(22)から続く。
第21回日本検査血液学会学術集会(金沢2020年):血栓止血関連プログラムも豊富です。
APTT(活性化部分トロンボプラスチン時間)が延長する疾患は多数ありますが、注意すべき点は出血性疾患のみでなく血栓性疾患もあること、そして、deficiency(凝固因子の産生低下)とinhibitor(循環抗凝血素)の両者の可能性があることです。
このように、APTTが延長している時の解釈は混沌としていると思います。
APTTが延長する出血性疾患は、以下の通りです。
1)血友病A、血友病B(deficiency)
2)von Willebrand病(deficiency)
3)後天性血友病(inhibitor)(第VIII因子インヒビター)
4)ビタミンK欠乏症(deficiency)
5)その他
APTTが延長する血栓性疾患は、以下の通りです。
1)ループスアンチコアグラント(inhibitor):抗リン脂質抗体症候群の診断に抗カルジオリピン抗体とともに不可欠です。
2)先天性XII因子欠損症(deficiency)
3)その他
このように混沌としたAPTT延長を解釈するにはどうすれば良いのでしょうか。
この後の方向性を決めてくれるのが、クロスミキシング試験です。詳細に関しましては、次回になりますが、最近保険収載されましたので、今後院内で検査する施設が急増するものと考えています。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
(続く)
クロスミキシングテスト(混合試験):血液凝固検査入門(24)
抗リン脂質抗体症候群(インデックスページ)← クリック! 抗リン脂質抗体症候群の全記事へリンクしています。
投稿者:血液内科・呼吸器内科at 06:55
| 凝固検査
| コメント(0)
| トラックバック(0)
APTTの延長:血液凝固検査入門(22)
電撃性紫斑病とワーファリン:血液凝固検査入門(21)から続く。
第21回日本検査血液学会学術集会(金沢2020年):血栓止血関連プログラムも豊富です。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
前回までの記事では、プロトロンビン時間(PT)のテーマを扱ってきました。今回は、活性化部分トロンボプラスチン時間(APTT)です。
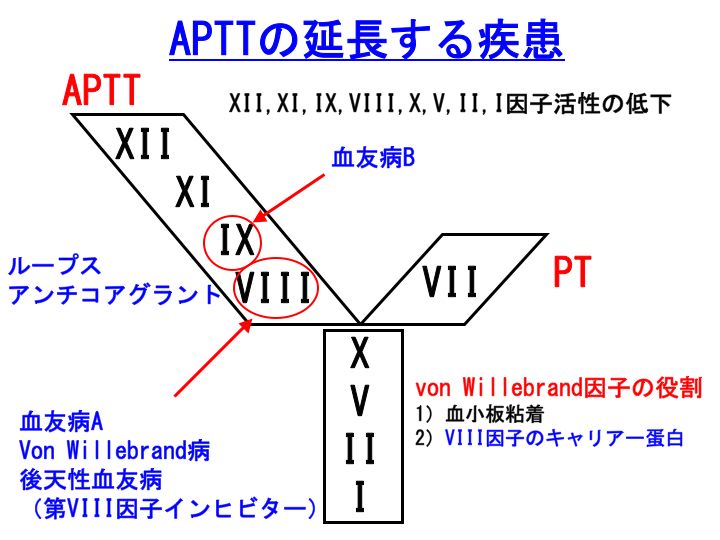
APTTの延長するのは、凝固XII、XI、IX、VIII、X、V、II(プロトロンビン)、I(フィブリノゲン)因子活性の低下した場合です。
APTTの延長する有名な疾患(病態)が多数知られています。箇条書きで書かせていただきます。
APTTの延長する疾患(代表的疾患のみ)
1) 血友病A:先天性第VIII因子欠損症です。
2) 血友病B:先天性第IX因子欠損症です。
3) von Willebrand病(フォンヴィレブランド病):先天性von Willebrand因子(vWF)欠損症です。vWFは、第VIII因子のキャリアー蛋白です。ですからvon Willebrand病では、第VIII因子を産生することはできますがvWFがないために第VIII因子は安定して血中に存在できません。von Willebrand病でAPTTが延長するのは、血中第VIII因子活性が低下しているためです。
4) 後天性血友病(第VIII因子インヒビター):第VIII因子活性が低下します。
5) ビタミンK欠乏症:この疾患では、ビタミンK依存性凝固因子である、凝固VII、IX、X、II因子活性が低下します。まず半減期の短い第VII因子が低下しますので、PTの延長が目立ちますが、さらに進行しますとAPTTの延長も目立つようになります。ワーファリン内服も同じです。
6) ループスアンチコアグラント(LA):LA陽性ですと、APTTが延長することがあります。LAは抗リン脂質抗体症候群の診断に不可欠な検査です。ただしLA陽性でも、APTTが延長しないことも多々ありますので、抗リン脂質抗体症候群を疑った場合には、ダイレクトにLA検査を行う必要があります。
7) 肝不全:肝不全ではほとんど全ての凝固因子産生が低下しますので、PT&APTTが延長します。初期には半減期の短い第VII因子をひっかけるPTの延長が目立ちますが、進行しますとAPTTの延長も目立つようになります。
8)検体へのヘパリンの混入:意外と多いです。いわゆるartifactです。ヘパリンロック部位からの採血、透析回路からの採血、動脈留置カテーテルからの採血などでみられることがあります。
(続く)
APTT延長の解釈:血液凝固検査入門(23)
投稿者:血液内科・呼吸器内科at 06:09
| 凝固検査
| コメント(0)
| トラックバック(0)
電撃性紫斑病とワーファリン:血液凝固検査入門(21)
ビタミンK欠乏症の原因:血液凝固検査入門(20)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
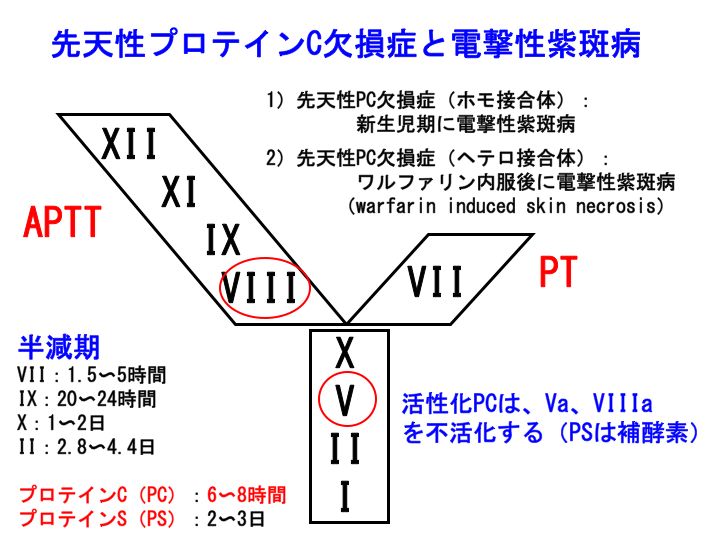
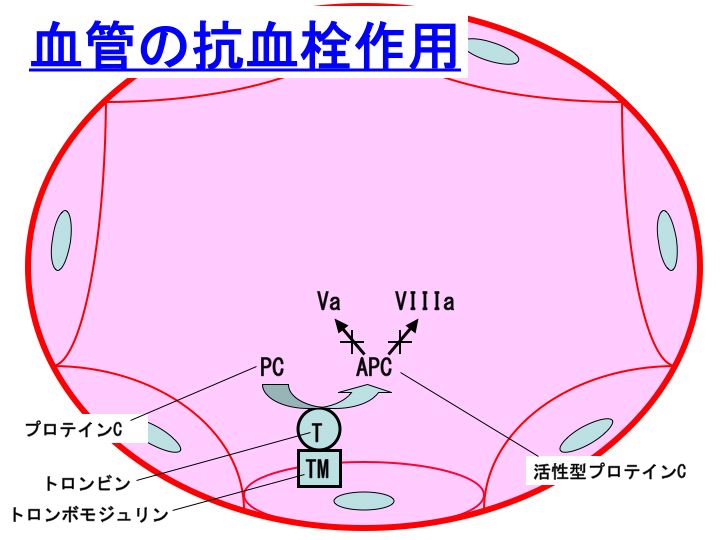
プロテインC(PC)は、アンチトロンビン(AT)同様に、体内に存在する重要な凝固阻止因子です。
PCは、トロンビン-トロンボモジュリン複合体によって活性化プロテインC(APC)に転換します(参考:トロンボモジュリン)。そして、APCは、プロテインSを補酵素として、活性型第V因子(FVa)と活性型第VIII因子(FVIIIa)を不活化します。
先天性PC欠損症という先天性血栓性素因が知られています(参考:先天性血栓性素因と病態)。若くして、深部静脈血栓症や肺塞栓などの静脈血栓症を発症します。
先天性PC欠損症のホモ接合体の場合、なかなか生存することが困難なのですが、新生児期に電撃性紫斑病(purpura fulminans)を発症することが知られています。紫斑病とは言っても、病気の本態は出血ではなく、DIC(播種性血管内凝固症候群(図解シリーズ))と類似した著しい血栓傾向です。PCが存在しないために、皮膚の微小循環レベルで血栓を多発します。そして、二次的に出血(紫斑)をきたします。
先天性PC欠損症のヘテロ接合体の場合は、新生児期に電撃性紫斑病を発症することはありませんが、ワルファリン(商品名:ワーファリン)内服後に電撃性紫斑病の病態を来すことがあります(warfarin induced skin necrosis)。
その理由は以下の通りです。
1) ワーファリンの内服によってビタミンK依存性蛋白であるPCの活性が、低下します。しかも、PCの半減期は6〜8時間と短いために、PC活性は速やかに低下してしまいます。
2) 先天性PC欠損症(ヘテロ接合体)の場合、元来PCが半分しか存在していないために、ワーファリンの内服によってPC活性は速やかに著減して0%に近づいてしまいます。
3) ワーファリンが抗凝固活性を発揮するためには、VII、IX、X、II因子(最も半減期の長いII因子まで)低下する必要があります。
4) 先天性PC欠損症(ヘテロ接合体)では、ワーファリン内服によりII因子が低下する前に(ワーファリンが十分な抗凝固活性を発揮する前に)、PCが著減するために、かえって血栓傾向が悪化するのです。
先天性PC欠損症(ヘテロ接合体)の患者さんでは、抗凝固療法治療薬であるワーファリン内服によって、かえって血栓傾向が悪化するというのは皮肉な現象です。
しかし、先天性PC欠損症(ヘテロ接合体)の血栓症発症予防のための治療は、やはりワーファリンなのです。それでは、どうすれば良いのでしょうか。
ワーファリンによって、VII、IX、X、II因子(最も半減期の長いII因子まで)低下すれば大丈夫です。ですから、ワーファリン導入時が危ないと言えます。ワーファリン導入時にヘパリン類を併用することで、電撃性紫斑病(warfarin induced skin necrosis)を回避することができます。
(続く)
APTTの延長:血液凝固検査入門(22)
投稿者:血液内科・呼吸器内科at 05:41
| 凝固検査
| コメント(0)
| トラックバック(0)
ビタミンK欠乏症の原因:血液凝固検査入門(20)
PT-INRとPIVKA-II:血液凝固検査入門(19)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
ビタミンK欠乏症では、重症の場合には全身各部からの出血が見られます。本来であれば、そうならないように定期的にPT(PT-INR)を測定して早期診断すべきなのですが、残念ながら診断が遅れてしまうことがない訳ではありません。
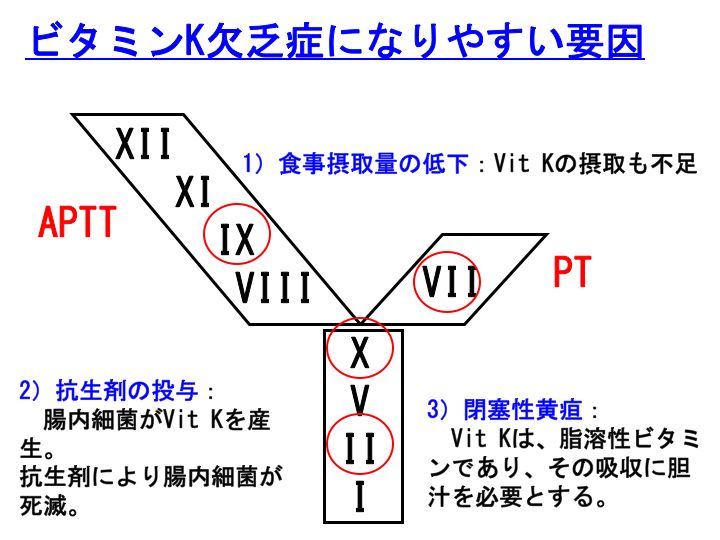
さて、どういう場合にビタミンK欠乏症になりやすいのでしょうか?
ビタミンK欠乏症になりやすいTriasが知られています。
1) 食事摂取量の低下:
これは分かり易いと思います。食事摂取量が低下しますと、ビタミンKの摂取量も低下するからです。
2) 抗生剤の投与:
実はビタミンKは、自分の体内も供給源になっています。腸内細菌がビタミンKを産生してくれているのです。抗生剤が投与されますと、腸内細菌が死滅するために、ビタミンKの供給が低下してビタミンK欠乏症になりやすくなります。
3) 閉塞性黄疸:
ビタミンKは脂溶性ビタミンですので、その吸収には胆汁を必要とします。閉塞性黄疸では、胆汁が腸内に排泄されなくなりますので、ビタミンKの吸収ができなくなるのです。
上記の3つがそろいますと、最もビタミンK欠乏症になりやすくなります。
たとえば、胆石嵌頓(かんとん)で閉塞性黄疸をきたし、胆嚢炎を合併していて抗生剤を投与している、高熱のため食事をとれないと言った場合です。
上記の3つの要素はいずれも重要だと思いますが、管理人の経験では、抗生剤の投与は必ず要素として含まれていた症例がほとんどだったと思います。
換言しますと、抗生剤投与中の患者さんでは、定期的にPT(PT-INR)を含めて凝固検査を行っておく方が良いと言えます。
(続く)
電撃性紫斑病とワーファリン:血液凝固検査入門(21)
PT-INRは、以下の記事も御参照いただければと思います。
投稿者:血液内科・呼吸器内科at 03:35
| 凝固検査
| コメント(0)
| トラックバック(0)
PT-INRとPIVKA-II:血液凝固検査入門(19)
PT-INRとワーファリン:血液凝固検査入門(18)から続く。
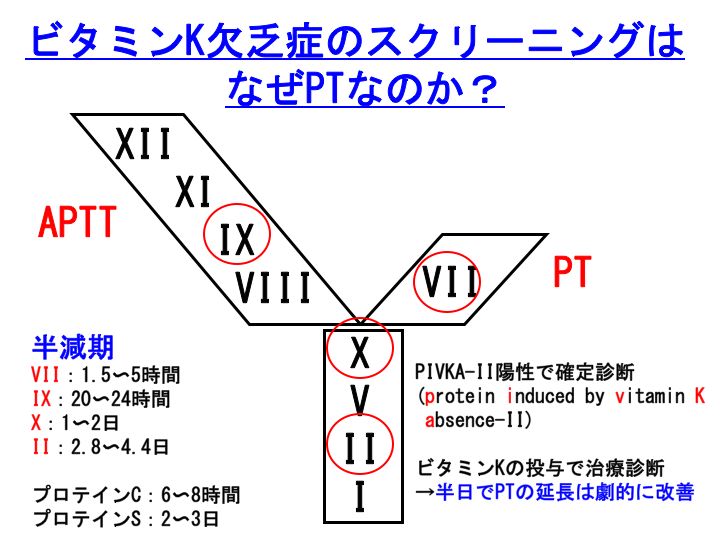
前回の記事でも書かせていただいたように、ビタミンK欠乏状態(後天性出血性素因の一つ)で最初に低下する凝固因子は、第VII因子です。ですから、ビタミンK欠乏症のスクリーニング検査は、APTTではなく、プロトロンビン時間(PT:PT-INRも同義)です。
PTの延長でビタミンK欠乏症が疑われた場合には、次にPIVKA-IIを測定して陽性であることを確認します。PIVKA-IIは、protein induced by vitamin K absence-IIの略称です。文字通り、ビタミンK欠乏状態で誘導される蛋白であるプロトロンビン(II)です。
ただし、注意が必要です。PIVKA-IIは、ビタミンK欠乏状態でも血中に出現しますが、肝細胞癌の腫瘍マーカーとしても知られています。
また、逆の意味での注意も必要です。ワーファリン内服中の場合には、PIVKA-IIは著増しますが、もちろんこれは肝細胞癌の存在を意味する訳ではありません。もっとも、ワーファリン内服中の患者さんでPIVKA-IIを測定すること自体ナンセンスですが。。。
また、ビタミンK欠乏症の診断は、しばしば治療診断が有効です。ビタミンKを補充することにより(通常は経静脈的に投与)、延長していたPTが、半日程度で速やかに是正されます。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
(続く)
ビタミンK欠乏症の原因:血液凝固検査入門(20)
投稿者:血液内科・呼吸器内科at 03:33
| 凝固検査
| コメント(0)
| トラックバック(0)
金沢大学男女共同参画キャリアデザインラボラトリー(リンクのお知らせ)
「金沢大学男女共同参画キャリアデザインラボラトリー 」様をリンクさせていただきました(右サイドリンク集の一番上です)。
プロジェクト概要には、以下のように書かれていました。
金沢大学では、平成20年度から科学技術学術振興調整費「 女性研究者支援モデル育成 」に採択され 「やる気に応えます 金沢大学女性研究者支援」 プロジェクトを進めております。 女性が積極的に研究を継続し、成果を挙げて実力を発揮できるように、また次世代女性研究者を魅了し、真の男女共同参画が可能となるように、研究環境・制度の整備、及び、啓発・広報活動を行います。女性研究者支援のキャリアデザインラボラトリーを中心に、計画に取り組むことにより、男女共同参画社会の実現をめざします。
詳細につきましては、上記サイトを訪問いただければと思います。
金沢大学で、このような取り組みが熱心になされていることを大変嬉しく思いました。
【以下は当科ブログで掲載中の関連記事です】
● 女性医師の時代の足音が聞こえますか (6回シリーズ)
1. 金沢大学血液内科・呼吸器内科 女医会
2. 女性医師の役割
3. 女性医師問題・バンク
4. 医師不足の解消へ
5. 医師不足と業務のあり方
6. 女性医師と多様な働き方
● 子育て女性医師に対する取り組み(5回シリーズ)
研修医・入局者募集へ
女性医師からのメッセージ(カテゴリー)
金沢大学 血液内科・呼吸器内科HPへ
研修医の広場(金沢大学第三内科) ← 当科での研修の様子をご覧いただけます。
投稿者:血液内科・呼吸器内科at 05:52
| 女性医師(当科)からのメッセージ
| コメント(0)
PT-INRとワーファリン:血液凝固検査入門(18)
ビタミンK依存性凝固因子の覚え方:血液凝固検査入門(17)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
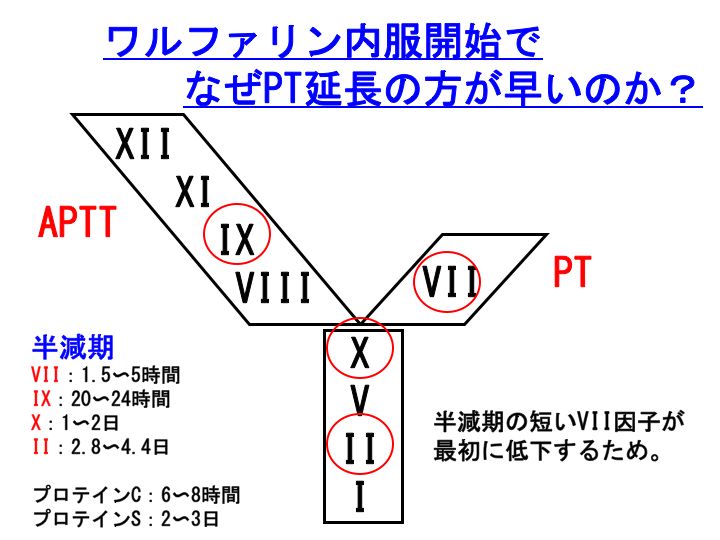
ワルファリンは、抗血栓療法(抗凝固療法)治療薬です。深部静脈血栓症、肺塞栓などの静脈血栓症の発症予防や、心房細動からの脳梗塞発症予防目的などに使用されます。
ワルファリン(商品名:ワーファリン)は、ビタミン拮抗薬ですので、ワルファリンを内服しますと、ビタミンK依存性凝固因子(第VII、IX、X、II因子)活性が低下します。
この場合、半減期の短い順番に活性が低下します。ですから、ワルファリンを内服しますと、まず第VII因子活性が低下します。
第VII因子が低下しますと、プロトロンビン時間(PT)が延長します。さらにワルファリンが効いてきますと、IX、X、II因子活性が順次低下していきますので、APTTも延長します。
ワルファリンコントロールには、APTTではなくPT(PT-INR)が用いられていますが、半減期の短い第VII因子を反映するPT(PT-INR)の方がワルファリン内服に伴うビタミンK欠乏状態をより敏感にチェックするためです。
なお、治療目的のワルファリンではなく、病的なビタミンK欠乏症の場合にもAPTTよりもPTの方が敏感です。ですから、ビタミンK欠乏症のスクリーニングは、APTTではなくPTで行います。
(続く)
PT-INRとPIVKA-II:血液凝固検査入門(19)
投稿者:血液内科・呼吸器内科at 05:50
| 凝固検査
| コメント(0)
ビタミンK依存性凝固因子の覚え方:血液凝固検査入門(17)
ビタミンK依存性凝固因子:血液凝固検査入門(16)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
今回の記事は、ちょっと一休みの記事です。
ビタミンK依存性凝固因子は、よく医師国家試験、医療関係職種の国家試験、内科認定医&専門医試験、血液専門医試験でも良く問われます。
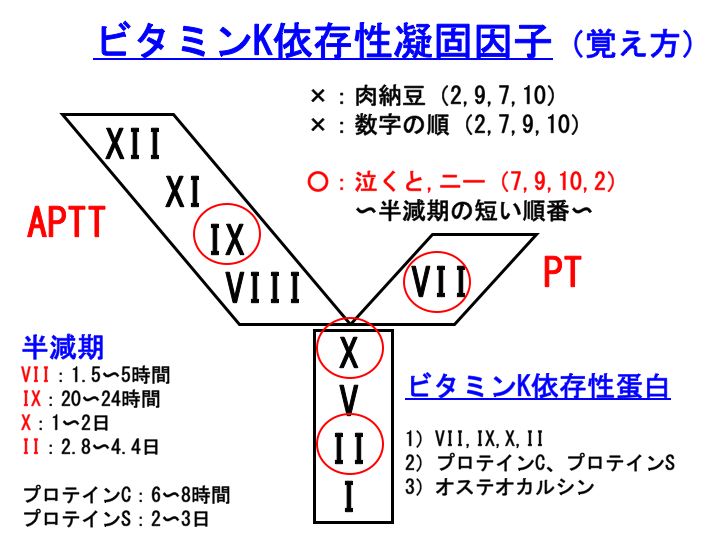
やはり、何らかのゴロ合わせで覚えておいた方が忘れにくいのではないでしょうか。
よく参考書に書かれている覚え方は、
肉納豆(にくなっとう:2、9、7、10)です。なかなか良い覚え方かも知れません。しかも、納豆は、ビタミンKが極めて豊富な食べ物としても知られています。ビタミンK依存性凝固因子の覚え方に、納豆が登場するのはなかなかナイスかも知れません。
あるいは、数字の小さい順番(2、7、9、10)に覚える人も多いかも知れません。
しかし、2、9、7、10あるいは2、7、9、10のいずれであっても、この順番にはあまり医学的意味はありません。
どうせ覚えるのであれば、医学的な意味のある覚え方をしたいものです。
管理人は、以下の順番での覚え方を推奨したいと思います。
VII、IX、X、II
この順番は半減期の短い順番です。凝固第VII因子が最も半減期が短く、凝固第II因子(プロトロンビン)の半減期が最も長いです。
何かゴロ合わせがあった方が、覚え易いと思います。
「
泣くと、ニ〜(7、9、10、2)」と覚えては如何でしょうか。
なお、蛇足ながら、泣くと、二〜には、何の意味もありません。単なるゴロ合わせです。
(続く)
PT-INRとワーファリン:血液凝固検査入門(18)
投稿者:血液内科・呼吸器内科at 06:20
| 凝固検査
| コメント(0)
| トラックバック(0)
ビタミンK依存性凝固因子:血液凝固検査入門(16)
凝固プロトロンビン時間(PT-INR):血液凝固検査入門(15)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
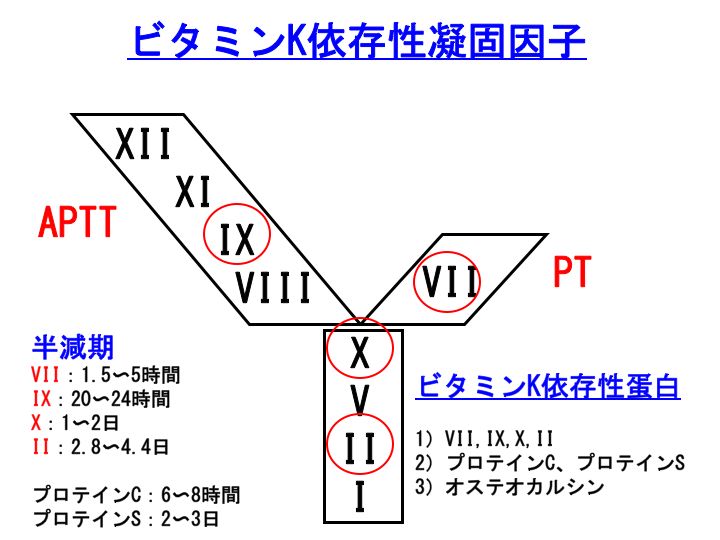
ビタミンK依存性凝固因子は、上図で赤丸をつけた因子です。
すなわち、凝固第VII、IX、X、II因子の4つです。ですから、進行したビタミンK欠乏症では、
PT(プロトロンビン時間)も
APTT(活性化部分トロンボプラスチン時間)も延長します。
また、
プロテインC、プロテインSの凝固阻止因子もビタミンK依存性です。
さて、今回の記事では、ビタミンK依存性凝固因子の半減期が相当に異なることを強調しておきたいと思います。
第VII因子:半減期1.5〜5時間
第IX因子:20〜24時間
第X因子:1〜2日
第II因子:2.8〜4.4日
この中でも、最もポイントとなるのは、
第VII因子の半減期が極めて短いということです。長くても、わずかに数時間しかないのです。
第VII因子の半減期が極めて短いことを知っていますと、血液凝固検査を評価する場合にも、適確な評価が可能になるのではないかと思います。
この詳細は、また記事にさせていただきますが、
「第VII因子の半減期が短い」ことを是非とも忘れる事無く、頭にとどめておいていただければと思います。
(続く)
ビタミンK依存性凝固因子の覚え方:血液凝固検査入門(17)
投稿者:血液内科・呼吸器内科at 06:19
| 凝固検査
| コメント(0)
| トラックバック(0)
プロトロンビン時間(PT-INR):血液凝固検査入門(15)
凝固カスケード(検査室&生体内):血液凝固検査入門(14)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
(続く)
ビタミンK依存性凝固因子:血液凝固検査入門(16)
投稿者:血液内科・呼吸器内科at 05:07
| 凝固検査
| コメント(0)
| トラックバック(0)
凝固カスケード(検査室&生体内):血液凝固検査入門(14)
凝固カスケード(PT&APTT):血液凝固検査入門(13)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
前回の記事で、凝固カスケードの図を、矢印抜きの簡略型で書かせていただきました(ご批判を覚悟の上で)。
血液凝固活性化の最大の意義は止血(hemostasis)にあります。ただし、この同じ血液凝固活性化によって血栓症(thrombosis)も発症してしまいます。ですから、血液凝固活性化機序は良い事も、悪い事もするということになります。
凝固活性化機序には、内因系と外因系の2つの凝固活性化機序がありますが、止血という生理の観点からも、血栓症という病態の観点からも、外因系凝固活性化機序の方がより大きな役割を果たしていると考えられています。
さて、前回の図は、臨床検査室における凝固カスケードであることを強調しておきたいと思います。
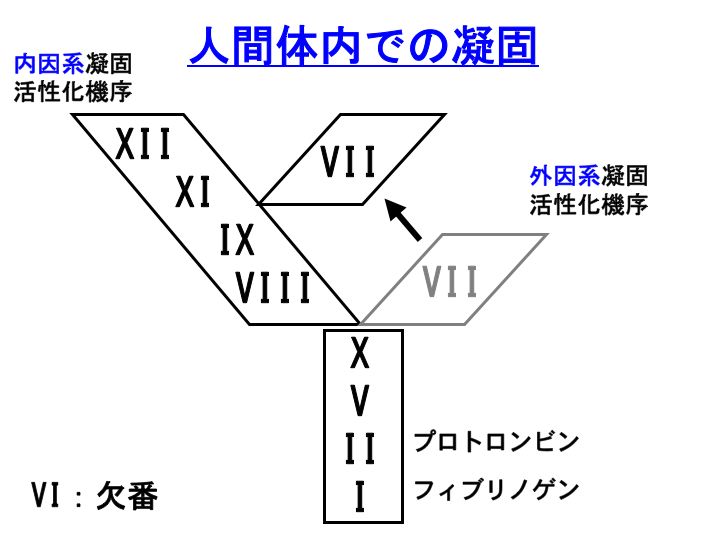
実は、人間体内での凝固カスケードは少し異なっています。
上図で、外因系凝固活性化機序をご覧いただきたいと思います。
前回記事の臨床検査室では、凝固第VII因子は第X因子を活性化する図にいたしました。しかし、人間体内では、凝固第VII因子は第IX因子を活性化するのです。
具体的な疾患で説明を試みたいと思います。
血友病Aは、先天性に第VIII因子が欠損する病気です。
前回記事のような凝固カスケードであるとしますと、VIII因子が無くても内因系よりも重要な外因系凝固活性化機序で、正常に凝固が進行することになってしまいます。
しかし、実際は、血友病Aの患者さんでは止血障害が見られます。
なぜなら、生体内では今回記事の上図のように、やはりVIII因子や、IX因子なしでは、正常な止血が行われないからなのです。
臨床検査室と、生体内で、外因系凝固活性化機序が異なっているのは、組織因子(TF)の量が、試験管レベル(プロトロンビン時間:PT)では大量であるのに対して、生体内では微量であるためと考えられています。TFの量により、第VII因子によって活性化される凝固因子が、IX因子であったりX因子であったりと変わるのです。
現在進行中の血液凝固検査入門シリーズでは、検査の話を中心にしていますので、前回記事の図に戻した上で、また次回移行の記事を進めていきたいと思います。
(続く)
プロトロンビン時間(PT-INR):血液凝固検査入門(15)
投稿者:血液内科・呼吸器内科at 06:47
| 凝固検査
| コメント(0)
| トラックバック(0)
凝固カスケード(PT&APTT):血液凝固検査入門(13)
組織因子(TF)と異物:血液凝固検査入門(12)から続く。
推薦図書:「臨床に直結する血栓止血学」凝固カスケードを含む血液凝固が詳述されています。
血液凝固検査入門(インデックスページ) ←
クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
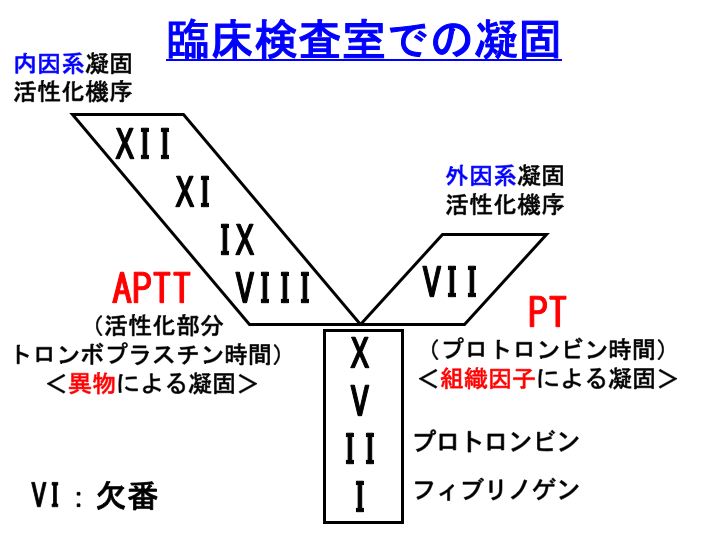
内因系凝固活性化機序は、既に記事にさせていただいたように異物による凝固です。凝固第XII、XI、IX、VIII、X、V、II、I因子が関与しています。
活性化部分トロンボプラスチン時間(
APTT)は、この凝固機序を試験管レベルで再現しようとした検査です。
外因系凝固活性化機序は、
組織因子(tissue factor:TF)による凝固です。凝固第VII、X、V、II、I因子が関与しています。
プロトロンビン時間(
PT)は、この凝固機序を試験管レベルで再現しようとした検査です。
凝固カスケードは、本来であれば多くの矢印を用いて詳細に記載するのが科学的です。
しかし、この科学的記載方法による凝固のカスケードは、多くの人にとって、血液凝固という学問をとっつきにくくする大きな要因になっているようです。
と言うことで、今回は敢えて凝固のカスケードから全ての矢印を割愛した簡易型の凝固カスケードを上図にさせていただきました。血液凝固の専門家から次々とお叱りを受けそうですが、血液凝固学を少しでもなじみ易くしたいというのが趣旨ですので、どうかご容赦いただければと思います。
この簡易型の凝固カスケードで、II因子はプロトロンビンと言う方が一般的ですし、I因子はフィブリノゲンと言う方が一般的です。
なお、念のためですが、第VI因子は欠番です。
何年か前に、この患者さんは先天性第VI因子が疑われますので精査してくださいというコンサルトを受けたことがありますが、先天性第VI因子欠損症は存在しません。
一発でヤブ医者であることがバレてしまいますね。
投稿者:血液内科・呼吸器内科at 06:45
| 凝固検査
| コメント(0)
| トラックバック(0)
組織因子(TF)と異物:血液凝固検査入門(12)
強力な止血機序と血栓症:血液凝固検査入門(11)から続く。

人間の血液は、2つの方法で固まることができます(2つの方法でしか固まることができません)。
1) 組織因子(tissue factor:TF)による凝固:
外因系凝固活性化機序と言います。組織因子は、昔は組織トロンボプラスチンと言った歴史があります。
TF産生細胞は複数知られていますが、代表は、血管内皮細胞と、単球/マクロファージです(LPSやサイトカインの刺激によって、これらの細胞からTFが過剰発現します)。
たとえば、重症感染症である敗血症では、LPSやサイトカインがフル稼働状態ですので、血管内皮細胞や、単球/マクロファージから大量のTFが産生されることになります。その結果、外因系凝固が活性化されて
播種性血管内凝固症候群(DIC)を発症します。
2) 異物(陰性荷電による凝固):
内因系凝固活性化機序と言います。たとえば、採血をして血液を試験管に入れますと、血液は凝固します。これは、試験管という異物に接することにより血液が凝固するのです。
内因系、外因系と言う言葉の響きから、内因系凝固活性化機序の方がより重要と思われるかもしれません。しかし、実は逆なのです。
止血という生理も、血栓症という病理も、外因系凝固活性化機序の方がより重要な働きを演じていると言うことができます。
このように、人間の血液は2つの方法で凝固するのですが、その2種類の凝固を臨床検査室の試験管レベル(in vitro)で再現しようとした検査が、以下の2つの検査です。
1) プロトロンビン時間(prothrombin time:
PT)
2) 活性化部分トロンボプラスチン時間(activated partial thromboplastin time:
APTT)
人間の凝固を臨床検査室レベルで再現したこれらの検査は、まさに凝固の基本中の基本の検査と言えると思います。
投稿者:血液内科・呼吸器内科at 05:31
| 凝固検査
| コメント(0)
| トラックバック(0)
強力な止血機序と血栓症:血液凝固検査入門(11)
線溶とt-PA&プラスミノゲン:血液凝固検査入門(10)から続く。
現代に生きる人間は、出血には大変強力ですが、血栓症には弱い生物です。
人間の二大死因は、悪性腫瘍(癌)と並んで血栓症です。
現代に生きる人間は、血栓症である脳梗塞、心筋梗塞、肺塞栓などで命を失いやすいのですが、出血で命を失うのは例外的です。
なぜ、人間は出血には強く、血栓症には弱いのでしょうか?
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
<人間が出血に強い理由>
1)強力な凝固のエンハンスシステム:
マルチステップの凝固カスケードが存在しています。このカスケードによって凝固という止血のために必要な機序は、著しく増幅されます。
わずかな凝固活性化であっても、最終的には大きな凝固活性化を生じて止血します。
2)大量に存在する止血因子:
血小板や凝固因子と言った止血因子は本当に必要な量の数倍〜10倍存しています。例えば、血小板数の正常値を30万/μLとしますと、1/10に低下して3万/μLになりましても、それだけでは出血することはほとんどありません。
特発性血小板減少性紫斑病(ITP)では、血小板数3万/μLであっても、特に加療することなく経過観察することが多々あります。あまり出血することがないからです。
凝固因子も同様です。血友病Aの場合、第VIII因子が5%より高値であれば軽症に分類されます。ほとんど出血はありません。ひょっとしたら、血友病の診断がなされることなく、天寿を全うされるかも知れません。
<人間が血栓に弱い理由>
1) 抗凝固機序&線溶機序のエンハンスシステムの不備:
凝固活性化機序には強力な増幅システムがあるのとは対象的に、抗凝固機序にはエンハンスシステムが備わっていません。
線溶(血栓を溶解しようとする働き)にはカスケードが存在しますが、わずか2ステップの線溶のカスケードのために、ほとんど反応が増幅されることはありません。凝固カスケードとは対照的です。
2)凝固阻止因子(アンチトロンビン、プロテインC&S)の不足:
血小板や凝固因子と言った止血因子がたっぷり存在するのとは対照的に、凝固阻止因子は必要最少限しか備わっていません。
たとえば、先天性アンチトロンビン欠損症(先天性プロテインC&S欠損症も同じ)は、アンチトロンビン活性が50%に低下したヘテロ接合体の場合、血栓傾向になってしまいます。止血因子は1/10に低下してもほとんど症状が出ないのとは対照的に、凝固阻止因子は半減しただけで、もう血栓傾向になってしまうのです。
人間が強力な止血機序を有しているというのは、古代に生きる人間には好都合だったでしょう。狩りをして過ごした古代人間は、出血によって命を失うことが多かったことでしょう。強力な止血機序を有した人間のみが淘汰されることなく現代に生きているのでしょう。
しかし、現代に生きる人間は出血ではなく血栓症によって命を失っています。この強力な止血機序はむしろ悪さをしています。なぜなら、止血機序と同じような機序で血栓症を発症してしまうからです。
これは、人類文明の発展が早すぎたために、人間の止血血栓の機序が適応しきれずに、今だに古代人間用の機序のままであると言えるのではないでしょうか。
投稿者:血液内科・呼吸器内科at 06:44
| 凝固検査
| コメント(0)
| トラックバック(0)
線溶とt-PA&プラスミノゲン:血液凝固検査入門(10)
血管内皮の抗血栓性物質と線溶:血液凝固検査入門(9)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
血栓を溶解しようとする作用を線溶(fibrinolysis)と言います。
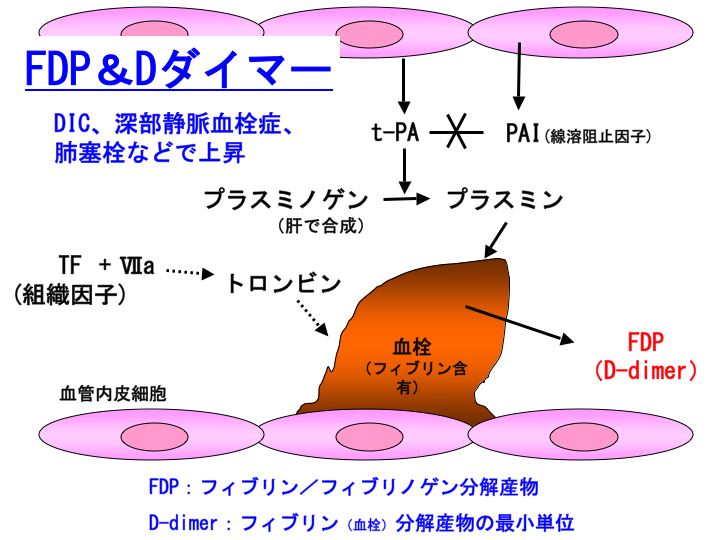
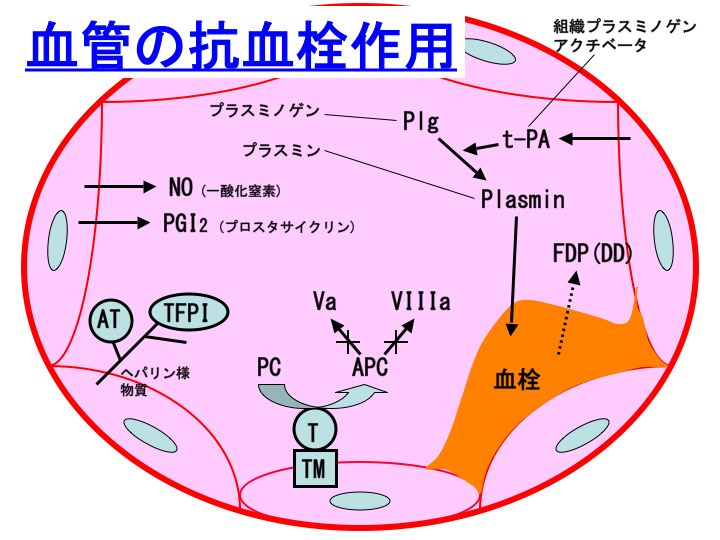
具体的には、血管内皮から組織プラスミノゲンアクチベータ(tissue plasminogen activator:t-PA)が産生されますと、肝臓で産生されて血中に放出されたプラスミノゲン(plasminogen:Plg)をプラスミンに転換します。
プラスミンは、血栓(フィブリン)を分解して、FDP(Dダイマー)にします。ですから、FDP(Dダイマー)の血中濃度が高いというのは、血栓ができてそして溶解したということを意味しています。
たとえば、播種性血管内凝固症候群(DIC)や深部静脈血栓症(DVT)では、血栓が形成されてその一部が溶解していますので、FDP(Dダイマー)は上昇します。
なお、t-PAやプラスミノゲンは血栓(フィブリン)親和性が高いために、血栓の存在する部位で効率よく線溶が進行することになります。
(続く)
強力な止血機序と血栓症:血液凝固検査入門(11)
投稿者:血液内科・呼吸器内科at 05:07
| 凝固検査
| コメント(0)
| トラックバック(0)
血管内皮の抗血栓性物質と線溶:血液凝固検査入門(9)
プロスタサイクリン(PGI2)&一酸化窒素(NO):血液凝固検査入門(8)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
今までに記事にさせていただいたように、血管内皮からは抗血栓性の素晴らしい成分が多数産生されたり、存在したりしています。
しかし、この血栓阻止のための成分は、完璧の言う訳ではないようで、人間は血栓症を発症してしまうことがあります。
血栓の形成さえる部位によって、脳梗塞、心筋梗塞、深部静脈血栓症、肺塞栓など、多くの(無数の)血栓性疾患が知られています。
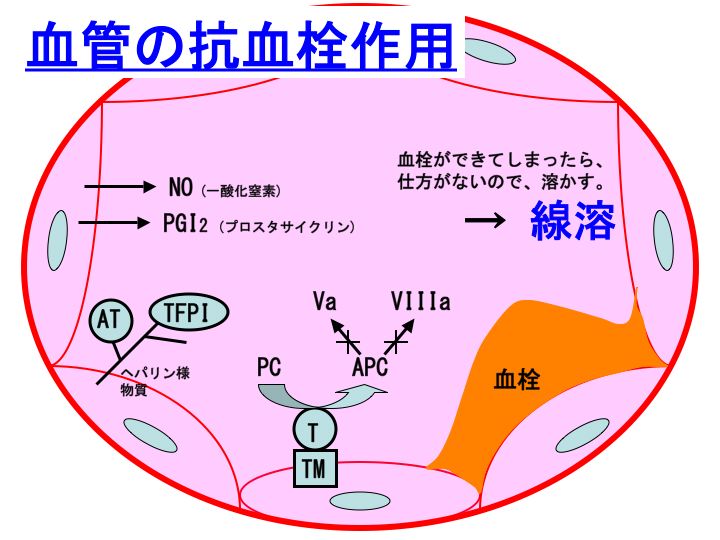
さて、そのできてしまった血栓を溶解しようという働きが、線溶(fibrinolyssis)です。
以前の記事でも書かせていただいたように、血管内皮に存在する抗血栓性物質はほとんど全てお薬になっています。具体的には以下のようなお薬です。
1) 抗血小板薬:PGI2誘導体(プロサイリン、ドルナー:閉塞性動脈硬化症の治療薬)、NO関連製剤(ニトログロセリン、バイアグラなど:ただし抗血小板薬としての位置つけにはなっていません)
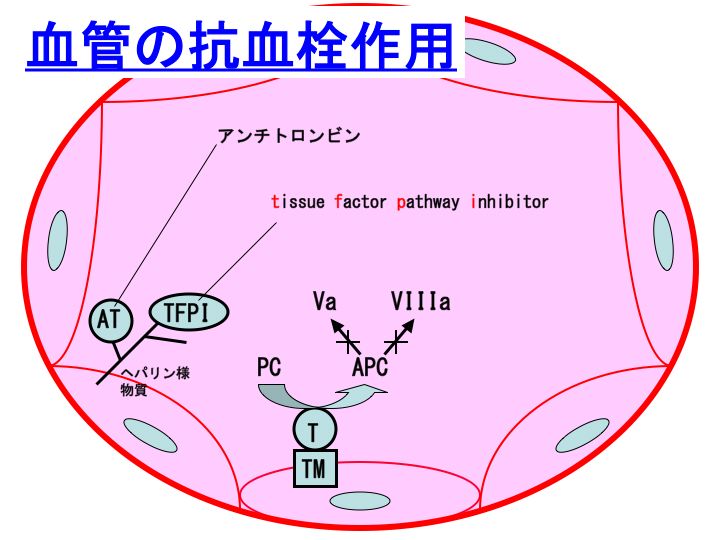
2) 抗凝固薬:トロンボモジュリン製剤(リコモジュリン)、活性化プロテインC製剤(アナクトC:先天性プロテインC欠損症治療薬です)、アンチトロンビン製剤(アンスロビンP、ノイアート、ノンスロン)、TFPI(世界的には敗血症に対して治験が行われた経緯があります:Abstract)、ヘパリン類(ヘパリン、フラグミン、クレキサン、オルガラン、アリクストラ)
3) 線溶薬:組織プラスミノゲンアクチベータ(t-PA:クリアクターなど):これは次回の記事に続きます。
投稿者:血液内科・呼吸器内科at 06:30
| 凝固検査
| コメント(0)
| トラックバック(0)
プロスタサイクリン(PGI2)&一酸化窒素(NO):血液凝固検査入門(8)
アンチトロンビン(ATIII):血液凝固検査入門(7)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
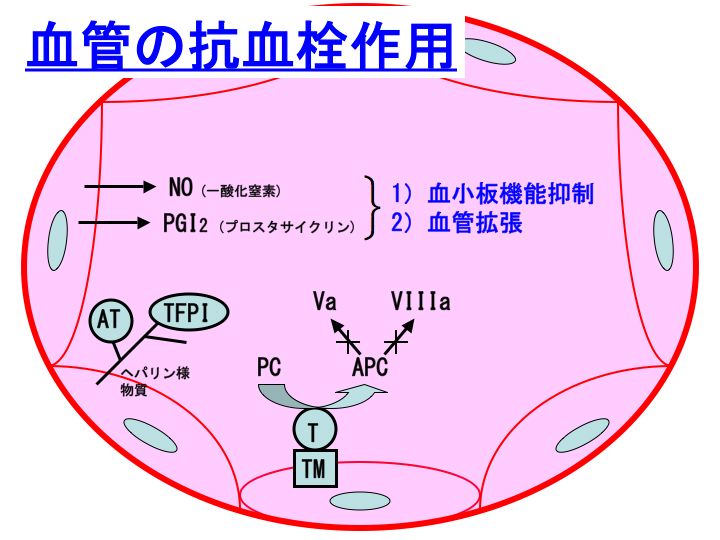
血管内皮からは、PGI2(プロスタサイクリン)が産生されます。
PGI2は、血小板機能抑制作用および血管拡張作用を有しています。このどちらの作用によっても、抗血栓的に作用することになります。
PGI2は、血中半減期が短いためにこのままお薬にすることはできませんでしたが、PGI2誘導体(ベラプロストナトリウム:商品名は、プロサイリン、ドルナー)は半減期が長くなっており、現在お薬として使用されています。
PGI2誘導体であるプロサイリン、ドルナーは、抗血小板作用のみならず血管拡張作用があるために、閉塞性動脈硬化症の治療薬として頻用されています(プレタールも抗血小板作用のみならず血管拡張作用があり閉塞性動脈硬化症の治療に用いられています)。
一酸化窒素(nitric oxide:NO)も、PGI2と類似の作用を有しています。すなわち、血小板機能抑制作用および血管拡張作用を有しています。
このように、血管内皮には、トロンボモジュリン(thrombomodulin:TM)、アンチトロンビン(antithrombin:AT)、外因系経路インヒビター(tissue factor pathway inhibitor:TFPI)、PGI2、NOなどの抗血栓性物質が存在するのですが、どうもこのバリア機序はそんなに強力ではないようで、しばしば血栓症を発症してしまいます。
(続く)
投稿者:血液内科・呼吸器内科at 06:28
| 凝固検査
| コメント(0)
| トラックバック(0)
アンチトロンビン(ATIII):血液凝固検査入門(7)
トロンボモジュリン(TM)分布と血中濃度:血液凝固検査入門(6)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
血栓症の治療薬としてヘパリンがあります。
ヘパリンは、深部静脈血栓症、肺塞栓、心筋梗塞、播種性血管内凝固症候群(DIC)などの多くの血栓性疾患の治療薬として用いられています。
さて、血管内皮には、ヘパリン様物質が存在します。このヘパリン様物質には、アンチトロンビン(antithrombin:AT)や、組織因子経路インヒビター(tissue factor pathway inhibitor:TFPI)が結合しています。ですから、血管内皮は、ATやTFPIによって、血栓ができないように、がっちりと保護されていることになります。
ATは肝臓で産生されて血中に放出された後に、血管内皮のヘパリン様物質に結合することになります。一方、TFPIは血管相皮で産生された後に、ヘパリン様物質に結合することになります。
なお、ATは流血中にも存在しますし、上記のように血管内皮上にも存在しています。
さて、流血中のATと、血管内皮に結合したATとでは、どちらが重要な意義を有しているのでしょうか。もちろんどちらも重要だと思いますが、おそらく血管内皮に結合したATの方が重要な役割を果たしているのではないかと思います。
なぜなら、ATはヘパリン(様物質)に結合することによって、活性が飛躍的にアップするからです。
血液凝固検査として、AT活性の測定が行われていますが、もちろんこの測定意義は大きいと思いますが、本当は血管内皮に結合しているAT量を評価する簡便な方法があればなお良いのではないと思っているところです。
(捕捉)
なお、アンチトロンビン(AT)は、以前はアンチトロンビンIII(ATIII)と言われていました。昔は、アンチトロンビンI、II、III。。。。とあったのですが、III以外は全て淘汰されまいました。ですから、敢えてIIIをつける必要がないということで、現在は単にアンチトロンビン(AT)という言い方が主流になっています。
(続く)
プロスタサイクリン(PGI2)&一酸化窒素(NO):血液凝固検査入門(8)
投稿者:血液内科・呼吸器内科at 06:27
| 凝固検査
| コメント(0)
| トラックバック(0)
トロンボモジュリン(TM)分布と血中濃度:血液凝固検査入門(6)
トロンボモジュリン:血液凝固検査入門(5)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
前回の記事でも書かせていただいたように、トロンボモジュリン(thrombomodulin:TM)は血管内皮の抗血栓作用の上で極めて重要な位置を占めています。
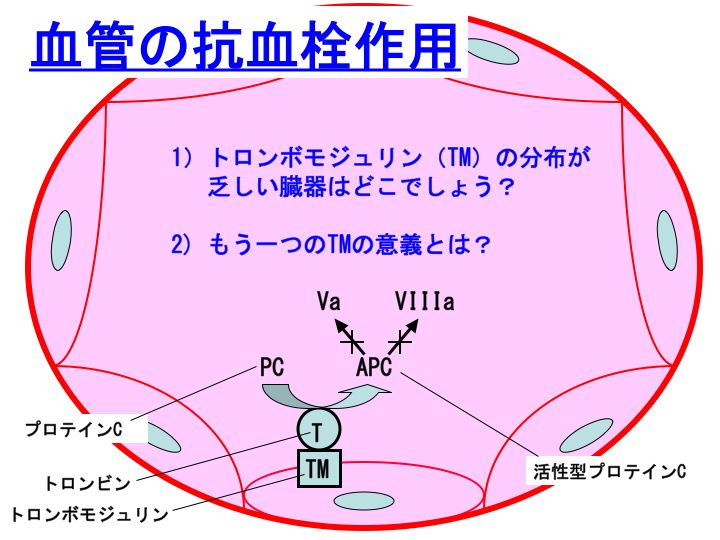
トロンボモジュリンは全身臓器の血管に分布していますが、実はある臓器では分布に乏しいことが知られています。「その臓器」は、人間の体の中で最も血栓症の多い臓器としても知られています。血栓止血学的な考察としましては、その臓器ではトロンボモジュリンの分布が乏しいために血栓症が多いのではないかと指摘されています。
たとえば、80歳以上になると全員その臓器には血栓症があるかも知れません。
さて、トロンボモジュリンの分布が乏しい臓器 = 人間の体の中で最も血栓症の多い臓器、とはどこでしょうか?
その臓器とは、脳(brain)です。脳はトロンボモジュリンの分布が乏しい臓器なのです。このことは、脳出血に対しては阻止的に作用するのかも知れませんが、脳梗塞を発症しやすくしているものと考えられます。何らかの方法で、脳でのトロンボモジュリンの発現をアップさせる方法はないものでしょうか。そうすれば、この世から脳梗塞は激減するかも知ないと、管理人はいつも思っています(参考記事:遺伝子組換えトロンボモジュリン製剤(リコモジュリン))。
トロンボモジュリン(TM)は、凝固関連検査の観点から、もう一つ大きな意義を持っています。
血管内皮がダメージを受けますと、TMは容易に循環血中に遊離してしまいます。現在、血中TM濃度を保険診療内で測定することが可能です。血中TM濃度の高値は、血管内皮障害を反映しています。
例えば、血管炎を合併した膠原病や、ARDSなどで血中TMが増加することが知られています。
ただし注意が必要です。TMは腎代謝されますので、腎機能障害がありますと血管内皮障害の有無とは関係なく血中TMは上昇しますので評価できなくなります。
(続く)
アンチトロンビン(ATIII):血液凝固検査入門(7)
【関連記事】
<特集>播種性血管内凝固症候群(図説)← クリック(シリーズ進行中!)
投稿者:血液内科・呼吸器内科at 06:54
| 凝固検査
| コメント(0)
トロンボモジュリン:血液凝固検査入門(5)
血管内皮:血液凝固検査入門(4)から続く。
血管内皮は、抗血栓作用という観点から極めて重要な働きを演じています。
前回の記事でも紹介させていただいたように、多くの善玉成分が存在しています。
血液凝固検査入門(インデックスページ) ← クリック!
<特集>播種性血管内凝固症候群(図説)← クリック(シリーズ進行中!)
まず、トロンボモジュリン(thrombomodulin:TM)です。
トロンボモジュリンは、言わば2段戦法で凝固を阻止しています。
1) トロンビンとの結合:トロンボモジュリンはトロンビンを捕捉することで、まず抗凝固活性を発揮します。トロンボモジュリンに捕捉されてしまったトロンビンは、向凝固活性(フィブリノゲンをフィブリンに転換する作用、血小板活性化作用その他)が失われてしまいます。
2) このトロンビン-トロンボモジュリン複合体は、凝固阻止因子であるプロテインC(Protein C:PC)を活性化して、活性型プロテインC(Activated protein C:APC)に転換します。活性型プロテインCは、活性型第V因子(Va)や活性型第VIII因子(VIIIa)を不活化します。
このトロンボモジュリンは、最近お薬になりました。
具体的には、遺伝子組換えトロンボモジュリン製剤(recombinant thrombomodulin:rTM)(商品名:リコモジュリン)として、昨年5月に発売されました。
リコモジュリンは、究極の血栓症とも言えるDICの治療薬です。大変期待されている薬剤です。
投稿者:血液内科・呼吸器内科at 06:25
| 凝固検査
| コメント(0)
血管内皮:血液凝固検査入門(4)
止血・血栓の機序 <図>:血液凝固検査入門(3)から続く。
血液は凝固するという性格と、凝固しないという二重の性格を合わせもっています。
さて、血液はなぜ凝固しないのでしょうか。一言で言いますと、血管内皮の果たす役割が大変大きいと考えられます。血管内皮には、血栓症の観点からは、善玉成分と言って良い数多くの素晴らしい物質が存在します。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
血管内皮の抗血栓作用
1. トロンボモジュリン(thrombomodulin:TM):トロンビン-TM複合体 → プロテインC(Protein C:PC)を活性化
2. ヘパリン様物質(ヘパラン硫酸):アンチトロンビン(antithrombin:AT)や組織因子経路インヒビター(tissue factor pathway inhibitor:TFPI)が結合
3. 組織プラスミノゲンアクチベータ(tissue plasminogen activator:t-PA):プラスミノゲンをプラスミンに転換します。
4. PGI2(プロスタサイクリン):血小板機能抑制作用、血管拡張作用
5. 一酸化窒素(nitric oxide:NO):血小板機能抑制作用、血管拡張作用
上記物質それぞれの詳細につきましては、次回以降の記事で順次紹介させていただきたいと思います。
なお、上図中の青字はお薬として既に存在しています。
血管内皮には、お薬に転換できるような宝物が多数存在すると言えます。おそらく、まだまだお宝が眠っているのではないでしょうか。
投稿者:血液内科・呼吸器内科at 06:28
| 凝固検査
| コメント(0)
| トラックバック(0)
止血・血栓の機序 <図>:血液凝固検査入門(3)
血小板と凝固因子:血液凝固検査入門(2)から続く。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
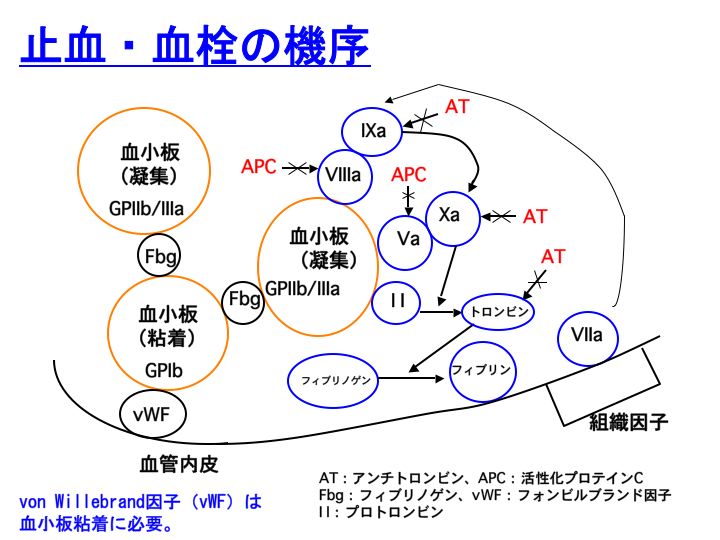
既に記事にさせていただいた通り、止血も血栓も、同じ役者が登場します。つまり、血小板と凝固因子が協力しあって止血したり、血栓症を発症したりします。
ですから、止血という生理的状態も、血栓症という病態も同じような図を用いて説明することが可能なのです。
さて、止血機序です。血管が破綻いたしますと、まず
血小板が集まってきます。これを
血小板粘着と言います。さらに、血小板は仲間を呼んできます。これを
血小板凝集と言います。血小板が粘着する時に間を埋めてくれる言わば糊とも言える成分が必要です。これを、
von Willebrand因子(vWF)と言います。また、血小板が凝集する時にも間を埋めてくれる言わば糊とも言える成分が必要です。これを、
フィブリノゲン(図ではFbg)と言います。
血小板を反応の場としまして、多くの凝固因子が集まってきます。そして最終的には、
トロンビンと言う酵素(エンザイム)が産生されます。トロンビンは、凝固活性化の結果生じる最終的なエンザイムです。
トロンビンは、フィブリノゲンをフィブリンに転換しますと凝固が完結します。そして止血する訳です。
これとほぼ同じ役者が登場して血栓症も発症します。
なお、図中に赤字で書かれているのが、凝固阻止因子です。
アンチトロンビン(AT)は、トロンビンや活性型第X因子(Xa)などの活性型凝固因子と一対一結合することで凝固を阻止しますし、
活性型プロテインC(APC)は、Va、VIIIaを阻止することで凝固活性化を抑制いたします(APCが作用する際のコファクターがプロテインSです)。
(続く)
血管内皮:血液凝固検査入門(4)関連記事(リンクしています)
投稿者:血液内科・呼吸器内科at 05:37
| 凝固検査
| コメント(0)
| トラックバック(0)
血小板と凝固因子:血液凝固検査入門(2)
血栓止血の生理と病態:血液凝固検査入門(1)から続く。

血液はなぜ凝固するのでしょうか?
血液凝固検査入門(インデックスページ) ←
クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
止血(hemostasis)は、生理的状態です。この機序がありませんと、人間は生存することができません。
一方、
血栓症(thrombosis)は、病的状態です。脳梗塞、心筋梗塞、肺塞栓に代表されるように、血栓症は最悪の場合は人間の命を奪ってしまうこともある怖い病態です。
しかし、不思議なことに、
止血という人間にとってはありがたい状態も、
血栓という人間にとってはありがたくない状態も、同じ役者が登場します。
すなわち、血管を反応の場としまして、「
血小板」と「
凝固因子」が手を取り合って止血しますし、同じく「血小板」と「凝固因子」が手を取り合って血栓症を発症させてしまいます。
ですから、
血小板と凝固因子という役者は、良い事も悪いこともしているということができます。
(続く)
止血・血栓の機序 <図>:血液凝固検査入門(3)へ
関連記事(リンクしています)
投稿者:血液内科・呼吸器内科at 06:38
| 凝固検査
| コメント(0)
| トラックバック(0)
血栓止血の生理と病態:血液凝固検査入門(1)
血液内科と出血性&血栓性疾患:血液凝固検査入門(序)から続く。
前回に予告させていただいたように、血液凝固検査入門をシリーズでお届けしていきたいと思います。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
血液凝固検査に関しては、とっつきにくいと感じておられる方と、自分は得意だという方に二分されるのではないかと思います。このシリーズでは、前者の方を対象にしてシリーズを進めていきたいと思います。
想定している読者の方は、医学部学生、医療関係学部/学科の学生、研修医、血液専門ではない臨床医、検査技師、薬剤師、看護師などです。血液凝固を得意とされている方は、このシリーズはスキップしていただければと思います。
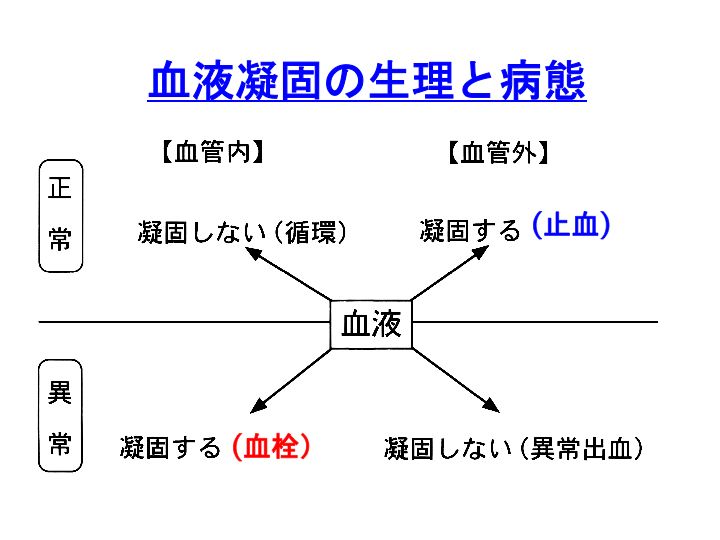
血液は、正常な場合には図では上向きの矢印になります。すなわち、左上の矢印のように正常な場合には凝固せずに循環しますし、右上に行く矢印のように血管外では凝固して止血(hemostasis)します。
この当然と思っている現象が時に破綻する場合があります。図では下向きの矢印です。
すなわち、左下の矢印のように血管内であるにもかかわらず凝固したり(血栓:thrombosis)、右下の矢印のように血管外に出ても凝固しない(異常出血)ことがあります。
歴史的には、右下へいく病態が注目されました。やはり出血というイベントは目に付きやすいです。例えば、血友病、von Willebrand病、血小板無力症などが相当します。
今も出血性疾患の臨床や研究はとても重要ですし、実際に優れた臨床研究、基礎研究が世界に発信されています。しかし、現代に生きる人間においては、左下にいく矢印、すなわち血栓症の発症頻度は極めて高く、その克服は、出血性疾患の克服とともに、人類に課せられた大きなテーマの一つとなっています。
凝血学的検査(血液凝固検査)を理解し駆使できる能力は、上記のような出血性疾患や血栓性疾患の診断、病態把握、診療において最も重要な要素と言うことができます。是非とも、血液凝固検査を駆使できる能力を身につけたいものです。
(続く)
血小板と凝固因子:血液凝固検査入門(2)
関連記事(リンクしています)
・ TAT
・ PIC
・ アンチトロンビン
・ PT(PT-INR)とは?
・ PT(ワーファリン)&トロンボテスト
・ APTT
・クロスミキシング試験
・ Dダイマー
・ DICの病態、診断、治療:リンク先から更に他のヘパリン類やDIC関連記事がリンクされています!
・NETセミナー:血栓症と抗血栓療法のモニタリング
投稿者:血液内科・呼吸器内科at 06:37
| 凝固検査
| コメント(0)
| トラックバック(0)
金沢大学血液内科・呼吸器内科(第三内科)女医会
さる、平成21年2月27日(金)に、伝統ある『金沢大学三内科女医会』が片町界隈のPartir(パルティール)にて開かれました。
今年は昭和50年卒の伊藤恵子先生が参加され、また学生さん(5年生)も2名加わり、とてもにぎやかな会となりました。

自己紹介をしつつ、諸先輩方と若手が入り交じり、あちこちで話に花が咲いていました。
第三内科の女性医師の歴史を感じるとともに、先輩方が自分たちの経験を生かして次の世代の若い女性医師のために、という熱意が伝わってきました。
次の機会には、今回参加できなかった先生方および学生さんもぜひ参加してくださいね。
【以下は当科ブログで掲載中の関連記事です】
子育て女性医師に対する取り組み(5回シリーズ)
女性医師の時代の足音が聞こえますか (6回シリーズ)
1. 金沢大学血液内科・呼吸器内科 女医会
2. 女性医師の役割
3. 女性医師問題・バンク
4. 医師不足の解消へ
5. 医師不足と業務のあり方
6. 女性医師と多様な働き方
研修医・入局者募集へ
女性医師からのメッセージ(カテゴリー)
金沢大学 血液内科・呼吸器内科HPへ
研修医の広場(金沢大学第三内科) ← 当科での研修の様子をご覧いただけます。
続きを読む...
投稿者:血液内科・呼吸器内科at 07:33
| 女性医師(当科)からのメッセージ
| コメント(0)
NHK総合での放送:金沢大学血液内科・呼吸器内科
現在、造血幹細胞移植は造血器悪性腫瘍に対する治療法の一つとして確立し、世界各国で行われています。
アジア地域でも、中国をはじめとし、各国で移植は盛んに行われ、症例数は右肩上がりで増え続けています。ところが、ベトナムでは自家移植はこれまでに数例が行われたものの、同種移植の経験がありません。
ベトナムでは、血液疾患(特に急性白血病や骨髄異形成症候群(MDS)、再生不良性貧血)に罹患する「若い」患者さんが多いのですが(原因ははっきりしません)、移植が行えないために数多くの命が失われています。
そのため、以前から「移植を学ぼう」という意見は国内で上がっていたそうですが、それがなかなか実行に移されずにいました。
2007年、ベトナム国立Back Mai病院で働く30代の医師がMDSに罹患し、現在も治療をうけています。根治治療は移植ですが、ベトナム国内で移植はできず、また経済的理由によりアメリカや日本での治療を受けることもできません。
これがきっかけとなり、ベトナム人の医療スタッフを金沢に呼び、金沢大学で研修してもらって、将来的にベトナムでも移植を行える体制を整えよう、プロジェクトを立ち上げることにしました。
金沢大学ウイルス感染症制御学 市村教授、石崎先生のご尽力により、Back Mai病院から血液内科医師Dr.Tungが、2009年2月に来日し、現在は私たちの金沢大学血液内科・呼吸器内科に研修に来られています。
この活動について、今回NHK金沢放送局に取材していただき、放送されることになりました。
Dr.Tungや、医局スタッフのインタビュー、病棟の風景も撮影されています。
以下のような放送予定ですので、ブログ記事でもご案内いたします。
是非、ご覧(あるいは録画)いただければと思います。
【おはよう石川】NHK総合
● 放送時間:3月3日(火) AM7:45〜8:00の枠内で放送
● 放送地域:中部7県(石川、富山、福井、愛知、静岡、三重、岐阜)
【デジタル百万石】NHK総合
● 放送時間:3月3日(火) PM6:10〜7:00の枠内で放送
● 放送地域:石川県内
【リンク】
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 06:05
| 血液内科
| コメント(0)
| トラックバック(0)
血液内科と出血性&血栓性疾患:血液凝固検査入門(序)
血液内科と言えば、白血病、骨髄異形成症候群、悪性リンパ腫、多発性骨髄腫などに代表されるように、造血器悪性腫瘍の印象が強いのではないかと思います。実際、血液内科の病棟ではこれら疾患の多くの患者さんの診療が懸命になされています。
しかし、悪性疾患ではない出血性疾患や血栓性疾患も血液内科(血管内科)が扱う疾患です。
血液凝固検査入門(インデックスページ) ← クリック! 血液凝固検査入門シリーズの全記事へリンクしています。
血液内科が扱う出血性疾患(主な疾患のみ)
1)特発性血小板減少性紫斑病
2)血小板機能異常症
3)血友病A&B
4)von Willebrand病
5)ビタミンK欠乏症
6)後天性血友病(第VIII因子インヒビター)
7)先天性凝固因子欠損症
8)その他
血液内科が扱う血栓性疾患(主な疾患のみ)
1)先天性凝固阻止因子欠損症(AT、PC、PS)
2)播種性血管内凝固症候群(DIC)
3)血栓性血小板減少性紫斑病(TTP)、溶血性尿毒症症候群(HUS)
4)ヘパリン起因性血小板減少症(HIT)
5)抗リン脂質抗体症候群(APS)
6)深部静脈血栓症、肺塞栓(エコノミークラス症候群)
7)閉塞性動脈硬化症(ASO)
8)種々の抗血栓療法(アスピリン、ワルファリンその他)対象疾患
9)血栓性疾患一般(脳梗塞、心房細動など)
10)その他
これらの出血性疾患や血栓性疾患は主として外来での診療が主体となるために(ただしDICなど例外もありますが)、入院患者さんは多くないと思います。しかし、血液内科での通院患者さんのみならず、他科からのコンサルトも多く、血液内科診療における比重は軽くありません。
出血性疾患や血栓性疾患の適切な診療を行う上で、凝血学的検査を的確に評価できることは怖めて重要な要素です。
しかし、血液内科の医師にとってすら、凝血学的検査はややとっつきにくい印象を持たれることもあるようです。
次回から、血液凝固検査入門をシリーズでお届けしたいと思います。
今回は、予告のみとさせていただきます。
(続く)
血栓止血の生理と病態:血液凝固検査入門(1)へ
関連記事(リンクしています)
・ TAT
・ PIC
・ アンチトロンビン
・ PT(PT-INR)とは?
・ PT(ワーファリン)&トロンボテスト
・ APTT
・クロスミキシング試験
・ Dダイマー
・ DICの病態、診断、治療:リンク先から更に他のヘパリン類やDIC関連記事がリンクされています!
・NETセミナー:血栓症と抗血栓療法のモニタリング
投稿者:血液内科・呼吸器内科at 06:04
| 凝固検査
| コメント(0)
| トラックバック(0)
第9回金沢免疫アレルギー研究会のご案内
第9回金沢免疫アレルギー研究会
日時:平成21年3月9日(月) 19:00〜21:00
場所:ホテル日航金沢 3階 孔雀の間
製品紹介 19:00〜19:10
「骨粗鬆症治療剤アクトネル17.5mg錠 最近の話題」
開会の挨拶 金沢大学大学院細胞移植学 血液呼吸器内科 教授 中尾眞二
一般演題 19:15〜20:00
一般演題1
座長 金沢大学大学院医学系研究科 皮膚科学 准教授 藤本学 先生
「TGF-βで誘導されるモデルマウスの線維化が抗 CTGF 抗体で抑制された」
金沢大学大学院医学系研究科 皮膚科学 伊川友香 先生
一般演題2
座長 金沢大学大学院細胞移植学 血液呼吸器内科 准教授 藤村政樹
「強皮症と多発性筋炎/皮膚筋炎からみた間質性肺炎の分類」
金沢市立病院 呼吸器内科 安井正英 先生
特別講演 20:00〜21:00
座長 金沢大学大学院医学系研究科 皮膚科学 教授 竹原和彦 先生
「膠原病の肺病変」
東京女子医科大学附属膠原病リウマチ痛風センター 教授 原まさ子 先生
閉会の挨拶 金沢大学大学院医学系研究科 皮膚科学 教授 竹原 和彦 先生
共催: 金沢免疫アレルギー研究会/エーザイ株式会社
【リンク】
金沢大学 血液内科・呼吸器内科HP
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 06:03
| 研究会・セミナー案内
| コメント(0)
| トラックバック(0)
アレルギー疾患の講演と相談会(アレルギー協会/週間)ご報告
『第15回アレルギー疾患の講演と相談会』のご報告
平成7年より財団法人日本アレルギー協会の指導のもとにアレルギー週間(2月20日を含む1週間)が設立されました。
例年、日本アレルギー協会北陸支部石川県ブロックは、アレルギー週間に合わせて、一般の方々を対象として「アレルギー疾患の講演と相談会」を開催しております。
本年も「第15回アレルギー疾患の講演と相談会」を平成21年2月21日(午後2時から4時)にホテル金沢において行ないました。
金沢大学附属病院から小児科、耳鼻咽喉科、眼科、皮膚科、呼吸器内科の医師によるアレルギー疾患に関する講演会と個別相談を行ないました。呼吸器内科からは徳田麗先生が成人気管支喘息の自己管理について講演されました。
当日は35名の市民の方々が参加され、受講または個別相談を受けられました。ご協力いただいた先生方、ボランティアの方々、ご後援いただいた方々、ありがとうございました。
来年も同時期に行なう予定ですのでアレルギー疾患に興味のある方、参加をお待ちしております。
日本アレルギー協会北陸支部石川県ブロック
【関連記事】 咳嗽の診断と治療
1)ガイドライン
2)咳嗽の定義 & 性状
3)急性咳嗽
4)遷延性咳嗽 & 慢性咳嗽
5)咳嗽の発症機序
6)診断フローチャート
7)咳喘息
8)アトピー咳嗽 vs. 咳喘息
9)副鼻腔気管支症候群(SBS)
10) 胃食道逆流症(GERD)
11)慢性咳嗽&ガイドライン
【関連記事】
慢性咳嗽の診療
非小細胞肺癌治療の最前線
肺がんに気づくサイン
【リンク】
金沢大学 血液内科・呼吸器内科HP
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 06:58
| 呼吸器内科
| コメント(0)
| トラックバック(0)