�����w��O���ȁ^���t�E�ڐA�O���[�v�i�U�j
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
����͌������Љ�ł��B
�����w��O���ȁ^���t�E�ڐA�O���[�v�F�C���f�b�N�X ��
�u���t�E�ڐA�O���[�v�v�i�U�j
��Dao Thi Thanh An��
My work in lab is to study about regulatory T cell subsets in Cyclosporine dependent aplastic anemia patients and also in HSCT patients treated with post transplantation Cyclophosphamid.
���ޖ؋`����
1�j�Đ��s�ǐ��n�����ҁiAA�j�ɍ����Ɍ��o�����A6�Ԑ��F�̒Z�r�̃R�s�[���ω���Ȃ��w�e���ڍ����̑r���i6pLOH�j�ɂ���ĕАe�R����HLA��`�q�Q���������������̊ȕւȌ��o�@�Ƃ��ăf���v���b�N�X���A���^�C��PCR�i2qPCR�j���J�����܂����B
2qPCR��p���ĐV�KAA���҂ɂ�����6pLOH�̕p�x����������ƂƂ��ɁA�����o���N������Ă���������AA���҂�DNA��p����6pLOH�ɂ��HLA�������ڐA�\��ɋy�ڂ��e���ɂ��Č������ł��B
2�j6pLOH�ɂ��HLA�����������t���[�T�C�g���g���[�Ō��o���邽�߂ɁA�RHLA�R�̗z���̊��Җ�������p�����RHLA���m�N���[�i���R�̂̍쐬�ɂ����g��ł��܂��B
3�j�Ɖu�}���Ö@�̑t�����鍜���s�S�NJ��҂̕��q�}�[�J�[�̒T�����s���Ă��܂��B
4�jABO���s�K�������זE�ڐA��ɎY�������R���V�s�G���gA/B�R�̂ɂ�錌�Ǔ����Q�̉e���ɂ��ĕa���w�I�Ȍ������s���Ă��܂��B
�����w��O���ȁ^���t�E�ڐA�O���[�v�F�C���f�b�N�X ��
���e�ҁF���t���ȁE�ċz�����at 01:31
| ���t����
�����w��O���ȁ^���t�E�ڐA�O���[�v�i�T�j
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
����͌������Љ�ł��B
�����w��O���ȁ^���t�E�ڐA�O���[�v�F�C���f�b�N�X ��
�u���t�E�ڐA�O���[�v�v�i�T�j
���g�c���い
�����͋����w����i�W���䌤������ᇕ��q�����w�u���ɂČ��������Ē����Ă���܂��B
���u���́A��ᇗ}����`�q�Ƃ��Ēm���� Retinoblastoma1 (RB1) �ɂ��đ��p�I�Ɍ������Ă��܂��B
�����̊����RB1�̔����Ȃ����@�\�͗}������Ă��܂��B
RB1 �̌ÓT�I�ȋ@�\�Ƃ��čזE�������䂪�m���Ă��܂����ߔN�ATP53 �� RAS �Ƃ̊֗^���w�E����A�܂��A��ӂ≊�ǂ̐���������ᇂ̊��זE���ێ��⎡�Ö�ܒ�R���ɂ��Ă̒m���������Ă��܂��B
�����͓����ARb1������������ᇍזE�ɂ����銈���_�f�̓��Ԃ��������A���̌�ARb1������������ᇍזE�ɂ����Ĉ����i�W�ɉe�����y�ڂ� microRNA ��T�������̐����������Ƃ����e�[�}�̂��ƌ�����i�߂Ă���܂��B
�܂��A�g�����X�N���v�g�[�����̃}�X�f�[�^�[�̉�͂����Ă���܂��B
�����E�E�H�w�E������̗l�X�ȕ���̌����҂̍l���ɐG��Ȃ�����o���邱�Ƃ͖{���Ɋy�����ł��B
���̂悤�ȋ@����܂������ƂɐS���[�����Ӑ\���グ�܂��B
�����w��O���ȁ^���t�E�ڐA�O���[�v�F�C���f�b�N�X ��
���e�ҁF���t���ȁE�ċz�����at 01:28
| ���t����
�����w��O���ȁ^���t�E�ڐA�O���[�v�i�S�j
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
����͌������Љ�ł��B
�����w��O���ȁ^���t�E�ڐA�O���[�v�F�C���f�b�N�X ��
�u���t�E�ڐA�O���[�v�v�i�S�j
�yLuis Espinoza�z
As a senior researcher in the lab, I advise graduate students about experiments design for their corresponding projects. In addition I have my own projects as described hereafter.
Current projects:
1. Using iPS cells to identify autoantigens involved in the pathogenesis of aplastic anemia. In this project I will use iPS cells derived from patients with aplastic anemia to generate hematopoietic cells suitable reconstitute the immune system of immunodefficient mice with the purpose of identify potential antigens that may be targeted by immune cells of patients with aplastic anemia.
2. Identification of Non-HLA factors that influence the clinical outcomes of patients receiving hematopoietic stem cells transplantation for hematological malignancies. Using DNA samples from patients transplanted through the Japan Marrow Donor Program and taking advantage of the TaqMan genotyping technique, I look for genetic variants on genes involved in the immune response, as well on cell metabolism and their influences on transplant outcomes. Current gene targets are CISH, CD53, NLRP3, IDH1 and others.
3. Identification of new pharmacological agents that may useful for the treatment of refractory leukemia. By using a panel of 25 leukemia cell lines and primary leukemia cells derived from patients, I am investigating the therapeutic potential of novel agents (preferentially non cytotoxic drugs) against refractory leukemias. These studies have allowed to identify some agents with attractive potential such as benfotiamine, Gnetin C, thymoquinone and others.
�����w��O���ȁ^���t�E�ڐA�O���[�v�F�C���f�b�N�X ��
�������N�����E���Ёu�Տ��ɒ������錌���~���w�v
���e�ҁF���t���ȁE�ċz�����at 01:23
| ���t����
�����w��O���ȁ^���t�E�ڐA�O���[�v�i�R�j
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
����͌������Љ�ł��B
�����w��O���ȁ^���t�E�ڐA�O���[�v�F�C���f�b�N�X ��
�u���t�E�ڐA�O���[�v�v�i�R�j
���������K��
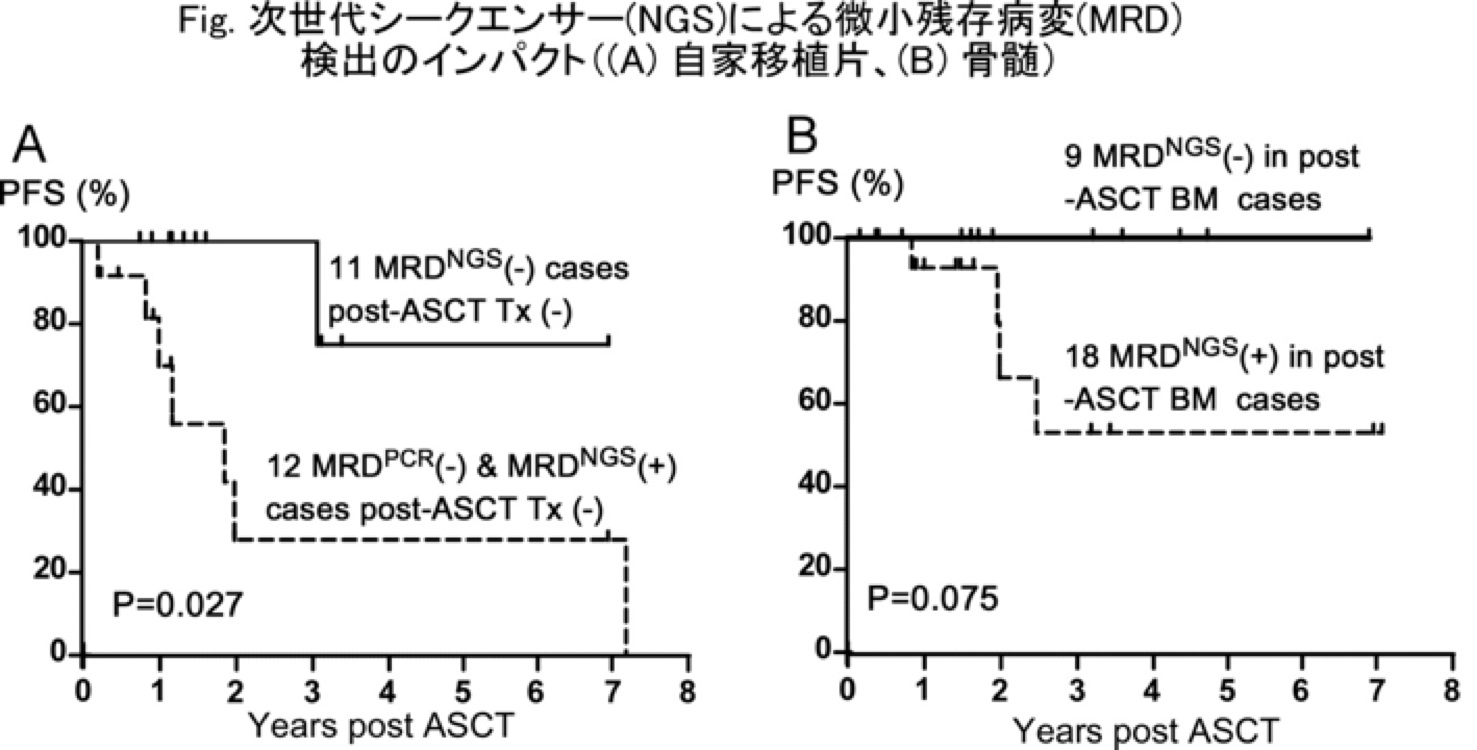
ASO-PCR�@�Ɣ�ׂĂ���ɍ����x�ł��鎟����V�[�N�G���T�[(NGS)�@�ɂ������c���a�� (MRD)�̗L����������������̗\��ɑ傫���ւ�邱�ƂƁA���ƈڐA��̒n�ł߁E�ێ��Ö@�ɂ�蒷���������������\�ł��邱��(�}1A & B)����܂����i2014�N�č����t�w��j�B
���̌��ʂɊ�Â���JSCT-MM14�Տ������A����MM-01 VCD�X�^�f�B�Ƃ����S���K�̗͂Տ������ɎQ�����Ă��܂��B
�����w��O���ȁ^���t�E�ڐA�O���[�v�F�C���f�b�N�X ��
�������N�����E���Ёu�Տ��ɒ������錌���~���w�v
���e�ҁF���t���ȁE�ċz�����at 01:16
| ���t����
�����w��O���ȁ^���t�E�ڐA�O���[�v�i�Q�j
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
����͌������Љ�ł��B
�����w��O���ȁ^���t�E�ڐA�O���[�v�F�C���f�b�N�X ��
�u���t�E�ڐA�O���[�v�v�i�Q�j�@�@
�a���̗l�q�́A�ڐA�㑁���ɃV�N���t�H�X�t�@�~�h�𓊗^����HLA�����v�ڐA�Ȃǃ��X�N�̍����Ǘ�ɑ��鑢�����זE�ڐA���������A�����A�Z���A����̓����̌�����C��3�l�ƊێR�T�V�A���Y�����S�ƂȂ��ďd�ǗႪ�������߂���X�̐f�Â��x���Ă���܂����B
�{�N�x�͐V����12�̗Տ�������\�����A�ϋɓI�ɗՏ������ɂ����g��ł��܂��B
�������̗l�q�́A�V���Ɍ������Ԃɓ������ێR���ނ��܂߁A�g�c�A�ޖ�3�������T�[�`�Ђ��̖������߂����Ă��܂��B
�x�g�i������̗��w����Dao Thi Thanh An��Nguyen Hoang Viet��2�l�ɂȂ�܂����B
���̂ق��A�A�����J��National Institutes of Health (NIH)�ɗ��w���Ă���Luis Espinoza�͑�w�ɖ߂�7���ɔ��m�������Ƃ��ĕ��C���܂������A10������͓��{�w�p�U������ʌ������ɍ̗p����O���l�����҂Ƃ��Č�i�̎w���ƂƂ��Ɍ����ɗ��ł��܂��B
7������10���܂ł̂S�����ԃt�B�����c�F��w����Lucia Gargiulo�������s�S�ǂ̌����̂��߂ɊO���l�����҂Ƃ��ĒZ�����w�ɖK�ꂽ���Ƃ�����A�������͗�N�ȏ�ɍ��ېF�L���Ȃ��̂ł����B
����ł͑����āA�������e�Ɛi���͒S���҂��ꂼ�ꂩ��������Ă���������e���Љ�܂��B
�����Ƃ����܂���̂ŁA�p���͂��̂܂ܓ]�L���Ă��܂��B
�����w��O���ȁ^���t�E�ڐA�O���[�v�F�C���f�b�N�X ��
�������N�����E���Ёu�Տ��ɒ������錌���~���w�v
���e�ҁF���t���ȁE�ċz�����at 01:11
| ���t����
�����w��O���ȁ^���t�E�ڐA�O���[�v�i�P�j
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
����͌������Љ�ł��B
�����w��O���ȁ^���t�E�ڐA�O���[�v�F�C���f�b�N�X ��
�u���t�E�ڐA�O���[�v�v�i�P�j�@�@���ӁF�ߓ����v
�܂��͊����������炲���܂��B
�{�N�x�A�ĎR���q(��˂�܂�����)�A�����t��(�����͂��킩��)�A�����ו�(�Ƃ����������ւ�)��3�����V���Ɍ������̃����o�[�ɉ�����Ă���܂����B
5�N�ڂ̕ĎR�͑��ƌ㍕���s���a�@�ŎR�������搶�A�����G�s�搶�̎w���̂��ƌ��r��ς�ł��܂��B
������3�N�ڂ̌�����C��Ƃ��ĕa�����x���Ă���܂����B
�����͓��Ȑ��R�[�X(���t����)��1�N�ڂŁA7���ȍ~JCHO����a�@�Ō��C�ɗՂ�ł��܂��B
�{�N�x�l���ŗǂ̓����}���������o�[������܂��B
9���ɍޖ��f�G�Ȕ����Ă��܂��B
7���ɂ͊ێR�Ɩ{�{�����������������Ƀr�b�N�J�b�v�����a�����܂����B
�{�N�x��w�����̌��t�E�ڐA�O���[�v�X�^�b�t�́A���������A��|�����A����6��(�R��A�ߓ��A�ΎR�A�����A�唨�A��)�A���4��(���X�A���Y�A�����A�Z��)�A��w�@��5��(�g�c�A�ێR�T�V�A�ێR(�����{�{)���ށA�ޖA����)�ł����B
�R��͍�N�x���m��ȑ�w��w�����t���Ȏ�C�����ɂ��A�C���ꂽ�������ǐ搶�̌�C�Ƃ��ėA�������ɏA�C���A����̏����Ǔ�����a�@���ɍL���ĕq�r��U����Ă��܂��B
7������O���㒷�߂Ă���ΎR��3�N�Ԃ�ɓs����˕a�@�����w�ɖ߂茤�������ɐV�������𐁂�����ł���܂����B
�����͏������C��̋����S������Ɣ��ɁA������̈�Ő��͓I�Ɍ������s���đS���K�̗͂Տ������ł����Ă��܂��B
�唨��BSL�W�Ƃ���5�N���̋����S�����A�����a�A�������זE�ڐA�̕���œ��{���l�����a�����O���[�v(JALSG)�A���{�זE�ڐA������(JSCT)�Ƃ̗Տ��������i��S�����Ă��܂��B
�{�N�x����̗p�ɂȂ�����6�N���̃N���j�J���N���[�N�V�b�v��S�����A�V����Lj��̊��U�ł��撣���Ă���܂����B
�{�N�x�����ǒ���q�������ߓ��͌������ւ̍v���x���Ⴍ���N�x�ւ̉ۑ�ł��B
�����w��O���ȁ^���t�E�ڐA�O���[�v�F�C���f�b�N�X ��
�������N�����E���Ёu�Տ��ɒ������錌���~���w�v
���e�ҁF���t���ȁE�ċz�����at 01:03
| ���t����
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�C���f�b�N�X�j
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
�u��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�v�i�C���f�b�N�X�j
�P�j������
�Q�j���t���Ȏ�Z
�R�j�Տ����猤����
�S�j����10�N�ȏ�
�T�j����
�U�j�W���I�Ö@�Ȃ�
�������N�����E���Ёu�Տ��ɒ������錌���~���w�v
���e�ҁF���t���ȁE�ċz�����at 01:45
| ���̑�
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�U�j�W���I�Ö@�Ȃ�
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�C���f�b�N�X�j��
�u��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�v�i�U�j�W���I�Ö@���Ȃ�
Clinical trial����������Ƃ͌���܂���B
�K�C�h���C���ɂ͓���ڐA��BSC������ɋL�ڂ���Ă��܂����A�����͎��Â̖ڕW�Ƃ���Ӗ��������傫���Ⴂ�܂����A�ǂꂩ���I����������Ƃ����ނ��̂��̂ł͂���܂���B
���́A�W���I�Ö@���Ȃ��Ȃ�����̎��Â��ǂ����邩�ƍl���邱�Ƃ�������̘r�̌������ŁA����̑��݉��l������A���b��̂���Ƃ���ł͂Ȃ����Ǝv���܂��B
�l�ɂ���Ĉӌ��͈قȂ邱�ƂȂ̂ł��̂��ƂɕK���������^������������Ƃ͎v���Ă��܂��A���b��������Ƃ��厖�ł��邱�Ƃ͗������Ă���������Ǝv���܂��B
�K���}�������a�͏��Õs�����ƂȂ��Ă�������ڎw�����Ƃ��܂��\�ł��B
���Ȃł́A���@���玡�Ò��ɐ��̋}�������a���҂����ꂽ�Ƃ��́A�厡��ɂ܂�������ڎw�������Ìv����l���A�J���t�@�����X�Ő������Ă��炤���Ƃɂ��Ă��܂��B
�����ăX�^�b�t�S���ŋ�̓I�ȓ����������Ȃ���\��𗧂āA�����\�Ȏ��Ìv�悩�ǂ����ӌ����o�������A�Ⴆ�Ύ厡�オ�O���ȂǂŊ��זE�̎悪�o���Ȃ����͑���𗧂Ă�Ȃǂ𑊒k���܂��B
�厡��̗��Ă����Ìv����X�^�b�t�S���Ŏx�����悤�ȃC���[�W���Ă���������Ƃ悢���Ǝv���܂��B
�c�O�Ȃ���A�v��ʂ�ɂ͐i�܂��r���Œf�O���邱�ƂɂȂ邱�Ƃ�����܂����A�v��ʂ�ɂ��Ă����Ƃ̕a�C���Ĕ����Ă��܂����Ƃ�����܂��B
�������v��ʂ�A���邢�͋�J�������ɑމ@�܂ł��������邱�Ƃ�����̂ł��B
���Ȃ��Ȃ������肭����������o�������厡��͐���Ƃ��Ă̑傫�Ȏ��M�������Ƃ��o����̂ł͂Ȃ����Ǝv���܂��B
����͐�含��[���Nj��o����悤�ɂ��邱�Ƃ��l���Ă��������Ǝv���Ă��܂��B
�a�@��ΏۂƂȂ鎾���ɂ���Ċ���̏�͗l�X�ł��B
�f�ÈȊO�ɘ_�����M��w��\�Ŏ��M��t����l������Ǝv���܂��B
��������Ȃ̓������������Đ���Ƃ��Ċ���ł��邱�Ƃ��l���Ă��������Ǝv���܂��B
�����ł͂������Ă���Ƃ������ӌ�������Ǝv���܂��B
�����ƈӖ��̂�����g�݂�����Ă���搶���������邱�Ƃ��Ǝv���܂��B
���q�ׂ����Ƃ͓�����O�̂��Ƃ���ŁA�����������Ƃ͉����Ȃ��A�����Ă��Ēp������������ł����A��ǂɑ��ĉ����o����̂��Ƃ������Ƃ����߂čl���Ă����������������ɂȂ�Α�ϊ������v���܂��B
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�C���f�b�N�X�j��
�������N�����E���Ёu�Տ��ɒ������錌���~���w�v
���e�ҁF���t���ȁE�ċz�����at 01:35
| ���̑�
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�T�j����
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�C���f�b�N�X�j��
�u��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�v�i�T�j����
����ł́A����Ƃ��Ċ���ł���Ƃ͂ǂ��������Ƃł��傤�B
�����Ȃ��Ƃ��l������Ǝv���܂��B
��E��^����A��V��������A���S�̌������Ȃǂ��ƂĂ��d�v�ȗv�f���Ǝv���܂����A���̂��Ƃ����܂肠�܂�q�ׂ�Ɓu�������v�ɂ͂ӂ��킵���Ȃ����e�ɂȂ��Ă��܂��悤�Ɏv���܂��̂ŁA�����ł͏q�ׂ܂���B
������̍��e��Ŋy������������荇����Ƃ������Ǝv���܂��i�j�B
���́A���Ȃł̌o���Ő���Ƃ��Ă̎��M�����A�܂��͎��M�����߂邱�ƂɂȂ�A���̐l�������邱�ƂɂȂ���̂ł͂Ȃ����ƍl���܂��B
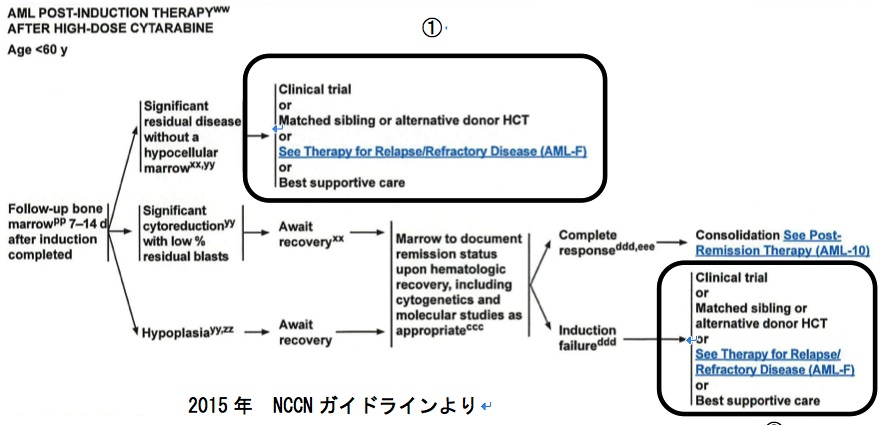
�}�������������B
National Comprehensive Cancer Network (NCCN)�̋}�������������a�̊����Ö@��̃K�C�h���C�������������̂ł��B
��X�͌ċz��ł��ꌌ�t�ł���A������ᇂ̎��Â��s���Ƃ��ɂ͉��炩�̃K�C�h���C���ɉ����Ď��Â��s���܂��B
�K�C�h���C���ɂ͕W���Ö@���L�ڂ���Ă���̂ŁA���̒��̈��I�Ԃ��ƂɂȂ�܂��B
�������Ȃ���A�}�ɂ���悤�Ɋ����Ö@��1�`�Q�T�Ԃ̎��_�ʼn苅��������x���݂��Ă���Ƃ��ɂ́i�P�j�Aclinical trial��best supportive care�iBSC�j�Ƃ���悤�ɕW���Ö@�����łɑ��݂��Ȃ����Ƃ��킩��܂��B
�܂���U��`���ɂȂ����㊰���ɓ���Ȃ������ꍇ�i�Q�j�����l�ɂ��̌�̕W���Ö@�͂���܂���B
��N���l�̋}�������������a�ł́A��20���̊��҂������Ö@�Ŋ����ɓ��炸�A�i�P�j���i�Q�j�ɊY�����邱�ƂɂȂ�܂��B
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�C���f�b�N�X�j��
�������N�����E���Ёu�Տ��ɒ������錌���~���w�v
���e�ҁF���t���ȁE�ċz�����at 01:21
| ���̑�
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�S�j����10�N�ȏ�
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�C���f�b�N�X�j��
�u��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�v�i�S�j����10�N�ȏ�̒���
�Ō�ɁA����10�N�ȏ�̒����̈�Lj�������Ƃ��Ċ���ł���悤�ɂ��邱�Ƃ��A�n���ł͂���܂�����ǂւ̍v���ɂȂ�̂ł͂Ȃ����Ǝv���܂��B
�ŋ߂͂Ȃɂ��Ə������C��ɑ��鋳��⏈���ɘb�肪�W�����Ă��銴������܂��B
����������10�N�ȏ�20�N�܂ŔN��̈�t�������A�䂪���̈�Â��x���Ă��钆�S�I�ȑ��݂ł���܂����A��ǂɂ����Ă��ł����Ă���N��̐l�����ł��B
�܂��������C��ڎw�����闧��ɂ���̂����̔N��w�̐l�������Ǝv���܂��B
�������C�ォ�猩��A�g�߂ȖڕW�ł���A���������̏������Ƃ��ĉf�鑶�݂ł��낤�Ǝv���܂��B
���������āA���̔N��w�̐l���������C��̖ڂɂ����ɉf���Ă��邩�͔��ɏd�v�Ȃ��Ƃł��B
���������ƋP���Ă���Ɖf��A���ǂ��l���Ă���錤�C�オ�����ł��傤�B
�����ł͂Ȃ��Ɖf��A���̈�ǂ͌h�������̂ł͂Ȃ����Ǝv���܂��B
��Lj������邱�Ƃ͓����ɂƂ��Ă��������Ƃ��Ǝv���܂��B
���̔N��̐l�����́A���͑�w�ɂ͂���قǑ����͏������Ă��܂���B
���@�̂悤�Ȉ�ʕa�@�ɋΖ����Ă���̂ł��B
���������āA���̔N��̐l����������ł���悤�ɂ���Ƃ����͈̂�ǂ̖�ڂƂ������́A��X�̂悤�ȗ���ɂ���҂̖�ڂȂ̂ł��B
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�C���f�b�N�X�j��
�������N�����E���Ёu�Տ��ɒ������錌���~���w�v
���e�ҁF���t���ȁE�ċz�����at 01:11
| ���̑�
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�R�j�Տ����猤����
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�C���f�b�N�X�j��
�u��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�v�i�R�j�Տ����猤����
���ɁA���@�ɔh������鑲��3�N�ڂ���10�N�ڂ��炢�̎Ⴂ3���̐搶�����A���@�ł悢�o�����ł����Ɗ����Ă���邱�Ƃ��A�v���ɂȂ���̂ł͂Ȃ����Ǝv���܂��B
���@�̂悤�Ȉ�ʕa�@�ɋΖ�����d�v�ȖړI�̈�́A�Տ��̌o����ς����Ƃ��Ǝv���܂��B
���Ȃł͔N��120��قǂ̐V���̌��t�������҂����@���܂��B
���@��2�N�قǗՏ��o����ς߂A���t������擾���邽�߂ɕK�v�ȂقƂ�ǂ̌��t�����Ƃ��̎��Ö@���o�����邱�Ƃ��\�ł��B
�����̌��t�������o�����邱�Ƃ͂������厖�Ȃ��Ƃł����A����ɋ삯�o���̌��t���Ȉ�Ƃ��������ւ̃��`�x�[�V���������܂�A���@�ɍݐЂ������Ƃ����̌�̌��������ɏ����ł��v���X�ɂȂ���A��ǂւ̍v���̈�ɂȂ�̂ł͂Ȃ����Ǝv���܂��B
���������v���ŁA���������ɓ���O�̎Ⴂ�搶�����ۊw��֎Q�����\�Ȃ悤�ɓ��Ȃ̌������C��i��Ɏ������瓾�����p�j���[�Ă邱�Ƃɂ��܂����B
���@�ł̃f�[�^�\���Ă��炦��Ȃ�ܘ_�����̂ł����A�Q�����邱�ƂŐ��E�I�Ȍ�������h�����A��w�����ɑ��鋻�������シ��悢�Ǝv���܂��B
2013�N�̕č����t�w��ɂ͈���搶�ɎQ�����Ă��炢�܂����B
��x�̊C�O�o���œ��Ȃ̌������C��̑唼���g�p���邱�ƂɂȂ�܂��̂ŁA���N�Ƃ͂Ȃ��Ȃ������Ȃ���������܂��A�������C��������肱�̊����p���������Ǝv���Ă��܂��B
���e�ҁF���t���ȁE�ċz�����at 01:05
| ���̑�
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�Q�j���t���Ȏ�Z
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�C���f�b�N�X�j��
�u��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�v�i�Q�j���t���Ȃ̎�Z
�ߔN���Ȉ�́A����̎�Őj���h����Z���h���������������܂����A���́A���Ȉ�͊��҂ɋ�ɂ�^���Ȃ����߂ɂ��A���h�̎�Z�͋��ɂɏ�B���邱�Ƃ��ɂ߂ďd�v�Ȃ��Ƃ��Ǝv���Ă��܂��B
���S�Ö��J�e�[�e���̗��u�͏o���Ȃǂ̃��X�N�������A��Î��̂̕��U������邱�Ƃ���A�����ȂɈ˗�����Ă���a�@�������̂ł͂Ȃ����Ǝv���܂��B
���t���ȂɂƂ��āA���w�Ö@�③�����זE�ڐA���s�����߂ɂ͒��S�Ö��̗��u�͕K�v�ł��B
�N�������Ȃ���Ȃ�܂���B
���͕x�R�����ɒ��C�����Ƃ��A����܂ł͖����ȂɈ˗�����邱�Ƃ������������S�Ö��J�e�[�e���̗��u���A�����ȂɈ˗�����ɂ͂��܂�ɂ������̏ǗႪ���邽�߁A��{�I�ɂ͑S�Ꭹ�Ȃōs�����Ƃɂ��܂����B
���Ȃł́A���z�Ö��ƍ������Ö�����̒��S�Ö��J�e�[�e���̗��u�͑S���p���ŁA����ɂǂꂾ���Z�����Ƃ��ł��K�����t���Ȃ̃X�^�b�t2���ȏ�ōs�����Ƃɂ��Ă��܂��B
�����g���u�ƕ��ː�������p���āA�����l�Ŏ菇�ƈ��S���m�F���A�����Ă��݂��ɃX�L�������ߍ����悤�ɂ���̂ł��B
�������C��ɂ��A���̑��̐��h�̎�Z�Œi�K�I�ɓ�Փx���グ���̋Z�p���K���o���Ă���Β��S�Ö��̐��h�������Ă��܂��B
���������̃X�^�b�t�Ɋ��ӂ��Ă��邱�Ƃ́A�F���̎�|���悭�������A�O�q�̌�����O�ꂵ�Ă���Ă��邱�Ƃł��B
���S�҂ւ̎w���������ւ��肭�Ȃ��Ă��܂��B
��������̂̂Ȃ��悤�ɍאS�̒��ӂ��A���S�Ö��̐��h���܂߂Ă��܂��܂Ȏ�Z�̋Z�ʂ��A���C��Ɏw�����s���Ă��������Ǝv���܂��B
���̂��Ƃ����C��̊Ԃŕ]���ƂȂ�A��l�ł������̌��C�オ����Ă��Ă���āA���t���Ȃ̖��͂�`���邱�Ƃ��ł���Έ�ǂւ̍v���ɂȂ���̂ł͂Ȃ����Ǝv���܂��B
���e�ҁF���t���ȁE�ċz�����at 01:58
| ���̑�
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�P�j������
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�i�C���f�b�N�X�j��
�u��Ζ���Ƃ��Ĉ�ǂւ̍v�����l���Ă݂�v�i�P�j������
�x�R���������a�@�@���t���ȕ����@�@�����A�a
��O���Ȃɓ��ǂ��A���N��29�N�ڂɂȂ�܂��B
���ǂ��������A����Ɩ��O���Ȃ��Ȃ���v���Ȃ���������̐�y���Ɉ��|����A������͑�ϕ~���̍�����ł����B
�����w�ɋ����Ƃ��čݐЂ��Ă������́A���������ǂ̏̕���������܂����̂ŁA���N������̎����ɂȂ�Ƒ����̃v���V���[�������Ă��܂����B
��������w�𗣂�Ă���́A��y�̊����m�邱�Ƃ��ł��邱�ƁA�����ĉ������������̊F����ƍ��e��ł��b���ł��邽�߁A������ƂĂ��y���݂Ɏv����悤�ɂȂ�܂����B
�Ⴂ��Lj��̕��ɂ́A�O���̐�y���Ƃ������b���ł���M�d�ȋ@��ł��̂ŁA����6���̓�����ɏo�Ȃ��āA�F����̖��O���o���Ăق����Ǝv���܂��B
��O���ȓ����܂��܂����W���邱�Ƃ�S�������Ă��܂��B
�b�͕ς��܂����A��Ζ���Ƃ��Ă̎����A��ǂւ̍v���Ƃ��ĉ����ł��A�������Ă��邩�Ƃ������Ƃ������q�ׂ����Ǝv���܂��B
�����Ζ�����x�R���������a�@�ł́A���N�t���}�b�`����Ύ�����o�g�҂����킹�ő�15���̏������C����}���܂��B
���C��Ɍ��t���Ȃƌċz����Ȃ̖��͂�`���A��l�ł�������O���Ȃɓ��ǂ��Ă��炤���Ƃ��ł���A��ǂւ̍ő�̍v���ɂȂ�Ƃł��傤�B
�������Ȃ��Ȃ��v���悤�ɂ͂Ȃ�Ȃ��̂������ł��B
���@�̓��Ȃ͑���ʂɕ�����Ă��āA���C��͏������C�v���O�����ɒ�߂��Ă�����ȕK�{��6�����Ƃ���ɉ����Ċe�l�̊�]�œ��Ȃ����܂����A2������ڈ���1�����I�����邽�߁A���Ȃ̂��ׂĂ̐f�Éȁi���@�ł�6����̐f�ÉȂ�����܂��j�����Ƃ͌���܂���B
�܂��d�v�Ȃ��Ƃ͌��C�オ���t���Ȃ�I�����Ă��邱�Ƃł��i���@�̌ċz����Ȃ͑�O���Ȃł͂���܂���j�B
�ǂ�����Ό��t���Ȃ�I�����Ă���̂��A���d�v�ł��B
�I�����Ă���Ȃ���Ό��C��Ɛړ_�����Ă��A���t���Ȃ̖��͂�`���邱�Ƃ͗e�Ղł͂���܂���B
���{�I�ȑ�͂Ȃ��Ȃ�������܂��A�ŋߏ��X�Ɏ艞���������n�߂Ă��邱�Ƃ́A���t���Ȃł͂����Ȏ�Z�������Ă��炦��Ƃ����]�������C��̊ԂŐÂ��ɗ��悤�ɂȂ��Ă������Ƃł��B
���t���Ȃ̎�Z�Ƃ����������h�ƍ��������A����ɂ��܂ɂ��鍜���̎悮�炢���낤�Ǝv���邩������܂��A���Ƃ����Ő��h�Ȃǂ͐_�o���Ȃ�]�O�A�܂��͋~�}�O���ȊO�ł͌��t���Ȃōs�����Ƃ������̂ł͂Ȃ����Ǝv���܂��B
���e�ҁF���t���ȁE�ċz�����at 01:45
| ���̑�
�ߋ��F������@�^�����w��O���ȁi���t�E�ċz����ȁj
�����w��O���ȁi���t�E�ċz����ȁj������̌��e����ł��B
�ߋ��Љ�ł��B
�u�ߋ��v�@�@������@�@�@���@������v�i�������N�x���ǁj
����18�N11���ɁA���n�œ��Ȑf�Ï����J�݂��A�f�Â��n�߂Ă���A������8�N���o���܂����B
����܂ŁA���͂Ȃ������ᏼ�a�@�A���������a�@�A�b�������a�@�ȂǁA���t�����̓��@���҂����f�Â����Ă��������Ă������ƈႢ�A�O���̊��`�Ǐ�A���ɁE�����E�q�f�Ȃǂ̋}���������ǂƁA�������A���A�a�A���R���X�e���[�����ǂȂǂ̖��������̐f�ÁA���N�`���ڎ�E�����₩���f�Ȃǂ̗\�h�E��
�O�q�������Ȃǂ����܂��܂Ƃ����Ă��������Ă��܂��B
���āA�\�o�����w�q���̐f�Ï��ɂ������Ɣ�ׂāA���ȈȊO�̎��a�Ȃǂ́A�ߗׂ̐��̐搶���ɂ��肢�ł��܂����A�����Ƃ����Ƃ��̏Љ��̕a�@���A�~�}�Ԃœ��H��{�����������Ă��������܂��B
�܂��A���낢��ȍu��������Ȃǂ��A���ɁA���[�J�[����̂����ӂő����J�Â���Ă���A���w����d���ꂽ�肷�邱�Ƃ��ł��Ă��܂��B
�����Ζ��Ɣ�ׂ�ƁA�͂邩�ɋC�������y�Ɏ����Đf�Â��邱�Ƃ��ł���悤�Ɏv���܂��B
�����A�������Ȃ���������̏�E�A�W�g�ł��̂ŁA���܂��Ă������߂́A�l���E�����J��Ƃ����A�Ζ���̎��Ƃ͈�������ɑΏ����˂Ȃ�܂���B
���ɂ݂͂������������������Ė���Ȃ�������A�����Ɩ��ɗ܂𗎂Ƃ����Ƃ�����܂��B
����ł����Ƃ��e�q6�l�A�l���݂ɋQ�����ɐ����ł��Ă���܂��̂ŁA�܂��̊F�l�̂��x���Ɋ��ӂ��A�d���𑱂������Ă��������Ă��܂��B
���t�����̐f�ẤA���̂قƂ�ǂ��ߑ����o�ɔ��������̓S���R���n���ł��B
���܂ɁA�l�b�u��100����悤�ȕn�������܂��������������Ȃ���May Giemsa����߂Ă��AHJ���̂Ȃǂ͂قƂ�nj����܂���B
1�Ⴞ�����A�a���҂���ő�����������������܂������A�a�@�Ζ��̎��͂��������f�Â��Ă�������
�Ȃ̂ɁA8�N�o���Ă悤�₭1��B
���Â����t�����͊ȕa�C�̒��ԂȂ̂��Ǝv���m��܂����B
����Ƃ��A��낵�����肢���܂��B
���e�ҁF���t���ȁE�ċz�����at 01:32
| ���̑�
��t���Ǝ����F����
�{�N�̈�t���Ǝ����̏Љ�ł��B
������������Ǝv���܂��B
68�̒j���D
�������̎�������i�ɗ��@�����D2�T�O���獶�����Ɏ������o�������X�Ɋg�債���D1�T�O���獶�������u�ɂ����o����悤�ɂȂ������ߎ�f�����D����܂łɏo���Ǐ�̊����͂Ȃ��D�ӎ��͐����D�̉�36.4���D����154/88mmHg�D�����͕��R�C��ŁC���ɂ��R��F�߂Ȃ��D
���t�����F�Ԍ���210���CHb 6.8g/dL�CHt 20���C������6,400�i����j�D����6���C���t�j�D����54���C�D�_��2���C�P��6���C�����p��32���j�C������30���C�o������3��20�b�i�7���ȉ��j�CPT 90���i�80�`120�j�CAPTT 64.7�b�i��Ώ�32.2�j�C�����t�B�u���m�Q��256mg/dL�i�200�`400�j�C����FDP 4μg/mL�i�10�ȉ��j�D�Ìň��q�����̌��ʂ͑�[���q����6���i�78�`165�j�C��\���q����92���i�67�`152�j�Cvon Willebrand���q�����͐���ł������D����ڂ���G�ߕ������̎ʐ^�i���߁F�����A�牺�o���j��ʂɎ����D
�ł��l������̂͂ǂꂩ�D
���@���F�aA
���@���F�aB
���@��V�����F�a
���@�d�퐫���Ǔ��ÌŁqDIC�r
���@���������������������a
�������
�E
�����A����܂łɏo���Ǐ�̊����͂Ȃ��F�o���������̑��݂��^���܂��B�������A��V���̎����͔ے�I�ł��B
�E
Hb 6.8g/dL�F�o���̂��ߕn�������݂��Ă��܂��B
�E
������30���F���������ቺ���邱�Ƃɂ��o���Ǐ�ł͂Ȃ����ƂɂȂ�܂��B
�E
�o������3��20�b�F�o�����Ԃ�����ł��邽�߂ɁA�����@�\�͐���ł��B
�E
PT 90���FPT�͉������Ă��܂���BPT����������o���������Ƃ��Ă̓r�^�~��K���R�ǂ��L���ł��邪�A�{�Ǘ�ł͔ے�ł���j
�E
APTT 64.7�b�FAPTT�͖��炩�ɉ������Ă��܂��B�d�v�ȃq���g�ɂȂ��Ă��܂��B
�E
����FDP 4μg/mL�FFDP���㏸���鎾���Ƃ��ẮA�d�퐫���Ǔ��Ìŏnj�Q�iDIC�j�A�[���Ö������ǁA�x�ǐ����L���ł��B���̂����o����������DIC�ł��BDIC�ł͕K��FDP���㏸���܂����AFDP������̂���DIC�͔ے肵�ėǂ��ł��B
�E
��VIII���q����6���F�������Ă��܂��BAPTT���������Ă��闝�R�́A��VIII���q�������ቺ���Ă��邽�߂ƍl�����܂��B
�E
��IX���q����92���F���F�aB�͔ے�ł��܂��B
�Ev
on Willebrand���q�����͐����Fvon Willebrand�a�͔ے�ł��܂��B
�o���Ǐ�������������Ƃ��ẮA�ȉ�������܂��B
�P�j�������̒ቺ
�Q�j�����@�\�̒ቺ
�R�j�Ìňُ�
�S�j���x�̐��n������
�T�j���Ǖǂ̐Ǝ㐫�̑���
�{�Ǘ�ł́A�������͐���ŁA�����@�\������i�o�����Ԑ���̂��߁j�A���x�̐��n������������܂���iFDP����̂��߁j�B���Ǖǂ̐Ǝ㐫�̑��݂��������Ȃ��ł��B
APTT�̖��炩�ȉ����ƁA��VIII���q�������ቺ���Ă���A�o���Ǐ�i�����A�牺�파�j�̌����ɂȂ��Ă��܂��B
��VIII���q�̒ቺ����o���������Ƃ��ẮA���F�aA�Avon Willebrand�a�A��V�����F�a���m���Ă��܂��B
���F�aA�Avon Willebrand�a�͐�V�������A��V�����F�a�͌�V�������ł��B
von Willebrand�a�iVWD�j�́Avon Willebrand���q�iVWF�j���ቺ���鎾���ł��BVWF�͑�VIII���q�̃L�����A�`���ł��邽��VWF�����݂��Ȃ��Ƒ�VIII���q�����肵�Č����ɑ��݂ł��܂���B���̂��߁AVWD�ł͑�VIII���q���q���ቺ���܂��B�������A�o�����錴���́A��VIII���q�����̒ቺ�ł͂Ȃ�VWF�̒ቺ�ɔ��������S���\�ቺ�i�����@�\�ቺ�j�̂��߂ł��B
�Տ��Ǐ�́A���F�aA �͊ߓ��o����ؓ����o���Avon Willebrand�a�͔S���o���i�@�o���Ȃǁj�A��V�����F�a�͋ؓ����o����牺�o���A�����������I�ł��i��V�����F�a�ł͂Ȃ����ߓ��o���͂܂�����܂���j�B
�f�f
��V�����F�a
�I�������Ƃ̉��
���@�u��V���v�̑�VIII���q�����ǂł��B�ߓ��o�����L���ł��i�ؓ����o��������܂��j�B
���@��V���̑�IX���q�����ǂł��B�Տ��Ǐ�́A���F�aB�Ɠ����ł��B
���@��V���ɑ�VIII���q�ɑ��鎩�ȍR�̂��o�����āA�牺�o���A�����A�ؓ����o���Ȃǂ̏d�ǂ̏o���Ǐ���������܂��B
���@FDP������̂��ߔے�ł��܂��B�܂��A��������t�B�u���m�Q���̒ቺ����������܂���B
���@������������̂��߂ɔے�ł��܂��B
APTT���������āA��VIII���q�������ቺ���Ă����ꍇ�ɁA�Տ��Ǐ�Ƃ��ėc��������̊ߓ��o�����Ȃ���A��V���̌��F�a�ł͂Ȃ�
��V�����F�a���^���܂��B
��V�����F�a���^�����ꍇ�̎��̌����́A
APTT�̃N���X�~�L�V���O�����Ƒ�VIII���q�C���q�r�^�[�͉��i�x�Z�Y�_�j�P�ʂł��BAPTT�̃N���X�~ �L�V���O�����ł́A��ɓʂ�inhibitor�p�^�[���ƂȂ�܂��B�������A�Q����incubation��K���s���K�v������܂��i�~�L�V���O���ゾ�� deficiency�p�^�[���ɂȂ��Č�f���邱�Ƃ�����܂��j�B
�Ȃ��A�o�Y���̑�o���̌����Ƃ��ẮADIC�i��ʑٔՑ��������A�r���ǐ��Ȃǁj�͗L���ł��邪�A��V�����F�a�����肤�邱�Ƃ𗝉����Ă��������ł��B���̎���������Ȃ��Ƌ~���ł��܂���B
��V�����F�a�Ƃ����d�v������m���Ă��邩�ǂ������|�C���g�ł��B���̎����������Ă���Ή͋ɂ߂ėe�Ղł����A���̎���������Ȃ��ƌ��F�aA�ƌ듚����\��������܂��B
��V�����F�a�����Ǝ����ŏo�肳���̂͏��߂Ăł͂Ȃ����Ǝv���܂��B�{����������Ȃ��Ɛf�f�ł����~���ɂ��Ȃ���Ȃ��̂ŁA����̎��͋ɂ߂đÓ����f���ȑI�����ŗǖ₾�Ǝv���܂��B
����
c
| ���@�� |
���F�aA
|
��V�����F�a |
| ��`�`�� |
�����i�j���̂݁j |
��V���i�j���Ƃ��ɂ���j |
| �o������ |
�ߓ��o���A�ؓ����o�� |
�牺�o���A�����A�ؓ����o���i�ߓ��o���͂܂��Ȃ��j |
�o�����ԁAPT�AFDP |
���� |
����i����������̋z���ɔ���FDP���㏸���邱�Ƃ���j |
| APTT�^��VIII���q���� |
�����^�ቺ |
�����^�ቺ |
| ��VIII���q�C���q�r�^�[ |
��VIII���q���܂̎g�p�ɔ����C���q�r�^�[�u����R�́v���o�����邱�Ƃ�����B |
��VIII���q�ɑ���u���ȍR�́v���o�����鎾���B |
| ���@�� |
��VIII���q���܁i�������A�C���q�r�^�[�o�����ɂ̓o�C�p�X���܁����g�p�j |
�P�j�~�����ÁF�o�C�p�X������
�Q�j�Ɖu�}���Ö@�F���t�玿�X�e���C�h�A�T�C�N���t�H�X�t�H�}�C�h�Ȃ� |
| �댯���q |
— |
�P���a�A������ᇁA����A�A�����ł͔D�P�E�o�Y���̑� |
�o�C�p�X����
���F��`�q�g���������^��VII���q���܁i���i���F�m�{�Z�u���j�A�����^�v���g�����r�������̐��܁i���i���F�t�@�C�o�j
���e�ҁF���t���ȁE�ċz�����at 01:51
| ��t���Ǝ����E���㎎����
��t���Ǝ����F�d�퐫���Ǔ��Ìŏnj�Q�iDIC�j
�{�N�̈�t���Ǝ����̏Љ�ł��B
������������Ǝv���܂��B
�d�퐫���Ǔ��ÌŁqDIC�r�ł݂���̂͂ǂꂩ�D2�I�ׁD
���@PT����
���@APTT����
���@��������
���@�Ԍ�������
���@����������
���
���@�d�퐫���Ǔ��ÌŁi�nj�Q�j�iDIC�j�ł́A��b�����̑��݉��ɑS�g���������̒������ÌŊ��������������A�����������������܂��B���������̑����ɔ���������Ìň��q�Ƃ������~�����q�������āA���������Ìŏ�Q�̕a�ԂɂȂ�܂��B�i�s��ł́A�قƂ�ǂ̋Ìň��q���ቺ���邽�߂ɁAPT��APTT���������܂��B
���@����B�������A�����ɐi�s����DIC�������ƁAAPTT�͂��܂艄�����Ȃ����Ƃ������ł��B������DIC�Ǘ�ł�APTT���ނ���Z�k���邱�Ƃ�����܂��i�����^�Ìň��q�̑��݂̂��߁j�B�Ǘ��l�͕s�K�ȑI�����Ǝv���܂��B
���@�i�s����DIC�ł́A�������͒ቺ���܂��B
���@DIC�ɔ����o�����݂���ꍇ�ɂ́A�n�����i�s����ꍇ������܂��B
���@DIC�Ɣ��������͒��ڂɂ͊W����܂���B�������A�����툫����ᇂ�s���ǂɍ�������DIC�ł́A�����������ቺ���邱�Ƃ�����܂��i������DIC�̂��߂ł͂���܂���j�B
��DIC�̗Տ����������i��������DIC�f�f��Ɋ܂܂�鍀�ځj��
1.��b�����̑��݁D
2.�o���Ǐ�̑��݁D
3.����Ǐ�̑��݁D
4.�������̒ቺ
5.����FDP�i�c�_�C�}�[�j�̏㏸
6.�����t�B�u���m�Q���̒ቺ
7.�v���g�����r�����ԁi�o�s�j�̉����i�i�s��ł݂̂`�o�s�s�̉������݂��邱�Ƃ���j
�����̑��̏d�v�Ȍ���������
1. �A���`�g�����r�� (AT)�̒ቺ�F����Ìŏ�Q�̈�Ƃ��āA�����^�Ìň��q��1�F1�����B
2. �v���X�~�m�Q���̒ቺ�Aα2�v���X�~���C���q�r�^�[�iα2PI�j�̒ቺ�B����Ìŏ�Q�̈�Ƃ��āA���n�ɔ��������܂��B���ɁA���n���i�^DIC�̓T�^��ł́Aα2PI�͒������܂��B
3. �g�����r��-�A���`�g�����r�������́iTAT�j�A�n���t�B�u�����iSF�j�̏㏸�B
4. �v���X�~��-α2PI�����́iPIC�j �̏㏸�B���ɁA���n���i�^DIC�̓T�^��ł́APIC�͒������܂��B
��DIC�̕a�^���ށ�
���n�}���^DIC�F�s���ǂȂǂ̏d�NJ����ǁB����Ǐ݂��₷���ł��B
���n���i�^DIC�F�}���O�������������a�iAPL�j�A�哮��ᎁA���匌�ǎ�A�O���B���ȂǁB�o���Ǐ݂��₷���ł��B
���n�ύt�^DIC�G�Ō`���Ȃǁi�������ꕔ�̊��͐��n���i�^DIC�j�B�i�s��������ƁA�o���Ǐ�A����Ǐ�Ƃ���r�I�݂��ɂ����ł��B
����
a, b
���e�ҁF���t���ȁE�ċz�����at 01:43
| ��t���Ǝ����E���㎎����
��t���Ǝ����F�o���X��
�{�N�̈�t���Ǝ����̏Љ�ł��B
������������Ǝv���܂��B
�o���X���Ǝ����̑g�����Ō���Ă���̂͂ǂꂩ�D
���@�����̓_��o���E�E�E�E�E�E���������������������a
���@�ߓ��o���E�E�E�E�E�E���F�aA
���@���o���S���̎����E�E�E�E�E�E�Đ��s�ǐ��n��
���@�����o���E�E�E�E�E�E�}���O�������������a
���@�@�o���E�E�E�E�E�E�ԉ苅�
���
���@���������������������a�ł́A�_��o���ipetechiae�j�������I�ł��B�����Ɍ���������Ƃ��̏o���Ǐ�Ƃ��āA�_��o���͏d�v�����ł��B
���@�ߓ��o���Ƃ����A���F�a�ł��B�������x���ł���A1��1�Ή��ƌ����ėǂ��ł��傤�B���F�aA��B�Ƃ��ɁA�ߓ��o���A�ؓ����o���Ȃǂ̐[���o���������ł��B�������A��V�����F�a�i��VIII���q�ɑ��鎩�ȍR�̂��o���j�ł́A���̂��ߓ��o���݂͂�ꂸ�A�牺�o����ؓ����o���������I�ł��B
���@�Đ��s�ǐ��n���ł́A���������ቺ���āA�畆��S���̓_��o���A�@�o���A�����o���A�����Ȃǂ��݂��܂��B
���@�}���O�������������a�iAPL�j�ł́A�d�퐫���Ǔ��Ìŏnj�Q�iDIC�j���K���ł��B���n���i�^DIC�̂��߁A�o���Ǐ����ł��B�@�o���A�����o���A�����Ȃǂ��݂��܂��B
���@�ԉ苅ᔂł́A�Ԍ������͌������܂����A���������ƌ������͐���͈͂ɂ���܂��B
����
e
�y�����ɓ����I�ȏo�����ʁz
1�j�ߓ��o���F���Ȃ��Ƃ���t���Ǝ����Łu�ߓ��o���v�̃L�[���[�h���o��A���F�aA��B�݂̂��l����Ηǂ��ł��傤�B
2�j�ؓ����o���F���F�a��A��V�����F�a�i��VIII���q�C���q�r�^�[�j�ł݂��₷���ł��B
3�j�S���o���F��̓I�ɂ́A�@�o���A�����E���o�S���o���A�����Ǐo���A���A�A��������o���Ȃǂł��B�@�o���͕Б����̏ꍇ�ɂ͎��@�Ȏ����̉\��������܂����A�������̏ꍇ�ɂ́A�o���X���ƍl���܂��B�u�c��������@�o�����݂��₷���v�ꍇ�́Avon Willebrand�a�������^���܂��B
4�j�l�������i���ɉ����j�̍��E�ΏƐ������F�A�����M�[�������a�iSchoenlein-Henoch�����a�j�ɓ����I�ł��B��c�����ĐG�m�\�Ȃ��Ƃ������ł��B���ɁA�ߒɁA�t��Q�iIgA�t�ǁj�����Ƃ�����܂��B
5�j�`�яo���F��V����XIII���q�����ǁB
6�j�V�l�������F�V�l�őO�r�L���A��w�ɐԎ��F�ŋ��E���ĂȎ������o�����܂��B�����Ε��ʂ�ς��ďo�v���܂��B�������A�S�Ă̋Ì��w�I�����͐���ł��B
7�j�^�[���ցi���F�ցj�F�㕔�����ǁi�݁A�\��w���Ȃǁj����̏o�����Ӗ����܂��B
�Ȃ��A���������������������a�iidiopathic thrombocytopenic purpura: ITP�j�́A�ߔN�͖Ɖu�����������ǁiimmune thrombocytopenia: ITP�j�Ƃ������܂��B
���̂͂ǂ���ł����Ă������ł��B
����A��҂ō����ɏo�肳���\��������܂��B
���e�ҁF���t���ȁE�ċz�����at 22:34
| ��t���Ǝ����E���㎎����
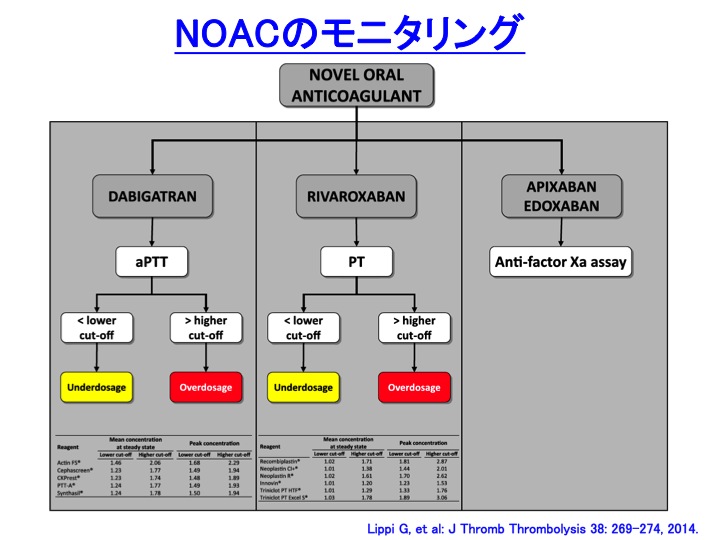
�R�ÌŗÖ@��POCT�F�����t�@�����ƐV�K�o���R�ÌŖ�iNOAC�j
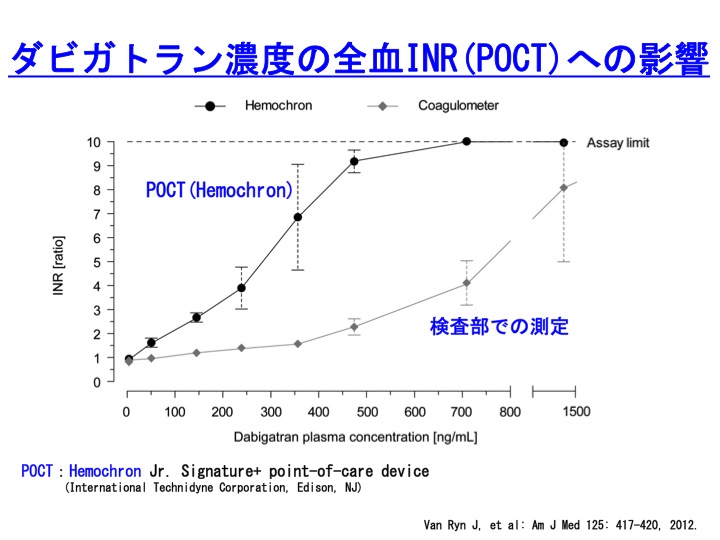
�ȕւ�POCT�ɂ��PT-INR�̑��肪�s���Ă���Ǝv���܂��B
�傪����Ȍ������{�݂��Ȃ��Ă��A�f�@�����x���ł�����\�Ȃ��߂ɑ�ςɕ֗��ł��B
�������A�d�v�Ȓ��ӓ_������܂��B
����POCT�ɂ��PT-INR�̑���͂����܂ł������t�@�����R���g���[���ړI�ł��B
�V�K�o���R�ÌŖ�iNOAC�j�Ή��ł͂���܂���B
��}�̂悤�ɓ������҂���̓������̂ł����Ă��A�������ł̃f�[�^��POCT�ł̑��茋�ʂ͑傫�����ƂȂ��Ă��܂��i�������ł̑��茋�ʂ̕����������ł��j�B
���̘_���͊C�O����̂��̂�Hemochron�Ƃ���POCT�ő��肳��Ă��܂��B
���{�ł̓R�A�O�`�F�b�N�Ƃ���POCT�����y���Ă���Ǝv���܂����A�����t�@�����Ή��ł����āANOAC�ɂ͕ۏ���Ă��Ȃ��_�ɒ��ӂ��K�v�ł��B
���e�ҁF���t���ȁE�ċz�����at 01:50
| �R�ÌŗÖ@
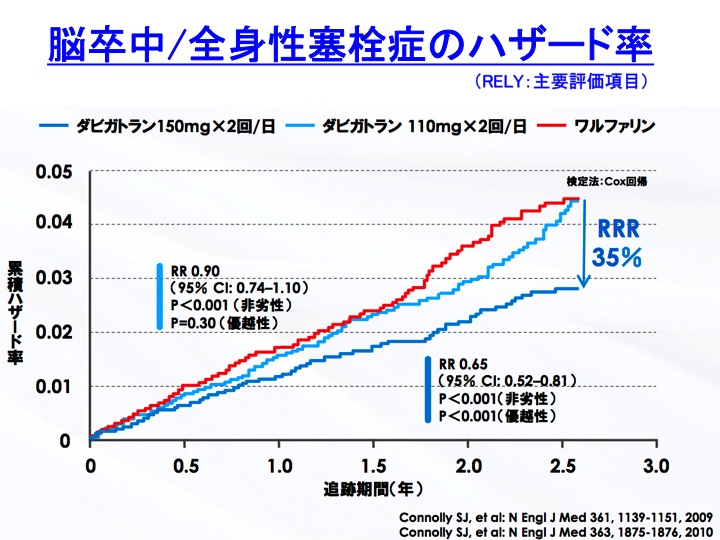
�S�[�ד����ÃK�C�h���C���F�����t�@�����ANOAC
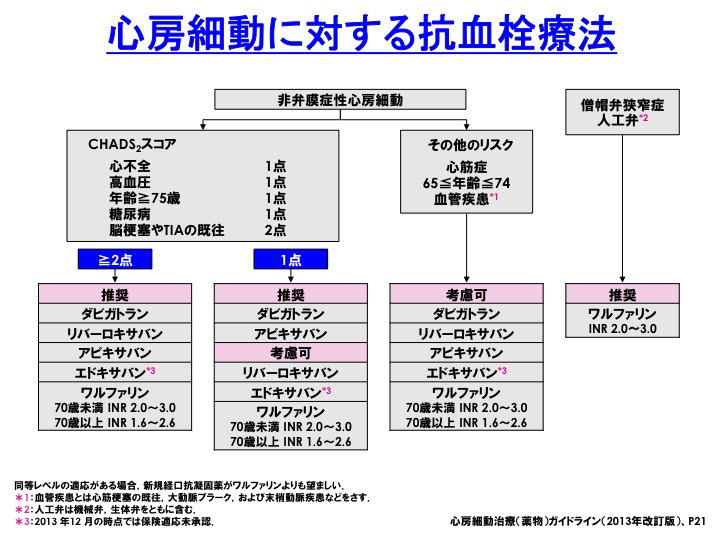
��}�́A�S�[�ד����Ái�j�K�C�h���C���i2013�N�����Łj�ł��B
�{�L���ł́A�Љ���ɂƂǂ߂����Ă��������܂��B
���ۂ̎��Âɂ������ẮA���Ȃ炸���̃K�C�h���C�����̂��̂���������������Ǝv���܂��B
�i���̐}�݂̂ł́A���Â��s�����Ƃ͂ł��܂���̂ł��������肢�������܂��j
���ڂ����̂́ACHADS2�X�R�A���P�_�ł������ꍇ�ł��B
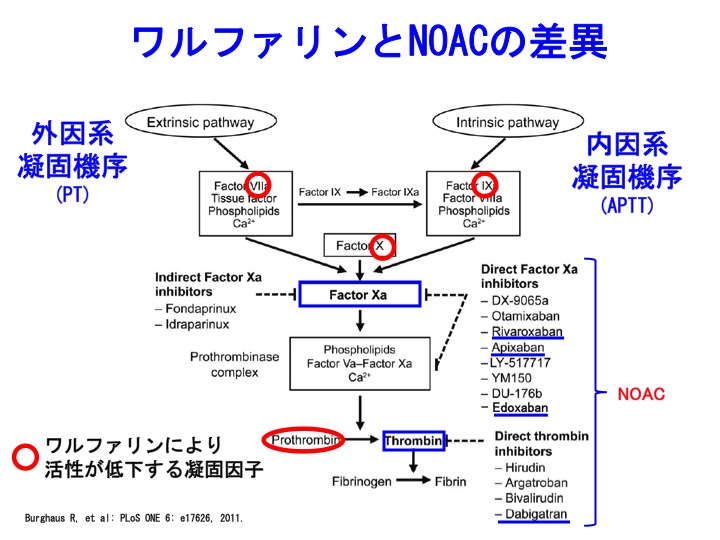
�����t�@�����͍l���ɗ��܂�܂����ANOAC�ł���A�����ɂȂ��Ă���_�ł��B
��͂�ANOAC�͏o���̕���p�����Ȃ����߂ɁACHADS2�X�R�A���P�_�ł����Ă��������郁���b�g�̕����傫���Ȃ�Ƃ������Ƃ��Ǝv���܂��i�����t�@�����͏o���̕���p�̃f�����b�g���A���ʂ̃����b�g�Ɣ�r���ėD�ʂɂȂ�Ȃ��Ƃ������Ƃ��Ǝv���܂��j�B
���̃K�C�h���C���쐬���ɂ́A���o�[���L�T�o����G�h�L�T�o���́ACHADS2�X�R�A���P�_�̃G�r�f���X���Ȃ��������߂ɍl���ɗ��܂��Ă��܂����A�Ǘ��l�͂��̑���NOAC�Ƃ��܂�ς��Ȃ��̂ł͂Ɨ������Ă��܂��B
���e�ҁF���t���ȁE�ċz�����at 01:51
| �R�ÌŗÖ@
�S�[�ד��ɑ���V�K�o���R�ÌŖ��SF�̕ϓ�
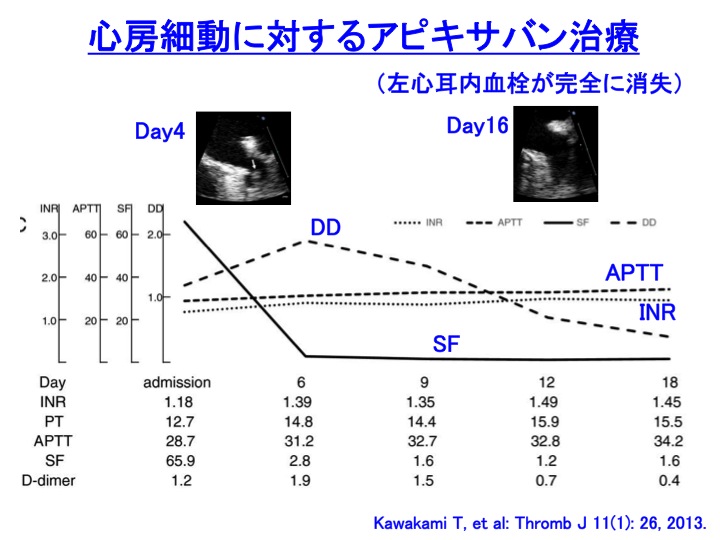
����́A�S�[�ד��́A��ςɋ�������Ǘ�ł��B
���S�����������A�V�K�o���R�ÌŖ�iNOAC�j�̈�ł���A�s�L�T�o���i���i���F�G���L���[�X�j���g�p���邱�ƂŊ��S�ɏ������Ă��܂��B
���̗Տ��o�߂������[���̂ł����A�Ǘ��l������ɋ����[���Ǝv���̂́A�����~���֘A�}�[�J�[�̐��ڂł��B
�܂��A�A�s�L�T�o���ł��̂ŁAPT�AAPTT�͂قƂ�Ǖϓ��i�����j���Ă��܂���B
�n���t�B�u�����iSF�j�́A��т��Ēቺ���Ă��܂��B
���āAD-�_�C�}�[�ł����A��U�㏸������ɒቺ���Ă��܂��B
SF�ƕ��s���ē����Ă���킯�ł͂Ȃ��_�����ڂ���܂��B
D-�_�C�}�[�͌`�����ꂽ�������������ꂽ�Ƃ��Ɍ����Z�x���㏸���܂��B
�܂�ASF�͒ቺ���ċÌŊ������ɗ}�����������āA���̌�ɒx��Č������n���������ƂɂȂ�܂��B
�{�Ǘ�́AD-�_�C�}�[��SF���������Ԃ������Ă��Ȃ����Ƃ���A���}�[�J�[�̈قȂ����Ӌ`���������_�ł��M�d�ȏǗ�ƍl�����܂��B
���e�ҁF���t���ȁE�ċz�����at 01:34
| �R�ÌŗÖ@
�V�K�o���R�ÌŖ�iNOAC�j�F���ʂƕ���p�̃��j�^�����O

�R�ÌŗÖ@�̃��j�^�����O�́A���ʂƕ���p�i�o���j�̗��ʂ���l����K�v������܂��B
��̃}�[�J�[�Ō��ʂ�����p���`�F�b�N�ł���Ηǂ��̂ł����A�R�ÌŗÖ@�̏ꍇ�͂����͂����܂���B
�����t�@�����̃��j�^�����O�@�́A���ɋL���ɂ����Ă��������܂����B
���ʂ̔��f��D-�_�C�}�[��F1+2���ǂ��ł��傤�B�o���̕���p�̃`�F�b�NPT-INR�ɂȂ�ł��傤�B
�g�����{�e�X�g�iTT�j�͂���Ӗ��ł�PT-INR�ȏ�ɗD�ꂽ�}�[�J�[�ł����A�ŋ߂͂��܂胂�j�^�����O�Ɏg�p����Ȃ��Ȃ��Ă��Ă��邩���m��܂���B
�V�K�o���R�ÌŖ�iNOAC�j�́A���ʔ���ɂ�D-�_�C�}�[�͌��ɂ��������Ƃ���ł��B
D-�_�C�}�[�́A��ςɈ��芴�̂���}�[�J�[�ł��B
�������A�S�[�ד��ł�D-�_�C�}�[�̕ϓ��͓݊��ȂƂ��������܂��B
���s�q�ȃ}�[�J�[�ł���A�n���t�B�u�����iSF�j�Ȃǂ̃}�[�J�[�ɂ����҂������Ƃ���ł��B
�o���̕���p�`�F�b�N�ɂ́APT�AAPTT�����ɂ��������Ǝv���܂��B
�S�[�ד��������d������Ղɂ��Ă���ꍇ������Ƃ��܂��ƁA�����������d������Ղɓ���ᎂ��������Ă��邱�Ƃ����邩������܂���B����ᎂ͖���DIC�̌����ɂȂ肦�܂��B
�R�ÌŗÖ@���J�n����O�ɂ́ADIC�̍����̗L�����`�F�b�N���邽�߂ɁA��x�̓t�B�u���m�Q����FDP�iD-�_�C�}�[�j���݂Ă��������Ƃ���ł��B
DIC�̍���������A�o���ɑ��钍�ӂ�����ɑ�ɂȂ��Ă��܂��B
������̃}�[�J�[���P��݂̂̑���ł͂Ȃ��A����I�Ƀ`�F�b�N�������Ƃ���ł��B
�V�K�o���R�ÌŖ�̃��j�^�����O�ł́A����������ǂ����邩�͂����Ȉӌ�������Ǝv���܂����A�R�`�S�������炢�̎����ł��傤���i�����t�@�����̂悤�ɖ���͕K�v�Ȃ��Ǝv���܂��j�B
���e�ҁF���t���ȁE�ċz�����at 01:52
| �R�ÌŗÖ@
�V�K�o���R�ÌŖ�iNOAC�j�F���j�^�����O�̈�@
�V�K�o���R�ÌŖ�iNOAC�j�̃��j�^�����O���ǂ����邩�́A����̌������K�v�ł͂Ȃ����ƍl�����܂��B
��}�ł̓��j�^�����O�̍l�����̈�@�������Ă��܂��i�����܂ł���̍l�����Ƃ������ƂŏЉ���Ă��������܂��j�B
�_�r�K�g�����ł́APT����APTT�̕����������₷�����߂ɁAAPTT�Ń��j�^�����O���܂��B
���o�[���L�T�o���ł́AAPTT����PT�̕����������₷�����߂ɁAPT�Ń��j�^�����O���܂��B
�}�ł̓J�b�g�I�t�l�łӂ邢�������Ȃ���Ă��܂����A�J�b�g�I�t�l���ǂ�����̂��͗p���鎎��ɂ���Ă��ς���Ă��ĔY�܂������ł��B
�A�s�L�T�o���́APT��APTT���������ɂ������߂ɁA�����̃}�[�J�[�ł͂Ȃ��A�RXa�����Ń��j�^�����O���悤�Ƃ������̂ł��B
�������A�RXa�����̑���͉䂪���ł͕ی����ڂ�����Ă��܂��A�Տ��̌���ł͂قƂ�ǎg�p����Ă��܂���B
�G�h�L�T�o���͏�}�ł́A�RXa�����ł̑�����Ă��Ă��܂��B
�������A�Ǘ��l�̌o���ł́A�G�h�L�T�o����PT���������₷����ۂ������Ă��܂��i�p���鎎��ɂ����܂��j�B
������ɂ��܂��Ă��A�V�K�o���R�ÌŖ�iNOAC�j�̃��j�^�����O�͍���̏d�v�Ȍ����ۑ�ł͂Ȃ����Ǝv���܂��B
���e�ҁF���t���ȁE�ċz�����at 01:39
| �R�ÌŗÖ@
�V�K�o���R�ÌŖ�iNOAC�j�̃��j�^�����O�iPT�AAPTT�j

�V�K�o���R�ÌŖ�iNOAC�j�́A�����̓����t�@�����̂悤�Ȗ���̃��j�^�����O�͕K�v�Ȃ����Ƃ������b�g�ɂ��Ă��܂����B
�������ANOAC�͍R�ÌŗÖ@�̎��Ö�ł���o���̕���p���\��������ɂ�������炸�A���j�^�����O���s�v�Ƃ����̂͑�ςɈ�a��������܂��B
PT�AAPTT�ŏo���̕���p���łȂ����ǂ����̃��j�^�����O���K�v�ƍl�����܂��B
�����ȍl����������Ƃ͎v���܂����A��͂�NOAC�̌����Z�x���s�[�N�̎��_�ł����Ă��APT�AAPTT�̉������z��͈͓��ł��邱�Ƃ��m�F���ׂ��ł��傤�i�g���t��PT�AAPTT���z��ȏ�ɉ������Ă�������O�ł��j�B
NOAC�̎�ނɂ���āAPT���������₷����܂ƁAAPTT���������₷����܂�����܂��B
�������₷�����݂̂̃`�F�b�N�ŗǂ��̂ł��傤���H
�������A�����ł͂Ȃ��ł��傤�B
APTT���������₷��NOAC�ł������Ƃ��Ă��APT���`�F�b�N�������ł��B�����t�@������NOAC�̕��p�Ƃ����Ƃ�ł��Ȃ����Ƃ��N���Ă��A�����Ɍ��������Ƃ��ł��܂��iAPTT�ł͌������Ȃ��ł��j�B
�t�ɁAPT���������₷��NOAC�ł������Ƃ��Ă��AAPTT���`�F�b�N�������ł��B�B��von Willebrand�a�iVWD�j�����������Ƃ��ł���ł��傤�B
�������APT����AAPTT����ɉ���p���邩�ɂ���āA�f�[�^�͂܂�ŕς���Ă��܂��B
NOAC�Ǝ��{�݂�PT�AAPTT�Ƃ̑����������Ă����K�v������܂��B
�������N�����E���Ёu
�Տ��ɒ������錌���~���w�v
���e�ҁF���t���ȁE�ċz�����at 01:15
| �R�ÌŗÖ@
�����t�@������NOAC�̔�r

�S�[�ד��ɑ��āA�R�ÌŗÖ@�i�����t�@�����A�V�K�o���R�ÌŖ�j���s���ꍇ�ɁA���ꂼ��Ƀ����b�g�ƃf�����b�g������܂��B
�V�K�o���R�ÌŖ�iNOAC�j�i�_�r�K�g�����A���o�[���L�T�o���A�G�h�L�T�o���A�A�s�L�T�o���j�́A�����t�@�����Ɣ�r���āA���ʂ͓����ȏ�ŁA�o���̕���p�i���ɓ��W���o���j�͗L�ӂɏ��Ȃ��_�͑傫�ȃ����b�g�ł��B
�������ANOAC�ɂ������t�@�����ɂ����ꂼ�꒷���ƒZ��������܂��B��}�ł܂Ƃ߂Ă݂܂����B
��}�̑��ɂ�����܂��B
�����t�@�����́A�Ӗ܂�ɂ����Ă��傫�Ȗ��͂Ȃ��ł����i���ʂ��������邱�Ƃ͂Ȃ��ł����j�ANOAC�͔��������Z���P��̑Ӗ���܂��ƑS�����ʂ���������Ȃ������Ă��܂��܂��B
NOAC�͑Ӗւƌ����܂��B
�O���f�Â̏�ŁA�����t�@������NOAC�̑I���������҂���ɂ��b����ۂɁA��L�̑S�Ă����b����ɂ͕����I�ɓ����������܂���ˁB
�Ǘ��l�́ANOAC�̓����t�@�����Ɣ�r���Č��ʂ͓����ȏ�ł���ɂ�������炸�o���̕���p�͗L�ӂɏ��Ȃ����ƁiNOAC�̃����b�g�j�ANOAC�͑Ӗ�̃_���[�W���傫�����ƁANOAC�͍����ł��邱�ƁiNOAC�̃f�����b�g�j�͕K�����`������悤�ɂ��Ă��܂��B
�������N�����E���Ёu�Տ��ɒ������錌���~���w�v
���e�ҁF���t���ȁE�ċz�����at 01:39
| �R�ÌŗÖ@
�S�[�ד��ƃA�X�s�����A�����t�@�����A�V�K�o���R�ÌŖ�
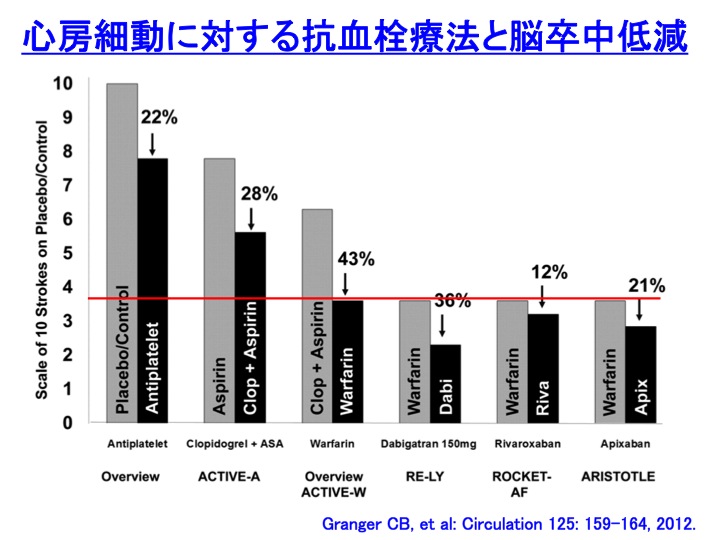
��}�́A�S�[�ד��ɑ��čR����Ö@���s�����ꍇ�̔]�����ጸ����}�ɂ������̂ł��B
�S�[�ד��ɑ��Ă͍R�����Ö@�ł͂Ȃ��R�ÌŗÖ@���L���ł��邱�Ƃ��m���Ă��܂��B
�������A�S�������Ƃ�����ł͂Ȃ��A�v���Z�{���͗L���ł��i��ԍ��̖_�O���t�j�B
�A�X�s�����P�ƂƁA�A�X�s�������N���s�h�O�����i�v���r�b�N�X�j���p���r�����̂��A������Q�Ԗڂ̖_�O���t�ł��B���p�̕����ǂ��悤�ł��B
�������A�A�X�s�������N���s�h�O�����̕��p�Ö@�Ɣ�r���āA�����t�@�����P�Ƃ͗y���ɗL���ł��i������R�Ԗڂ̖_�O���t�j�B
�S�[�ד��ɑ��郏���t�@�����Ö@�́A����S�[���f���X�^���_�[�h�ƌ�����ł��傤�B
���̃S�[���f���X�^���_�[�h���A��}�ł͐Ԑ��Ŏ����Ă݂܂����B
����ɑ��āA�V�K�o���R�ÌŖ�iNOAC�j�i��}�ł́A�_�r�K�g�����A���o�[���L�T�o���A�A�s�L�T�o���j�́A�S�[���f���X�^���_�[�h�̃����t�@������������ʂł��B
NOAC�p���[�͑f���炵���ł��ˁB
�Ȃ��A���ꂼ�������w�i�ł̗Տ������ł��̂ŁA�_�O���t�������m�Ŕ�r���Ă͂����܂���̂ŁA���ӂ��Ă���������Ǝv���܂��B
�������N�����E���Ёu�Տ��ɒ������錌���~���w�v
���e�ҁF���t���ȁE�ċz�����at 01:55
| �R�ÌŗÖ@
�S�[�ד��ւ̐V�K�o���R�ÌŖ�iNOAC�j�Ɠ��W���o��
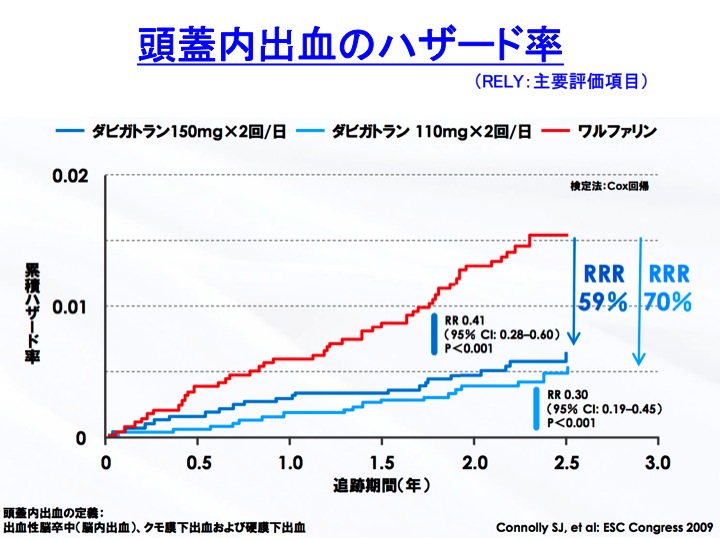
�S�[�ד��ɑ��čR�ÌŗÖ@���s�����ꍇ�ɁA�V�K�o���R�ÌŖ�iNOAC�j�������t�@�����Ɣ�r���Ĉ��|�I�ɗD��Ă���̂́A�o���̕���p�A���ɓ��W���o�������Ȃ����Ƃ������邱�Ƃ��ł���ł��傤�B
��}�̓_�r�K�g�������ɂƂ��Ă��܂����A���̑���NOAC�ł��قړ��l�̌��ʂł��B
�R�ÌŗÖ@�A�R�����Ö@�Ƃ������R����Ö@�̔������Ȃ�����p�Ƃ��āA�o��������܂��B
�o���̕���p�́A�R����Ö@�̏h���Ƃ�������ł��傤�B
�R����Ö@�͎~���@����j�~���܂��̂ŁA���R�̌��ʂƂ��ďo�����₷���Ȃ�܂��B
�����t�@�����ƌ��ʂ������ȏ�ł��邱�Ƃ����҂ł���ɂ�������炸�A�o���̕���p�A���ɍł��v���I�ȏo���ł��铪�W���o�������Ȃ��Ƃ����̂́A�ɂ߂đ傫�ȃ����b�g�Ƃ�����Ǝv���܂��B
�������N�����E���Ёu�Տ��ɒ������錌���~���w�v
���e�ҁF���t���ȁE�ċz�����at 01:37
| �R�ÌŗÖ@
�S�[�ד��ւ̐V�K�o���R�ÌŖ�iNOAC�j�̌���
�S�[�ד��Ǘ�ɑ��āA�V�K�o���R�ÌŖ�iNOAC�j�𓊗^�����ꍇ�A�]�����^�S�g���ǐ��ǂ̔��Ǘ}�����ʂ̓����t�@�����Ɣ�r���ē����ȏ�ł��B
��}�ł�NOAC�̒��ł��A�_�r�K�g�����i�v���U�L�T�j���Ɍ��ʂ������Ă��܂��B
���̑���NOAC�Ɋւ��Ă��A���ʂ������ȏ�ł���Ƃ����_�Ɋւ��Ă͋��ʂ��Ă���Ǝv���܂��B
��q����悤�ɁANOAC�́A���܂Ƃ̑��ݍ�p�������t�@�����Ɣ�r���Ă͂邩�ɏ��Ȃ����ƁA���j�^�����O���K�v�ł���ɂ��Ă�����͕K�v�Ȃ����ƁA�H���������Ȃ����ƂȂǑ����̃����b�g������܂��B
�����t�@���������g�p���₷����܂Ƃ�����ł��傤�B
�g�p���₷�����ʂ������t�@�����ƌ��ʂ������ȏ�ł��̂ŁA�V���Ɍo���R�ÌŗÖ@���s���Ǘ�ł́ANOAC����������@������Ȃ�̂ł͂Ȃ����Ɛ�������܂��B
���e�ҁF���t���ȁE�ċz�����at 01:16
| �R�ÌŗÖ@
�����t�@������NOAC�̑���_
�V�K�o���R�ÌŖ�iNOAC�j�́A�S�[�ד��ɋN������S�����]�[�ǂ̗\�h�ړI�Ɏg�p���邱�Ƃ��\�ɂȂ�܂����B
�G�h�L�T�o���i���N�V�A�i�j�́A�Ö������ǐ��ǁiVTE�j�ɂ��g�p�\�ł��i����27�N�P�����݁j�B���セ�̑���NOAC��VTE�Ɏg�p�\�ƂȂ���̂��o�Ă���ł��傤�B
�]���́A�o���R�ÌŖ�ƌ����A�����t�@�����݂̂ł������ANOAC�̓o��ɂ���āA�o���R�ÌŗÖ@�̑I��������C�ɑ������܂����B
NOAC���A�R�g�����r����p��L�������̂ƁA�RXa��p��L�������̂�����܂����A������ɂ��Ă������^�Ìň��q��j�~���܂��B
�����t�@�������A�����^�Ìň��q��j�~�����p�͑S������܂��A��Ƃ��Ă̋Ìň��q�i�������̒Z�����ԂɁAVII�AIX�AX�AII�j��ቺ�����܂��B
NOAC�͊����^�Ìň��q��}������̂ɑ��āA�����t�@�����͊�Ƃ��Ă̋Ìň��q��}�����܂��B���̓_��NMOAC�ƃ����t�@�����̌���I�ȈႢ�ł��B
���ɂ̌����ǂƂ�������d�퐫���Ǔ��Ìŏnj�Q�iDIC�j�ɑ��ă����t�@�����𓊗^���܂��Ƒ�o�����������܂��BDIC�ɑ��ă����t�@�����͋֊��ł��B
DIC���R���g���[�����邽�߂ɂ͊�Ƃ��Ă̋Ìň��q��}�����Ă��S�������ǂ��납��o����U������݂̂ł��B�Ìň��q�̌͊��������NJ̉��ł�DIC�ǂ��邱�Ƃ���������ł��܂��B
DIC���R���g���[�����邽�߂ɂ́A�w�p�����̂悤�Ɋ����^�Ìň��q��}������K�v������܂��i���̂��Ƃŏ��߂ċÌŊ������Ƀu���[�L�������邱�Ƃ��ł��܂��j�B���̓_�ANOAC��DIC�ɑ��ėL���ł���\��������܂��B
DIC�ɑ�����ʂ��A�����t�@������NOAC�ł͂܂�Ő����ƍl�����܂��B
���̂悤�ɁA�����t�@������NOAC�َ͈��̖�܂ƌ������Ƃ��ł���ł��傤�B
���e�ҁF���t���ȁE�ċz�����at 01:39
| �R�ÌŗÖ@